Urogenitalinės infekcijos yra kombinuota lytiniu keliu plintančių uždegiminių ligų (LPL) grupė. Paprastai tai yra patologijos, kurios prasiskverbia į moterų ir vyrų organizmą neapsaugoto (makšties, išangės ir dažniau oralinio) sekso metu su užkrėstu partneriu. Retais atvejais tokios infekcijos kaip chlamidijos ir sifilis gali būti perduodamos namuose, perpilant kraują, naudojant nesterilius švirkštus, taip pat natūralaus gimdymo metu, vaisiui praeinant per gimdymo kanalą. Šiame straipsnyje aptarsime urogenitalinių infekcijų tipus, taip pat kalbėsime apie šių ligų diagnozę ir gydymą.
Urogenitalinių infekcijų tipai
Nagrinėjamos infekcinės ligos skiriasi priklausomai nuo jas sukeliančių mikroorganizmų. Tai gali būti enterokokai ir stafilokokai, mikoplazmos ir ureaplasmos, gardnerelės ar chlamidijos, herpeso virusai ar Candida genties grybai. Dėl jų įsiskverbimo į kūną išsivysto tokios ligos:
- mikoplazmozė;
- ureaplazmozė;
- trichomonozė;
- chlamidija;
- citomegalovirusas;
- gardnereliozė (bakterinė vaginozė);
- papilomos viruso infekcija;
- kandidozė (pienligė).
Apsvarstykite kiekvienos urogenitalinės infekcijos priežastis ir požymius.
1. Mikoplazmozė
Tai infekcija, kurią sukelia tarpląstelinis mikrobas, vadinamas mikoplazma. Paprastai jis užima moters šlaplę, gimdos kaklelį ir makštį, taip pat vyro apyvarpę. Tačiau moterys, kurios yra seksualiai lytinės, dažniau serga mikoplazma.
Yra 14 mikoplazmų rūšių, kurios gali išprovokuoti: pielonefritas ir prostatitas, uretritas ir pogimdyvinis endometritas, adneksitas ir salpingitas, salpingoooforitas, taip pat nėštumo ir vaisiaus patologijos.
Mikoplazmozės klastingumas yra tas, kad ši infekcija praktiškai niekaip nepasireiškia. Tiesa, esant tam tikroms sąlygoms vyrai ryte gali jausti nebūdingą išskyrą ir traukiantį kirkšnies skausmą. Moterims, kenčiančioms nuo mikoplazmozės, lytinio akto metu gali pasireikšti gausios išskyros tarp laikotarpių ir skausmas.
Mikoplazmozė yra ypač pavojinga nėščioms moterims, kurioms ši infekcija gali sukelti:
- nėštumo nutraukimo grėsmė;
- nenormalus placentos pritvirtinimas;
- komplikuotas nėštumas;
- polihidramnionai;
- priešlaikinis vaisiaus vandenų išsiskyrimas;
- vėlyva toksikozė;
- priešlaikinis gimdymas.
Negavus tinkamo gydymo, mikoplazmozė gali sukelti nevaisingumą, trukdyti kiaušinio judėjimui.
2. Ureaplazmozė
Ši liga dažnai laikoma kartu su mikoplazmoze, nes jos sukėlėjas ureaplasma, kaip ir mikoplazma, priklauso tarpląsteliniams mikrobams (tarpinei rūšiai tarp virusų ir bakterijų).
Rizikos veiksniai, kurie greičiausiai yra užkrėsti, yra šie:
- nešvankus seksas;
- ankstyva seksualinės veiklos pradžia (iki 18 metų);
- perkeltos LPL ir ginekologinės patologijos;
- amžius nuo 14 iki 29 metų.
Tokia infekcija pavojingiausia nėščioms moterims, kurioms ji sukelia rimtų komplikacijų ir gali išprovokuoti priešlaikinį gimdymą.
3. Trichomonozė
Tokia urogenitalinės sistemos liga sukelia paprasčiausią vienaląsčių - Trichomonas. Kiekvienais metais sergančiųjų trichomonoze daugėja, o 16–35 metų mergaitėms ir moterims gresia pavojus. Vien JAV kasmet pasirodo 3 milijonai užkrėstų moterų.
Iš patogeninių veiksnių, prisidedančių prie šio negalavimo vystymosi, galima išskirti:
- makšties išskyrų pH pažeidimas;
- epitelio pablogėjimas;
- lytiniu keliu plintančių ligų buvimas;
- dažnas seksualinių partnerių keitimas.
Dažniausiai liga užsikrečia nuo užsikrėtusio asmens seksualinio kontakto metu. Retais atvejais infekcija pasireiškia buitiniu būdu, per burną ir išmatas, per maistą ar lankantis medicinos įstaigoje. Infekcija perduodama iš gyvūnų.
Liga ilgai nepasireiškia. Vyrams patologija nustatoma anksčiau, nes šlapinimosi metu ji pradeda pasireikšti pjūviais. Moterims trichomonozė pasireiškia putojančiomis išskyromis, niežuliu ir deginimu, taip pat gimdos kaklelio erozijos atsiradimu. Negydant, tai gali sukelti nevaisingumą. Jei būsima motina kenčia nuo šios infekcijos, trichomonozė gali išprovokuoti priešlaikinį gimdymą ar net vaisiaus mirtį.
 4. Chlamidijos
4. Chlamidijos
Ši infekcija gali išsivystyti ant bet kurios gleivinės, kuri yra padengta koloniniu epiteliu. Tuo pačiu metu ilgą laiką organizme besidauginanti chlamidija nesukelia absoliučiai jokių simptomų. Dažniausiai moteris apie šį negalavimą sužino tuo metu, kai chlamidijos išprovokuoja kitos infekcinės ligos vystymąsi, pavyzdžiui: cervicitas ir bartolinitas, salpingitas, uretritas ar salpingo-ooforitas.
Priklausomai nuo sukelto negalavimo, infekcijos simptomai taip pat skiriasi. Pavyzdžiui, salpingitas pasireiškia skausmu pilvo apačioje, nebūdingomis išskyromis ir subfebrilio temperatūra, salpingo-oophoritas - kryžkaulio skausmas ir kraujavimas tarp menstruacijų, uretritas - padidėjęs noras šlapintis ir niežėjimas šlaplėje, o bartolinitas - Bartholino liaukos uždegimas ir infiltrato atsiradimas. Tačiau dažniausiai chlamidijos išprovokuoja cervicito išsivystymą, kuris pasireiškia kraujavimu tarpmenstruaciniu laikotarpiu ir gleivinės išskyromis iš makšties.
Nėščių moterų chlamidijų išsivystymas yra labai pavojingas, nes tai gali sukelti:
- neišsivystęs nėštumas;
- negimdinis nėštumas;
- silpnas darbas;
- priešlaikinis placentos atsiskyrimas;
- gestozė;
- polihidramnionai;
- gimdos vaisiaus hipoksija.
Chlamidijos vyrams taip pat lieka ilgai nenustatytos, pasireiškiančios tik išsivysčius kitoms infekcijoms, tokioms kaip: uretritas ir epididimitas, prostatitas ir proktitas.
Paprastai vyrus įveikia uretritas, kuris pasireiškia skausmu ir pjūviais šlapinantis, taip pat dažnai raginant. Tai apsunkina uždegiminis procesas dažnai tampa prostatitu. Tokiu atveju prie jau pasirodžiusių simptomų pridedamas kirkšnies, kapšelio ir kryžkaulio skausmas, taip pat kraujavimas šlapinimosi ir tuštinimosi metu. Jei vyrą ištiko chlamidijų epididimitas, jis gali patirti sėklidės skausmą, kuris sklinda į kryžkaulį ar apatinę nugaros dalį, o jei proktitas - tai lengvas tiesiosios žarnos skausmas, taip pat gleivinės išskyros.
5. Gardnereliozė
Gardnerelių sukelta bakterinė vaginozė (gardnereliozė) dažniausiai pasireiškia vaisingo amžiaus moterims. Remiantis statistika, 20% moterų visame pasaulyje kenčia nuo šios infekcijos. Dažnai gydytojai tai nustato pacientams, sergantiems pūlingu ar chlamidiniu cervicitu.
Būdingi bakterinės vaginozės simptomai yra baltos arba pilkos putplasčio išskyros, taip pat būdingas puvimo (žuvies) kvapas iš makšties. Be to, ligos simptomai sustiprėja prieš menstruacijas, taip pat lytinių santykių metu. Kiti gardnereliozės simptomai yra niežėjimas makštyje, deginimo pojūtis ir dažnas noras šlapintis.
Šio negalavimo komplikacija gali būti dubens uždegiminė liga, bartolinitas, šlaplės sindromas ir nevaisingumas. Ir jei nėščia moteris užsikrečia gardnerelioze, infekcija gali paveikti besivystantį vaisių gimdoje.
Kalbant apie vyrus, jie dažnai yra tik gardnerelės nešiotojai, nors retais atvejais gali išsivystyti lėtinė infekcija, pavyzdžiui, lėtinis prostatitas.
6. Žmogaus papilomos viruso infekcija
Žmogaus papilomos virusas (ŽPV) turi daugiau nei 40 padermių, kurių kiekviena gali paveikti gleivinę ir odą. Kaip ir kitos urogenitalinės infekcijos, ŽPV dažniau perduodama per lytinius santykius, nors ji gali patekti į kūną net palietus infekcijos nešėją. Tokiu atveju po inkubacinio laikotarpio ant žmogaus lytinių organų atsiranda mazginės neoplazmos (genitalijų karpos).
Šios neoplazmos pakyla virš odos paviršiaus, išprovokuodamos paciento estetines problemas, taip pat sukelia skausmą sekso metu. Be to, jie gali išaugti į odą, sukelti skausmą. Galiausiai neatmetama susiformavusių papilomų degeneracija į vėžį.
7. Kandidozė (pienligė)
tai infekcija sukelia į mieles panašų grybą Candida, kuris patenka į kūną nusilpus imuninei sistemai ir pasikeitus makšties rūgščių ir šarmų aplinkai.
Dažniausiai ši liga pasireiškia moterims, kurios skundžiasi gydytojui dėl niežulio tarpvietėje, taip pat dėl \u200b\u200bbalkšvos varškės išskyros atsiradimo, dėl kurio liga vadinama pienligė. Be to, infekcija greitai išplinta visame kūne, išprovokuodama židinių atsiradimą ant skrandžio gleivinės ir net žmogaus burnoje.
Tuo pačiu nereikėtų galvoti, kad pienligė yra išimtinai „moteriška“ liga. Kandidozė taip pat gali išsivystyti vyrams ant lytinių organų ir kitų gleivinių.
8. Lytinių organų pūslelinė
Remiantis statistika, tarp lytiniu keliu plintančių infekcijų urogenitalinė pūslelinė užima 3 vietą. Jis perduodamas artumo metu su asmeniu, kuris yra viruso nešiotojas. Be to, liga iš tikrųjų neturi ūmaus kurso, todėl po ilgo inkubacijos laikotarpio, periodiškai paūmėjus, išsivysto lėtinė ligos eiga.
Turi lytinių organų pūslelinę ir būdingus simptomus. Paūmėjimo laikotarpiais pacientui pasireiškia niežėjimas lytiniuose organuose, o ant odos atsiranda pūslelių, kurios sprogo, virsta skausmingomis opomis. Jei tokia liga nebus gydoma, ji palaipsniui slopins imuninę sistemą, o ateityje tai gali kelti grėsmę vyrams impotencija, o moterims - negalėjimu pastoti vaiko ar dažnai persileidimais.
9. Citomegalovirusas
Tai sąlygiškai patogeninė mikroflora, kuri ramiai „gyvena“ 75% suaugusių planetos gyventojų organizme. Be seksualinio kontakto, ši infekcija perduodama ore esančiais lašeliais, pavyzdžiui, bučiuojantis. Kaip ir lytinių organų pūslelinės atveju, liga dažniau būna lėtinė.
Citomegalovirusinė infekcija ypač pavojinga dailiosios lyties atstovėms. Nėščioms moterims tokia infekcija gresia vaisiaus nešiojimo komplikacijomis ir dideliu persileidimo tikimybe. Gimdymo metu infekcija gali būti perduodama kūdikiui, išprovokuodama jo urogenitalinės ir nervų sistemos pažeidimus.
Ligų diagnostika
Esamą urogenitalinę infekciją galite nustatyti trimis įprastais būdais, kurie jums bus pasiūlyti klinikoje. Tai:
1. Bakteriologinės sėjos pristatymas (bakteriologinis sėjimas). Paprastai kraujas, šlapimas ar išmatos tampa tyrimų medžiaga. Norint pasirengti šiai analizei, patariama 3 dienas prieš atliekant tyrimus atsisakyti lytinių santykių, taip pat ryte prieš atliekant tyrimus susilaikyti nuo šlapinimosi ir lytinių organų higienos.
2. Imunologinio tyrimo analizė. Palyginti su bakterijų kultūra, tai yra tikslesnė analizė, pagal kurią infekcijos sukėlėją galima nustatyti bet kuriame vystymosi etape (net inkubaciniame laikotarpyje). Norėdami tai padaryti, pacientas paaukoja veninį kraują, o tai reiškia, kad savaitę prieš procedūrą turėtumėte atsisakyti vartoti vaistai, o pati analizė turėtų būti atliekama tuščiu skrandžiu.
3. PGR (polimerazės grandininė reakcija). Tai tiksliausias žmogaus organizmo infekcijų nustatymo metodas, leidžiantis pasiekti rezultatą vos per kelias dienas. Tiriamoji medžiaga taip pat yra kraujas, šlapimas ar išmatos, o tai reiškia, kad sąlygos pasiruošti tyrimui yra panašios.
Retinitas yra tinklainės uždegimas. Izoliuotas retinitas yra gana retas, ir dažniausiai jis derinamas su akies gyslainės pažeidimu - gyslaine. Todėl oftalmologai dažnai apsvarsto šią patologiją chorioretinito sistemoje.
Turinys:Retinito priežastys
Tinklainėje yra dviejų tipų receptoriai: strypai ir kūgiai. Pirmieji yra atsakingi už periferinį ir prieblandos matymą, o antrieji - už regėjimo aštrumą ir spalvų suvokimą. Štai kodėl pažeidus tinklainę atsiranda regos sutrikimas. 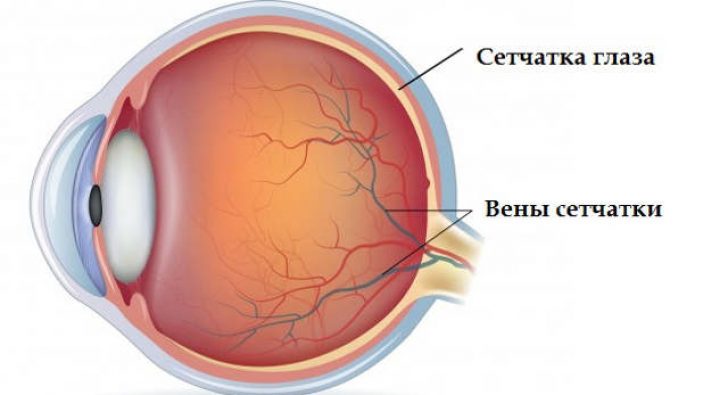
Paprastai retinitas išsivysto su hematogeniniu infekcijos dreifu iš uždegusių vidaus organų per centrinę arteriją. Tinklainė yra glaudžiai susijusi su akies gyslaine, todėl uždegiminis procesas greitai plinta iš vieno apvalkalo į kitą. Šiuo atveju jie kalba apie chorioretinito vystymąsi.
Retinitas vystosi dėl šių priežasčių:
- Infekcinės kūno ligos (tuberkuliozė, toksoplazmozė, sifilis ir kt.);
- Kolagenozė (reumatas);
- Alerginiai procesai organizme;
- Kraujo ligos ();
- Endokrininės ligos ();
- Paveldimi veiksniai (degeneraciniai tinklainės pokyčiai);
- Akių trauma;
- Apsvaigimas;
- Jonizuojanti radiacija.

 Tinklainė neturi jautrios inervacijos, todėl jos pažeidimas vyksta be jos skausmas... Visų pirma pacientas nerimauja dėl regėjimo pablogėjimo. Lokalizavus geltonojoje dėmėje uždegiminį židinį, sutrinka centrinis regėjimas, taip pat spalvų suvokimas. Pažeidus tinklainės periferiją, pacientas praranda regos laukus, be to, sutrinka regėjimas prieblandoje.
Tinklainė neturi jautrios inervacijos, todėl jos pažeidimas vyksta be jos skausmas... Visų pirma pacientas nerimauja dėl regėjimo pablogėjimo. Lokalizavus geltonojoje dėmėje uždegiminį židinį, sutrinka centrinis regėjimas, taip pat spalvų suvokimas. Pažeidus tinklainės periferiją, pacientas praranda regos laukus, be to, sutrinka regėjimas prieblandoje.
Dažnai sergant retinitu, pacientai yra susirūpinę dėl metamorfopsijos, tai yra dėl daiktų ir fotopsijų neapibrėžtumo - blyksnių atsiradimo prieš akis.
Negydant uždegiminiai židiniai gali virsti plačiais randais, dėl kurių regėjimas blogėja.
 Jis atsiranda, kai iš uždegimo vidaus organų pyogeniniai mikroorganizmai patenka į tinklainę. Metastazinis retinitas išsivysto su plaučių uždegimu, endokarditu, meningitu, sepsiu (ypač po gimdymo). Su septiniu retinitu pažeidžiami tinklainės indai.
Jis atsiranda, kai iš uždegimo vidaus organų pyogeniniai mikroorganizmai patenka į tinklainę. Metastazinis retinitas išsivysto su plaučių uždegimu, endokarditu, meningitu, sepsiu (ypač po gimdymo). Su septiniu retinitu pažeidžiami tinklainės indai.
Liga gali išprovokuoti metastazavusios oftalmijos vystymąsi. Sergant šia liga, dugne susidaro keli balkšvi židiniai, esantys šalia indų. Uždegiminiai židiniai geltonosios dėmės srityje dažnai įgyja žvaigždės formą. Palaipsniui progresuoja uždegiminis procesas, vystosi regos nervo galvos edema, o stiklakūnis pritemsta, jo pūlingas susiliejimas sukelia panoftalmitą.
Virusinis retinitas
Sukelia virusai, pūslelinė. Sergant gripu, tinklainės pokyčiai pastebimi gana dažnai. Visų pirma, skirtingai pažeidžiamas tinklainės skaidrumas. Taigi, kai kuriems pacientams gali būti pastebimas tik nedidelis difuzinis membranos drumstumas, o kitiems - baltos įvairaus dydžio dėmės. Tinklainės neskaidrumą lemia intersticinės medžiagos patinimas.
Debesuotos vietos primena vatą, yra daugiausia geltonojoje dėmėje, taip pat aplink regos nervo galvą. Šioje srityje esantys indai nėra vizualizuojami.
Laikui bėgant baltos dėmės mažėja, tampa aiškesnės ir tada išnyksta. Regėjimas atkurtas. Tačiau ligos eiga dažnai pasikartoja. Verta bijoti eksudacinio tinklainės atsiskyrimo, taip pat tinklainės pigmentinės degeneracijos.
Citomegaloviruso retinitas
Tai lėtai auganti tinklainės infekcija, pasireiškianti žmonėms, turintiems imunodeficito sutrikimų, ypač ŽIV. Lėtai augantis tinklainės židinys formuojamas dugne, palaipsniui dengiantis visus tinklainės sluoksnius. Kai uždegiminis židinys plinta, gali atsirasti hematogeninis tinklainės atsiskyrimas. Dažnai židinys yra užpakaliniame poliuje, nors uždegiminis procesas gali būti lokalizuotas absoliučiai bet kurioje tinklainės dalyje.
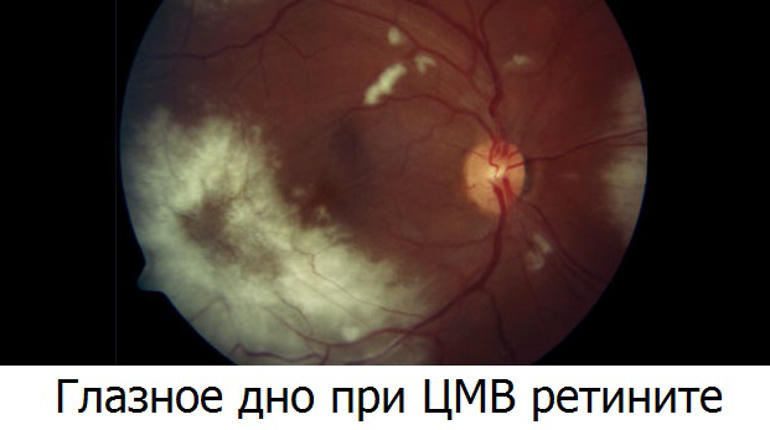
Sifilitinis chorioretinitas
Tai venerinė liga, kurią sukelia treponema pallidum. Akių audinio infekcija sifiliu pasireiškia antroje ar trečioje ligos stadijoje. Chorioretinitas taip pat nustatomas įgimtu sifiliu sergantiems vaikams.
Įgimtajam sifilitiniam chorioretinitui būdingas „druskos ir pipirų“ simptomas, kai dugno periferijoje yra daug baltų židinių, įsiterpusių į tamsius židinius. Šis ženklas išlieka visą gyvenimą.
Su įgytu sifiliu yra difuzinio chorioretinito požymių. Yra tinklainės ir regos nervo galvos edema; stiklakūnyje yra plona difuzinė suspensija kartu su šiurkščiais plaukiojančiais drumstumais. Be to, gali pasireikšti tinklainės kraujavimas. Kai ūminė sifilio fazė sumažėja, susidaro daugybė atrofinių gyslainės židinių, iš dalies pigmentuotų.
Toksoplazmatinis retinitas
Retinito vystymasis dažnai susijęs su intrauterine infekcija. Tačiau verta paminėti, kad akių pažeidimo simptomai ne visada pasireiškia ankstyvame amžiuje.
Esant neaktyviai ligos formai, randami pasenę dideli atrofiniai ar cicatricialiniai chorioretinaliniai židiniai su tinklainės pigmento sluoksnio hipertrofija. Pažeidimai dažniau būna pavieniai, o ne keli, esantys užpakaliniame akies ašyje.
Ūminėje toksoplazmozės fazėje dugne, taip pat išilgai senų pakitimų, atsiranda naujų uždegiminių židinių. Reikėtų bijoti eksudacinio tinklainės atsiskyrimo ir tinklainės kraujavimo. ![]()
Tuberkuliozinis retinitas
Kai mikobakterijos patenka į akį, pirmiausia pažeidžiamas gyslainė. Periferiškai lokalizavus uždegiminį procesą tinklainės periferijoje, atsiranda indų voratinklis, panašus į kamščiatraukį, o palei veninę sienelę yra fibrino kaupimasis rankovės pavidalu. Granulomos vizualizuojamos išilgai venų, kurios yra pailgos baltos spalvos židiniai. Kraujavimas atsiranda vystantis hemoftalmitui, kuris gali išprovokuoti traktinį tinklainės atsiskyrimą.
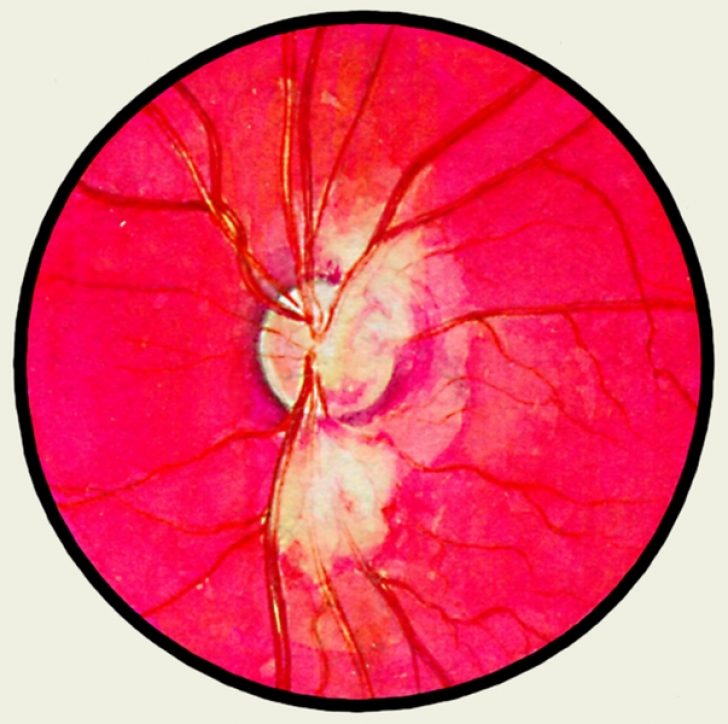 Su šiuo negalavimu ant dugno pastebimos balkšvos mufelės su nelygiais kraštais, esančios palei indus, taip pat perivaskulinė juostinė tinklainės edema. Be to, gali atsirasti kraujavimų. Negydant, kenčia ir regos nervo galvos indai, dėl ko sutrinka regėjimas. Vėliau disko srityje susidaro žvaigždės formos eksudaciniai židiniai. Nesant savalaikės terapijos, išsivysto antrinė perivaskulinė fibrozė.
Su šiuo negalavimu ant dugno pastebimos balkšvos mufelės su nelygiais kraštais, esančios palei indus, taip pat perivaskulinė juostinė tinklainės edema. Be to, gali atsirasti kraujavimų. Negydant, kenčia ir regos nervo galvos indai, dėl ko sutrinka regėjimas. Vėliau disko srityje susidaro žvaigždės formos eksudaciniai židiniai. Nesant savalaikės terapijos, išsivysto antrinė perivaskulinė fibrozė.
Retinitas pigmentosa
Pigmentinis retinitas yra distrofinė, ne uždegiminė ir infekcinė liga, tačiau tradiciškai priklauso retinito grupei. Tai paveldima, degeneracinė tinklainės liga, susijusi su fotoreceptorių ar tinklainės pigmento epitelio pakitimais.
Ligos progresavimas lemia didelio fotoreceptorių kiekio praradimą ir dėl to galimą aklumo išsivystymą. Pacientui būdingi šie simptomai:
- Naktinis aklumas;
- Centrinio ar periferinio regėjimo trūkumas;
- Tinklo vizija;
- Neryškus matymas;
- Bloga spalvų diskriminacija.
Atliekant oftalmoskopiją, pigmento nuosėdos nustatomos vadinamųjų kaulų kūnų pavidalu, kraujagyslių skaičiaus sumažėjimas ir sustorėjimas, regos nervo galvos vaškinis blyškumas.

Retinito paltai
Tai gana retas įgimtas sutrikimas, sukeliantis dalinį ar visišką apakimą. Priežastys nėra žinomos. Jam būdingas nenormalus kraujagyslių vystymasis už tinklainės. Dėl to išoriniuose tinklainės sluoksniuose išsivysto didžiulė eksudacija ir kraujosruvos. Taigi tarp tinklainės ir gyslainės susikaupia eksudatas ir kraujas. Šie veiksniai gali sukelti tinklainės atsiskyrimą.
Liga nustatoma vaikystėje ar paauglystėje, dažniau tarp vyrų. Daugeliu atvejų pažeidžiama viena akis. Pacientą jaudina neryškus matymas, neryškus matymas, fotopsijos. Įdomus negalavimo požymis yra tai, kad žaibiškai darytose nuotraukose sergančio žmogaus akys yra geltonos, o ne raudonos. Taip yra dėl tinklainėje esančių cholesterolio nuosėdų šviesos atspindžio.
Atliekant oftalmoskopiją, tinklainėje vizualizuojami vatos židiniai be aiškių ribų, taip pat pertraukiami indai. Pažeidimai dažnai būna šalia geltonosios dėmės ar regos nervo galvos. Ligai vystantis, židiniai padidėja, susilieja. Būdingas bruožas yra miliarinių aneurizmų buvimas palei venas. 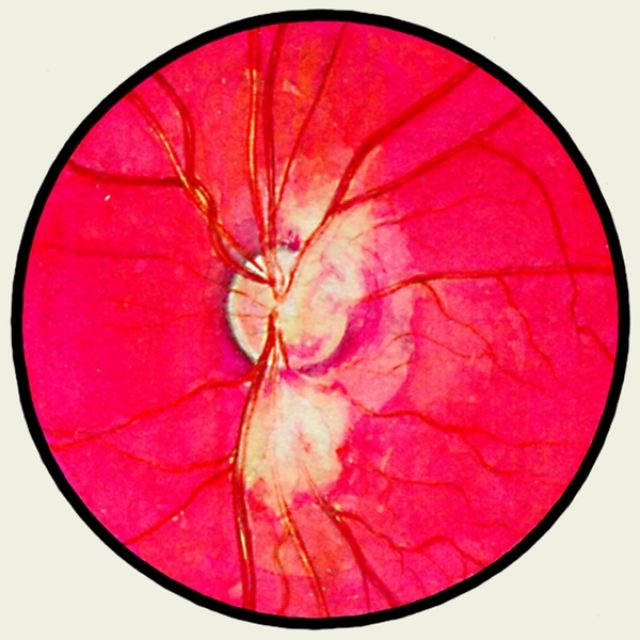
Pūlingos infekcijos sukėlėjai yra stafilokokai, streptokokai, Escherichia coli, gonokokai, pneumokokai, Pseudomonas aeruginosa ir kiti gryna forma arba kartu tarpusavyje (žr. Visas žinias apie Pyogenines bakterijas).
Dėl plačiai vartojamų antibiotikų ir jų mutageninio poveikio pasikeitė pūlingos chirurginės infekcijos sukėlėjų rūšinė sudėtis; pagrindinę vietą jame užima stafilokokas (žr. visą žinių rinkinį) monokultūroje ar įvairiose mikrobų asociacijose. Mikrobinės floros rūšinės sudėties pokytis įvyko kartu su jos atsparumo antibiotikams padidėjimu. Dėl to pūline infekcija sergančių pacientų izoliuotų stafilokokų atsparumas vaistams penicilinui, streptomicinui, chlortetraciklinui, chloramfenikoliui ir eritromicinui viršija 70%, o mikroflora dažnai yra daugiareikšmė - atspari didelei tiriamų antibiotikų grupei.
Pūlingos infekcijos vystymąsi lemia makro ir mikroorganizmo sąveika. Svarbus veiksnys yra prasiskverbusios mikrobinės floros pobūdis, dozė, virulentiškumas, mikroorganizmų įvedimo dėmesio būklė - nekrotinių audinių, tarnaujančių kaip mikroorganizmų auginimo vieta, buvimas, kraujotakos būklė, taip pat imunobiologinės organizmo savybės.
Pūlinga infekcija užima vieną iš pagrindinių vietų chirurgijos klinikoje, tai yra daugelio ligų ir pooperacinių komplikacijų esmė. 1/3 visų chirurginių pacientų sudaro pūlingos-uždegiminės ligos.
Dauguma pooperacinių komplikacijų yra susijusios su pūlinga infekcija. Remiantis Girhake'o ir Schwicko (F. W. Gierhake, H. G. Schwickas, 1971) pateikta medžiaga, 42,5% visų mirčių po chirurginių intervencijų yra susijusios su pūlingomis-uždegiminėmis komplikacijomis.
Yra tam tikra pyoinflammatorinių ligų pobūdžio priklausomybė nuo pacientų amžiaus. Jauname amžiuje (17-35 m.) Dažniau pasireiškia flegmonas (žr. Visą žinių rinkinį), abscesas (žr. Visą žinių rinkinį), pūlingas limfadenitas (žr. Visą žinių rinkinį), mastitas (žr. Visą žinių rinkinį), osteomielitas (žr. Visą žinių rinkinį). ); sulaukus 36–55 metų vyrauja šlapimo sistemos ligos - pielitas, cistitas (žr. visą žinių bagažą), pielonefritas (žr. visą žinių rinkinį), paraproctitas (žr. visą žinių rinkinį); vyresni nei 55 metų - karbunkulas (žr. visą žinių bagažą), nekrozinė flegmona, abscesas po injekcijos ir kt.
Vaikams pūlinga infekcija vyksta pagal naujagimio flegmonos tipą (žr. Visą žinių apie Flegmoną tipą), sepsį (žr. Visą žinių rinkinį), pūlingas plaučių ir pleuros ligas, ūminį hematogeninį osteomielitą, stafilokokinį peritonitą (žr. Visą žinių rinkinį).
klasifikacija
Pūlinga infekcija klasifikuojama pagal etiologiją, lokalizaciją ir klinikinę eigą. Pagal etiologiją išskiriama monoinfekcija (stafilokokinė, streptokokinė, kolibacilinė, proteinė, gonokokinė, pneumokokinė ir kt.) Ir polinfekcija (stafilokokinė ir kolibacilinė, stafilokokinė ir streptokokinė ir kt.). Pagal lokalizaciją išskiriama pūlinga odos, galūnių ir kamieno poodinio audinio infekcija; kaukolės ir jos turinio visuma; kaklas; krūtinės sienelė, pleuros ir plaučiai; tarpuplaučio; pilvaplėvės ir pilvo organai; dubens ir jo organai; kaulai ir sąnariai. Kliniškai pūlingos infekcijos eiga gali būti ūminis bendrasis (sepsis), ūminis lokalus (pūlinys, flegmonas, furunkulas, karbunkulas), lėtinis bendrasis (chroniosepsis), lėtinis vietinis (abscesas, empiema, osteomielitas ir kt.).
