Коригуюча остеотомія колінного суглоба є перевіреним методом хірургічного лікування деформацій великогомілкової та стегнової кісток. Ця операція знижує навантаження на суглобові поверхні, усуває вже наявні патології та уповільнює дегенерацію нижньої кінцівки.
Схематичне зображення проведення операції.
Що таке остеотомія колінного суглоба?
Коригуюча остеотомія колінного суглоба - операція, що усуває вроджені та набуті кісткові деформації. Під час хірургічного втручання лікар січе заздалегідь позначену ділянку кісткової тканини та з'єднує вільні фрагменти кісток імплантатами. В результаті вісь механічного навантаження переноситься на здорову ділянку суглоба. Операція проводиться під повною або спинальною анестезією. Після лікування ортопед фіксує нижню кінцівку пацієнта гіпсовою пов'язкою на час відновлення. Проводиться реабілітація.

Описаний метод корекції традиційно порівнюється з ендопротезуванням колінного суглоба. Остеотомія – менш травматичний спосіб лікування. Ця медична маніпуляція відмінно підходить молодим пацієнтам, які страждають від пізніх стадій гонартрозу. Вибір остеотомії як спосіб відновлення рухливості нижньої кінцівки дозволяє відстрочити проведення ендопротезування на тривалий термін.
Остеотомія застосовується протягом двох століть. Після відкриття методів замісної артропластики це оперативне втручання відійшло другого план, проте такий спосіб лікування застосовується досі. На початку 21 століття було розроблено сучасні способи закріплення кісткових ділянок, що зменшують тривалість реабілітації.
Показання до операції
Головним свідченням оперативного втручання є гонартроз. Це дегенеративне захворювання колінного суглоба, що проявляється поступовим руйнуванням хрящової тканини та деформацією нижньої кінцівки. На пізніх стадіях гонартрозу у пацієнтів формуються вальгусні та варусні деформації. Об'єм рухів обмежується, виникає хронічний больовий синдром.

Інші свідчення:
- Уроджена деформація нижньої кінцівки.
- Викривлення кісток після травми.
- Підготовка до ендопротезування колінного суглоба.
- Усунення осі нижньої кінцівки при патологіях суглобових зв'язок.
- Рахіт, що деформує остеїт та інші хвороби кісткової тканини.
Втручання рекомендується проводити при задовільному стані хрящової поверхні кісток та ізольованому ураженні однієї ділянки колінного суглоба. Такий метод корекції дозволяє зберегти рухливість нижньої кінцівки у молодих пацієнтів.
У яких випадках остеотомія не допоможе?
Ефективність лікування залежить від віку, статі та маси тіла пацієнта. Незадовільні результати операції можуть бути зумовлені літнім віком хворого, значним ураженням кісток та руйнуванням гіалінового хряща.
Стани, за яких проведення втручання недоцільно:
- остеопороз;
- позасуглобові патології;
- нестача кровопостачання нижньої кінцівки;
- порушення зростання кісткової тканини;
- відсутність меніска;
- виражене ожиріння (ІМТ: 40 і від).
При неправильній оцінці показань остеотомія може прискорити дегенерацію колінного суглоба. Перед лікуванням лікарі проводять лабораторні дослідження, одержують знімки нижньої кінцівки протягом та призначають додаткові діагностичні маніпуляції.
Види хірургічних технік
Втручання класифікують за місцем проведення, способом висічення тканин та характером кісткової пластики. Виправляється структура великогомілкової або стегнової кістки. Класифікація за характером пластики включає відкриту, закриту, латеральну та пряму остеотомію. Корекція великогомілкової кістки може бути високою або низькою. Конкретна хірургічна техніка підбирається лікарем індивідуально за наслідками попереднього обстеження.
Основні види остеотомії:
- Клиноподібна закрита. Розріз шкіри проводиться в латеральній або передній області коліна для доступу до верхнього епіфіза великогомілкової кістки або нижнього епіфіза стегнової кістки. Після висічення тканини вільні поверхні кістки фіксують металевими пластинами або скобами.
- Клиноподібна відкрита. Після розрізу шкіри в передній або бічній ділянці коліна проводиться неповна остеотомія. Кінцевий відділ великогомілкової кістки роз'єднується на дві частини з формуванням діастазу. Далі кісткові ділянки з'єднують металевою пластиною та аутотрансплантатом із тазу пацієнта.

Остеотомія колінного суглоба: візуальне зображення процедури.
Кісткова тканина видаляється за допомогою остеотома. Для запобігання пошкодженню судин та нервів, що проходять через колінний суглоб, корекція проводиться під контролем флуороскопу або рентгенівського апарату. Після пластики шкірний покрив зшивається і нижня кінцівка фіксується гіпсовою пов'язкою або шиною.
Немає єдиного методу оперативного втручання, придатного при будь-яких показаннях. Під час вибору хірургічної техніки лікар враховує запланований кут корекції. Методи візуалізації допомагають точніше відновлювати вісь нижньої кінцівки. У сучасній ортопедії найчастіше проводиться відкрита клиноподібна остеотомія великогомілкової кістки вище за рівень бугристості.
Реабілітація
Результати лікування у довгостроковому періоді залежать від реабілітаційних заходів. Після хірургічного втручання лікар проводить контрольні обстеження та підбирає методи відновлення рухливості колінного суглоба. Цілі реабілітації включають усунення болю, попередження післяопераційних ускладнень та відновлення м'язового апарату нижньої кінцівки.
Методи реабілітації:
- Фізіотерапія: електростимуляція, кріотерапія та теплова дія. Фізична терапія полегшує біль та зменшує набряклість тканин у післяопераційному періоді.
- Лікувальний масаж. Мануальна терапія покращує кровотік у тканинах, полегшує біль та нормалізує м'язовий тонус.
- Лікувальна фізкультура . Вправи можна проводити у домашніх умовах. Головним завданням є відновлення згинальних та розгинальних рухів у колінному суглобі.
- Ортопедична реабілітація для запобігання рецидиву хвороби. Пацієнту рекомендується носити наколінник чи еластичний бинт для фіксації суглоба. Спочатку після операції необхідно використовувати тростину і носити взуття з ортопедичними устілками для зниження навантаження на суглобові поверхні.
Схема реабілітації складається ортопедом та лікарем ЛФК. Підбирається медикаментозна терапія. Повне відновлення рухової активності відбувається протягом року.
Життя після лікування
Прогноз визначається початковим діагнозом, обраною технікою хірургічного лікування, кваліфікацією хірурга, віком пацієнта та іншими критеріями. За даними медичного центру імені Г. А. Ілізарова, позитивні результати були відзначені у 95% пацієнтів після втручання. Протягом 10 років після кісткової пластики спостерігається відсутність болю та інших симптомів гонартрозу. Молоді люди, котрі перенесли остеотомію, після реабілітації повертаються до повноцінного життя. Подальше проведення замісної артропластики полегшується.
Довгострокові результати корекції передбачити складно. Пацієнтам рекомендується регулярно відвідувати ортопед і проходити обстеження для контролю стану суглоба. Остеотомія як самостійний метод лікування не усуває артроз повністю, а лише уповільнює розвиток дегенеративних процесів. У деяких хворих рецидив виникає через 4 роки після втручання.
Ціни на остеотомію колінного суглоба
Вартість лікування залежить від кваліфікації лікаря, хірургічної техніки та діагнозу.
Середні ціни:
- Москва: від 7 до 22 тисяч карбованців.
- Санкт-Петербург: від 10 до 23 тисяч карбованців.
- Середня ціна по Росії – 15 тисяч рублів.
Інформацію про ціни необхідно уточнювати у конкретній клініці.
Що краще – пластини, штифти чи апарати?
Змінити форму ніг, тобто. Відновити нормальне положення механічної осі нижньої кінцівки можна у різний спосіб.
Який метод кращий, зручніший, безпечніший?
Загальний принцип корекції деформацій полягає в тому, що кістка перетинається та зрощується у бажаному положенні. Перетин кістки (штучний перелом) називається остеотомія. Фіксація кістки називається остеосинтез.Існують десятки способів остеотомій та сотні способів остеосинтезу. У сучасній травматології та ортопедії для корекції форми нижніх кінцівок застосовуються 3 основні види остеосинтезу: пластинами, стрижнями, апаратами. У принципі, кожним із цих методів можна змінити положення осі.



При ідентичності результатів, кожен з цих методів має свої плюси і мінуси, переваги і недоліки. Існують ускладнення, характерні для кожного з цих методів. Розкажемо про це докладніше.
Остеосинтез пластин.
Забігаючи вперед, скажемо, що основна і практично єдина перевага пластин полягає в тому, що вони не видно зовні. Незважаючи на те, що при корекції деформацій ця операція за кордоном використовується досить часто, вона має велику кількість недоліків, обмежень та ускладнень. Сама собою операція досить складна і травматична, тобто. для виконання остеотомії та остеосинтезу потрібен великий розріз.

Можна назвати такі ускладнення, як: перелом плато великогомілкової кістки; пошкодження малогомілкового нерва; нагноєння в галузі операції; гіперкорекція або навпаки, недостатня корекція; нестабільна фіксація та вторинні зміщення; тромбоз глибоких вен та багато іншого.

Крім того, пластина не забезпечує стабільної фіксації. Після операції рекомендується обмежувальний режим 2-3 місяці. З цієї причини намагаються не оперувати обидві ноги. Таким чином, для виправлення обох ніг потрібно дві операції з інтервалом протягом кількох місяців. З урахуванням того, що пластини, можливо, доведеться видаляти, йдеться вже як мінімум про три операції. Є серйозні обмеження за величиною корекції (як правило, не більше 12 градусів), неможливо одночасно виправити варусну (вальгусну) деформацію та подовжити кінцівку, а також застосувати додаткові елементи корекції (медіалізація, ротація та ін.). Істотним недоліком і те, що форму ноги після операції не можна якось змінити чи " підправити " . Можлива гіперкорекція чи, навпаки, недостатня корекція, асиметрія ніг при двосторонній корекції.
Важко зрозуміти причину популярності цієї методики. Швидше за все, це має історичне коріння, традиції зарубіжних медичних шкіл, зацікавленість у реалізації дорогих медичних виробів та технологій. Крім того, в багатьох країнах апарат Ілізарова не отримав поширення, і ортопеди просто не можуть оцінити його переваги і переваги.
Остеосинтез стрижнями (штифтами)
Ця методика набула найменшого поширення в порівнянні з двома іншими (пластинами та апаратами). Безперечною перевагою є стабільна фіксація, що дозволяє оперувати відразу обидві кінцівки та забезпечує ранню функцію та опороспроможність. Суть методики полягає в тому, що після попереднього розсвердлювання кістковомозкового каналу стегнової або великогомілкової кістки в нього вставляється штифт відповідного діаметра.
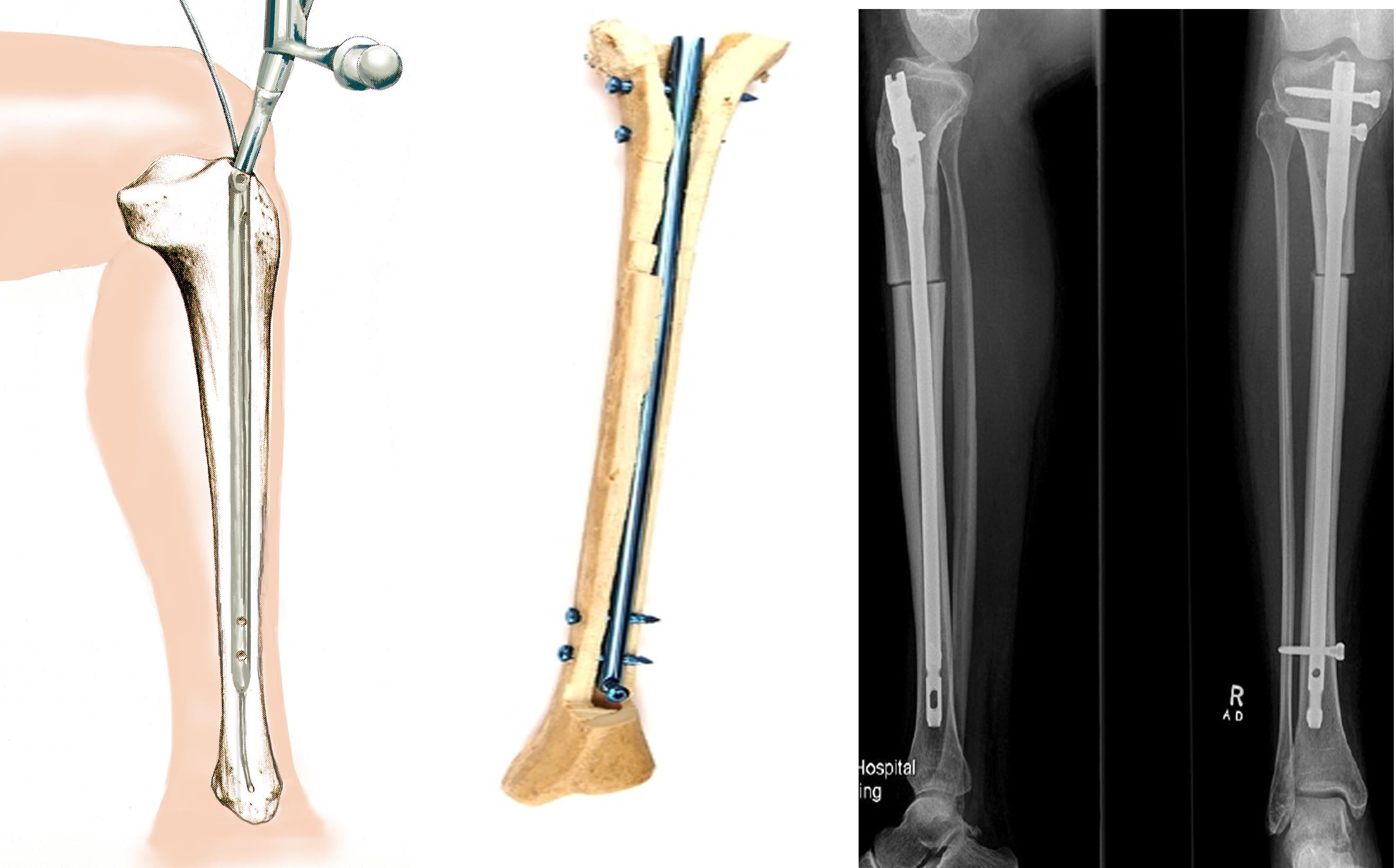
Незважаючи на те, що штифти вводяться через невеликий розріз, не можна вважати цю методику малотравматичною. Існує ризик розвитку серйозних ускладнень. Якщо, припустимо, при використанні апарату Ілізарова запалення або нагноєння носить локальний, поверхневий характер і легко виліковується, то при інтрамедулярному остеосинтезі нагноєння загрожує поширенням процесу по всьому кістковомозковому каналу. Також дуже складно досягти симетричної корекції обох ніг, що має важливе значення у косметичній хірургії.
Враховуючи ризик розвитку серйозних ускладнень, хотілося б рекомендувати цю методику при естетичної корекції форми ніг. Існує доцільність застосування штифтів при подовженні, коли тривалі терміни фіксації апаратом Ілізарова значно знижують якість життя пацієнтів.
Остеосинтез апаратом Ілізарова
Апарат Ілізарова - найпоширеніший спосіб корекції важких та складних деформацій кінцівок. Тут немає обмежень за величиною корекції чи виправлення деформації інших площинах. Одночасно з усунення кутової деформації, можна зробити медіалізацію, ротацію, усунути підвивих головки малогомілкової кістки, а також подовжити ноги. Повне навантаження на кінцівки можливе найближчими днями після операції.
Основне ускладнення, яке зустрічається при зовнішньому остеосинтезі – це запальні явища у місцях виходу спиць. Вони не становлять труднощів для лікування. Частота розвитку спицевого остеомієліту вбирається у 1,5 %. Незважаючи на те, що в запальний процесвже залучається кістка, цей процес носить локальний характер, що виліковується повністю.
Основний недолік апаратів Ілізарова - це сама їх наявність, обмеження у підборі одягу та взуття. Вирішенням цієї проблеми є перехід від кільцевих опор до монолатеральних міні-фіксаторів, розташованих по передній поверхні гомілки. Вони значно менше за обсягом і не ускладнюють повну функцію колінного суглоба.


Перехід від кільцевих апаратів Ілізарова до міні-фіксаторів доцільний через 1,5-2 місяці після операції, коли з'явилися ознаки формування регенерату в зоні остеотомії. При операціях на обох кінцівках міні-фіксатори дозволяють зімкнути ноги в області колінних суглобів і оцінити остаточну форму ніг ще до повного зрощення.
1Стаття присвячена актуальному питанню сучасної ортопедії – коригуючим остеотоміям у галузі колінного суглоба. Метою роботи є огляд сучасної літератури для узагальнення даних вітчизняних та зарубіжних дослідників, визначення показань для виконання коригувальних остеотомій, рівня та ступеня корекції осі нижньої кінцівки. Показано результати досліджень впливу позиції механічної осі нижньої кінцівки на розподіл контактного тиску у суглобі. Розглянуто методики визначення необхідного ступеня корекції задля досягнення нормальної механічної осі нижньої кінцівки. Проаналізовано літературні дані щодо результатів нормалізації осьових деформацій у лікуванні деформуючого артрозу колінного суглоба. Застосування даної методики є доцільним у молодих пацієнтів з гонартрозом другої або третьої стадії. Для отримання хороших віддалених результатів необхідно правильне і точне дотримання показань до виконання остеотомії, що коригує, виконання максимально точного розрахунку корекції.
вісь нижньої кінцівки
гонартроз
коригуюча остеотомія
1. Багірова, Г.Г. Остеоартроз: епідеміологія, клініка, діагностика, лікування/Г.Г.Багірова, О.Ю. Мейко. - М., 2005. - 224с.
2. Брагіна, З. У. Структура стійкої втрати працездатності в пацієнтів із гонартрозом/ З. У. Брагіна, Р. П. Матвєєв// Геній ортопедії. – 2011. − №4. - С.101-105.
3. Головаха, М.Л. Віддалені результати високої коригуючої остеотомії великогомілкової кістки при гонартрозі/М.Л.Головаха, В.Орлянський// Ортопедія, травматологія та протезування.-2013.-№ 1.-С.10-15.
4. Зайцева, Є. М. Причини болю при остеоартрозі та фактори прогресування захворювання (огляд літератури)/Е.М. Зайцева, Л.І. Алексєєва // Науково-практична ревматологія. -2011. - № 1. - С. 50-57.
5. Зоря, В. І. Деформуючий артроз колінного суглоба: посібник для лікарів / В. І. Зоря, Г. Д. Лазішвілі, Д. Є. Шпаковський. – К.: Літтерра, 2010. – 320 с.
6. Колесников, М.А. Сучасні методи лікування гонартрозу (огляд літератури)/М.А. Колесников, І.Ф. Ахтямов // Вісник травматології та ортопедії Уралу. - 2012. - № 1-2. - С. 121-129.
7. Корнілов, Н.М. Сучасні уявлення про доцільність застосування коригувальних навколосуглобових остеотомій при деформуючому артрозі колінного суглоба / Н.М. Корнілов, К.А. Новосьолов, Т.А.Куляба // Вісник травматології та ортопедії ім. Н.М. Пріорова. – 2004. -№3.-С. 91-95.
8. Котельников, Г. П. Хірургічна корекція деформацій колінного суглоба / Г. П. Котельников, А. П. Чернов. - Самара, 1999. - 180 с.
9. Лоскутов, А.Є. Артроскопія та коригуюча остеотомія при лікуванні гонартрозу / О.Є. Лоскутов, М.Л. Головаха//Вісн. ортопед., травматол. та протез. − 2002. − №2. − С. 5–7.
10. Макушин, В.Д. Гонартроз: віддалені результати застосування високої вальгізуючої остеотомії великогомілкової кістки (огляд зарубіжної літератури)/В.Д. Макушин, О.К. Чегуров// Геній Ортопедії. - 2007. - №1. - С.137-143.
11. Матвєєв, Р.П. Остеоартроз колінного суглоба: проблеми та соціальна значущість / Р. П. Матвєєв, С. В. Брагіна / / Екологія людини. - 2012. - № 9. - С.53-62.
12. Миронов, С. П. Остеоартроз: сучасний стан проблеми / С.П. Миронов, Н.П. Омельяненко, А.К.Орлецький // Вісник травматології та ортопедії ім. Н.М. Пріорова. − 2001. −№2.− С. 96−99.
13. Мюллер, B. Висока остеотомія великогомілкової кістки: умови, показання, техніка, проблеми, результати / В. Мюллер // MargoAnterior. - 2003. - № 1-2. - С. 2-10.
14. Орлянський, В. Коригуючі остеотомії в галузі колінного суглоба / В. Орлянський, M.JI. Головаха, Р. Шабус – Дніпропетровськ: Пороги, 2009. – 159 с.
15. Планування величини корекції коригуючої остеотомії великогомілкової кістки / М.Л. Головаха, І.В. Шишка, О.В. Баніт, В. Орлянський// Ортопедія, травматологія та протезування.-2010. - №1.-С. 91-97.
16. A 15-й рік наступного огляду високої тибіальної остеотомії в медичній роботі osteoarthrosis/ Yasuda K. //Clin.Orthop.Relat.−1992.− vol.282.−P.186-195.
17. Aglietti, P. Tibial osteotomy for varus osteoarthritic knee/ P.Aglietti, E. Rinonapoli// Clin. Orthop. - 1983. - № 176. -P. 239-251.
18. Агнескірхнер, J.D. Agneskirchner // Arthroscopy. - 2007. - vol.23, № 8. - Р.852-861.
19. Amendola, A. High tibial osteotomy для лікування unicompartmental arthritis of knee / А. Amendola, L. Panarella // Orthop. Clin. North. Am.-2005.-vol.36, №4.-Р.497-504.
20. Arden, N. Osteoarthritis: epidemiology / N. Arden, M.C. Nevitt / / Best Pract. Res. Clin. Rheumatol. - 2006.-vol.20, № 1.-P. 3-25.
21. Association між valgus and varus alignment and development and progression of radiographic osteoarthritis of the knee/ G.M. Brouwer, A.W. van Tol, A.P. Bergink, JN. Belo, R.M. Bernsen, M.Reijman // Arthritis Rheum. - 2007. - vol.56, № 4. - P.1204-1211.
22. Bae, D.K. Total knee arthroplasty following closed wedge high tibial osteotomy / D. K. Bae, S. J. Song, K. H. Yoon // International Orthopaedics (SICOT). − 2010. −vol.34.−P.283–287.
23. Brinkman, J.M. Osteotomies поряд з knee: patient selection, stability fixation and bone healing в high tibial osteotomies/ J.М. Brinkman// J. Bone Jt. Surg.-2008. - Vol.90, № 12. - Р.1548-1557.
24. Cole, B. Degenerative arthritis of knee in active patients: evaluation and management / B. Cole, C. Harner // J. Am. Acad. Orthop. Surg. – 1999. – Vol. 7, № 6. – P. 389-402.
25. Coventry, M. Proximal tibial osteotomy. А критичний тривалий термін вивчення 8-7 випадків / M. Coventry, D. Ilstrup, S. Wallrichs // J. Bone Jt. Surg. – 1993. – vol.75-A, № 2. – P. 196-201.
26. Doherty, M. Ризикові фактори для прогресу кнеї osteoarthritis / M. Doherty // Lancet. – 2001. – Vol. 358. – P. 775.
27. Esenkaya, K. Проксимальні тибіальні остеотомії для медичної compartment arthrosis of knee: a historical journey / K. Esenkaya, U. K. Akan // Strat. Traum. Limb Recon.-2012.-№7.-Р.13-21.
28. Frey, P. Closing-wedge high tibial osteotomy with modified Weber technique/ P. Frey, M. Muller, U. Munzinger // Oper. Orthop. Traumatol.−2008.− vol.20, №1.− P.75-88.
29. Frontal Plane Knee Alignment: Call for Standardized Measurement / T. D. Cooke, E. A. Sled, R. A. Scudamore // J. Rheum.-2007. - vol. 34, № 9. - P. 1796 - 1801.
30. Fujisawa, Y. Ефект з високої тибіальної остеотоми. На arthroscopic study of 26 knee joints / Y. Fujisawa, K. Masuhara, N. Matsumoto I IClin. Orthop. Surg. – 1976. – Vol. 11. – P. 576-590.
31. Giagounidis, E. M. High tibial osteotomy: factors influencing duration of satisfactory function / E. M. Giagounidis, S. Sell // Arch. Orthop. Trauma Surg. - 1999. - Vol.119, №7-8. - P. 445-449.
32. Hernigou, P. A 20-річний досліджуваність міжнародного gonarthrosis після tibial valgus osteotomy. Single versus repeated osteotomy / P. Hernigou // Rev. Чир. Orthop. - 1996. - Vol. 82 №3. - P. 241-250.
33. Hofmann, S. Principles and indications of osteotomies around the Knee/S. Hofmann, M. Pietsch// Arthroskopie.-2007. - vol.20, № 4.-Р. 270-276.
34. Insall, J.N. Висока тибіальна остеотома для варусконгартрозу: тривалий термін follow-up study/ J.N. Insall, D.M. Joseph, C. Lsika// J Bone Jt. Surg.− 1984.−vol.66−A, №7.−Р.1040-1048.
35. Jackson, J. Tibial osteotomy для osteoarthritis of the knee /J. Jackson, W. Waugh // J Bone Joint Surg.-1961. - vol.43-B, № 4.-P.746-751.
36. Jacob, R. Tibial osteotomy для varusgonarthrosis: indication, planning and operative technique / R. Jacob, S. Murphy // AAOS Instr. Course Lect. – 1992.-Vol. 41.-P. 87-93.
37. Karabatsos, B. Functional outcome of total knee arthroplasty після високих тибіальних osteotomy / B. Karabatsos, N.N. Mahomed, G.L. Maistrelli // Can. J. Surg. − 2002. − vol.45, №2.−Р.116-119.
38. Koshino, T. Medial opening-wedge high tibial osteotomy з використанням допоміжної hydroxyapatite до treat medial compartment osteoarthritis of knee / T. Koshino, T. Murase, T. Saito // J. Bone Jt. Surg.− 2003.−vol.85−A, №1.−Р.78-85.
39. Kolb, W. Opening-wedge high tibial osteotomy with locked low-profile plate / W. Kolb, H. Guhlmann, C. Windisch // J. Bone Jt. Surg.-2009. - Vol.91-A, №11.-Р.2581-2588.
40. Lobenhoffer, P. Open valgus alignment osteotomy of proximal tibia with fixation of medial plate fixator/ P. Lobenhoffer, J. Agneskirchner, W. Zoch //Orthopade.- 2004. 153-160
41. Maquet, P. Arthritis of the knee / P. Maquet. - New York: Springer Verlag, 1980. - 183 p.
42. Moreland, J. R. Radiographic Analysis of Axial Alignment of Lower Extremity / J. R. Moreland, L. W. Basset, G. J. Hanker // J. Bone Jt. Surg.-1987. - vol. 69-A, № 5.-P. 745-749.
43. Noyes, F.R. Opening wedge tibial osteotomy: 3-triangle method to correct axial alignment and tibial slope/ F.R. Noyes, S.X. Goebel, J. West // Am. J. Sports Med. - 2005. - vol.33, № 3. - Р.378-387.
44. Paley, D. Principles of deformity correction/D.Paley. − New York: Springer-Verlag, 2003. − 806 p.
45. Parvizi, J. Total knee arthroplasty спрямовуючи проксимальний тибіальний остеотомії: ризик factors for failure / J. Parvizi, A.D. Hanssen, MJ. Spangehl// J. Bone Jt. Surg.− 2004.−vol.86.− P.474-479.
46. Виразні випадки молодих і середнього віку adultes з загальним відношенням osteoarthritis treated with proximal tibial opening wedge osteotomy /R. F. LaPrade // Arthroscopy: The Journal of Arthroscopic and Related Surgery.-2012.-vol.28, № 3.-P. 354-364.
47. Взаємодія між лайкою і медичною клавіатурою спілкування в середньому радіографічної клінії osteoarthritis/L.E. Thorp et al.//Arthritis Rheum. - 2007. - vol.57. - P. 1254-1260.
48. Rinonapoli, E. Tibial osteotomy для varusgonarthrosis: a 10-21-річний дослідження / E. Rinonapoli, G. Mancini, A. Corvaglia / Clin. Orthop. – 1998.-Vol. 353.-P. 185-193.
49. Sharma, L. The Role of Varus and Valgus Alignment in Knee Osteoarthritis/ L. Sharma // Arthritis Rheum.-2007.-vol. 56 № 4.-Р.1044-1047.
50. Spahn, G. Complications in high tibial (medial opening wedge) osteotomy/ G. Spahn // Arch. Orthop. Trauma Surg.-2003.-vol.124.-P. 649-653.
51. Sprenger, TR. Тибіальна остеотомія для досліджування VarusGonarthrosis: Survival and failure analysis to twenty-two years/ T. R. Sprenger, J. F. Doerzbacher /// J. Bone Jt. Surg.−2003.− vol.85−A, №3.−P.469-474.
52. 1-річні результати тибіальної остеотомії для медичної гормонації. influence of overcorrection / S. Odenbring // Arch. Orthop. Trauma Surg. - 1991.-vol. 110 №2. - P. 103-108.
53. W-Dahl, A. High tibial osteotomy in Sweden, 1998-2007. A population-based study of use and rate of revision to knee arthroplasty/ A.W-Dahl, O. Robertsson, L. S. Lohmander// ActaOrthopaedica.− 2012.− vol. 83 № 3.-P. 244-248.
54. Wildner, M. Complications of high tibial osteotomy and internal fixation with staples/ M. Wildner, A. Hellich, A. Reichelt // Arch. Orthop. Trauma Surg.-1999.-vol.111, №4. - P. 202-210.
55. Zaki, S.H. Високі тибіальні битви з остеотомії з використанням Tomofix plate-medium-term results in young patients/S.H.Zaki, P.J. Rae // ActaOrthop. Belg.−2009.− vol.75, №.3.−Р.360-367.
Деформуючі захворювання суглобів дегенеративно-дистрофічного генезу широко поширені серед дорослого населення і становлять понад 8-12%. У структурі дегенеративно-дистрофічних захворювань суглобів на колінний суглоб припадає 33,3% випадків. В останні роки спостерігається тенденція до збільшення захворюваності на деформуючий артроз серед осіб молодого працездатного віку, що значно підвищує соціальну значущість проблеми. Відзначається зростання захворюваності на артрози серед осіб середньої вікової групи (40-60 років) до 60%, а також збільшується тривалість періоду непрацездатності. Консервативне лікування не завжди приносить позитивного ефекту, що призводить до зниження якості життя пацієнтів. У молодих пацієнтів неминуче порушується питання про необхідність хірургічного втручання з метою запобігання прогресу артрозу та перенесення ендопротезування колінного суглоба на пізніші терміни.
Останнім часом знову все більше застосування знаходять операції з корекції осі нижньої кінцівки на лікування гонартрозу, особливо в молодих пацієнтів. Відомо, що остеотомії, що коригують, застосовуються з 19 століття, коли A.Meyer вперше використовував цю методику для лікування гонартрозу. У 20 столітті великий внесок у популяризацію остеотомій, що коригують, внесли J.P.Jackson, W.Waugh, M.Coventry, T.Koshino, P.Maquet. В даний час активно пропагує застосування даних операцій Р. Lobenhoffer.
З другої половини 20 століття під час лікування гонартрозу артропластика колінного суглоба стала методом вибору серед оперативних втручань. Коригувальні остеотомії, як метод оперативного втручання, відійшли на другий план, а то й взагалі виявилися забутими. У цій статті ми постараємося розглянути погляди ортопедів застосування остеотомій в лікуванні дегенеративно-дистрофических захворювань колінного суглоба.
На сьогоднішній день деформуючий артроз визнаний поліетиологічним захворюванням. Багато вчених, що вивчають патогенез остеоартрозу, є прихильниками механо-функціональної теорії розвитку колінного суглоба, що деформує артроз. Згідно з цією теорією, розвиток дегенеративно-дистрофічного процесу в суглобовому хрящі, субхондральній кістці та капсулі суглоба пов'язаний з функціональним навантаженням хряща, обумовленої великою величиною навантаження. Осьові деформації призводять до передчасного непропорційного зношування колінного суглоба з розвитком дегенеративно-дистрофічних змін. Деякі вчені висловили думку про те, що в основі захворювання лежить невідповідність функціонального навантаження на хрящ його біологічним можливостям.
Вплив позиції механічної осі нижньої кінцівки на розподіл контактного тиску у суглобі був предметом ряду експериментальних досліджень. Найсучаснішим методом вивчення контактного тиску є застосування вимірювальної фольги, що працює з урахуванням принципів електромеханічного опору Tekscan-System (рис. 1.). Riegger-Krugh досліджував на трупному матеріалі розподіл навантажень у колінному суглобі після остеотомій. Моделювали варусну деформацію, а потім виконували остеотомію. Автори знайшли очікуване підвищення навантажень у медіальному відділі при варусній деформації та у латеральному відділі при вальгусній. Робота цікава тим, що при нейтральній осі колінного суглоба навантаження лягало більше на латеральний відділ суглоба. Після корекції отримані самі дані про навантаженнях, як і за нормальної осі .

Мал. 1. Дослідження розподілу тиску у колінному суглобі з використанням Tekscan-System.
Ідея коригуючої остеотомії полягає в тому, що за рахунок нормалізації осі нижньої кінцівки відбувається перерозподіл навантаження з пошкодженого, що піддається значним навантаженням відділу суглоба, відносно здоровий. Остеотомії у сфері колінного суглоба поділяються за рівнем виконання корекції: лише на рівні стегнової кістки; на рівні гомілки - висока та низька тибіальні, а також поділяються за способом перетину кістки та характером корекції: поперечна, куляста, пряма, коса, що відкриває, закриває. В даний час найбільш часто застосовується висока клиноподібна остеотомія, що дозволяє вирішити практично всі технічні складності, що виникають при виконанні нормалізації осі нижньої кінцівки. Необхідно відзначити важливість застосування адекватних, стабільних фіксаторів при фіксації кісток після остеотомії. Раніше, після нормалізації осі кінцівки оперативним шляхом, пацієнти були змушені тривалий час використовувати різні способи іммобілізації, що значно подовжувало період реабілітації. У 2000-х роках, на витку нового розвитку остеотомій, безліч фірм-виробників запропонували свої варіанти фіксації, що дозволяють значно знизити терміни відновлення після цієї операції. Застосування сучасних фіксаторів дозволяє почати часткове навантаження на кінцівку в перші дні після операції і, звичайно, виключити тривалу іммобілізацію, а в деяких випадках відмовитися від неї.
Коригуючі остеотомії розглядаються як метод, що доповнює, готує до артропластики, а в деяких випадках операції з корекції осі дозволяють обійтися і без протезування. Для того, щоб коригуючі остеотомії в області колінного суглоба принесли тривалий ефект, необхідно правильно визначити показання; адекватно провести передопераційне обстеження; розрахувати ступінь та рівень корекції.
Хороший результат при корекції осі нижньої кінцівки може бути отриманий лише за умови правильного вибору показань. Якщо остеотомія, що коригує, виконується без урахування необхідних факторів, можна в кращому випадку не нашкодити, а в гіршому, прискорити руйнування суглоба. Досвід сучасних ортопедів було узагальнено у 2009 році на засіданні International Society of Arthroscopy, Knee Surgery та Orthopaedic Sports Medicine та відображено у табл.1.
Таблиця 1
Показання, відносні показання та абсолютні протипоказання до виконання коригуючих остеотомій
|
Показання |
Відносні свідчення |
Абсолютні протипоказання |
|
Вік до 60 років |
Вік після 60 років |
Ревматоїдний артрит |
|
Деформуючий артроз 2 ст. |
Деформуючий артроз 3 ст. |
|
|
Відсутність патело-феморального артрозу |
Помірний патело-феморальний артроз |
Патело-феморальний артроз 3 ст. |
|
Варус, вальгус< 15 гр. |
Нестабільність ПКС, ЗКС. |
Артроз контралатерального відділу суглоба. |
|
Ізольований артроз 2-3 ст. |
Ізольований артроз 3-4 ст. |
Остеопороз |
|
Об'єм рухів>100 гр. |
Об'єм рухів >90 гр. |
Обмеження згинання> 25 гр. |
|
Повне розгинання |
Контралатеральна меніскектомія |
|
|
Високий рівень вихідної активності |
Меніскектомія |
Зниження кровотоку по судинах н./кінцевості |
|
Нормальний контралатеральний компонент суглоба |
Розсікаючий остеохондрит |
Позасуставні деформації |
|
Стабільний колінний суглоб, непошкоджені хрестоподібні зв'язки |
Некроз виростків стегнової кістки |
Знижена регенерація кістки |
|
Неушкоджені меніски колінного суглоба |
Обмеження згинання > 15 гр. |
Попередня інфекція |
|
Варусна, вальгусна деформація понад 15 гр. |
Як підготовку до оперативного лікування необхідно проводити ретельне обстеження перед втручанням, яке включає клінічні та лабораторні тести, а також, на думку більшості ортопедів, обов'язково виконати знімки нижньої кінцівки протягом телерентгенограми (FLFS) (рис.2).
Мал. 2. Знімки нижньої кінцівки протягом.
Для правильного визначення рівня остеотомії та ступеня необхідної корекції на знімках нижньої кінцівки протягом необхідно розрізняти взаємини наступних осьових співвідношень та кутів у ділянці колінного суглоба (рис.2):
Анатомо-механічний кут (АМУ) = 6±1° - кут між анатомічною та механічною осями стегнової кістки (1).
Механічний дистальний феморолатеральний кут (МДФЛУ) = 87 ± 3 ° (2).
Механічний проксимальний медіотибіальний кут (МПМТУ) = 87 ± 3 ° (3).
Анатомічна вісь нижньої кінцівки (4) відповідає поздовжнім осям стегнової та великогомілкової кісток.
Механічна вісь нижньої кінцівки (лінія Микулича) (5) проходить через центр головки стегнової кістки, через центр колінного суглоба і через центр гомілковостопного суглоба.
Анатомічний феморотибіальний кут (АФТУ) = 173-175 ° - цей кут утворений анатомічними осями стегнової і великогомілкової кістки (6).
Лінія колінного суглоба у передній поверхні має скіс щодо серединної лінії близько 2 градусів зовні досередини (7).
Тибіальний слоп 5-10 ° - скіс тибіального плато взад.
Основними показаннями до виконання коригуючих остеотомій в області колінного суглоба є: зміщення механічної осі нижньої кінцівки медіально або латерально на 10 мм від серединної лінії, а також зміна МДФЛ та МПМТУ більш ніж на 3 градуси.
Існує безліч методик визначення необхідного ступеня корекції для досягнення нормальної механічної осі нижньої кінцівки. Одна з найперших методик розрахунку запропонована Ковентрі, що полягає в розрахунках з анатомічної осі або біомеханічної осі. З найсучасніших методик слід зазначити передопераційне планування по Лобенхофферу, у якому необхідно орієнтуватися проходження механічної осі через точку Фуджисава . Найчастіше застосовується передопераційне планування з Мініації. Суть його полягає в наступному: необхідна рентгенограма всієї нижньої кінцівки, планування також відбувається з урахуванням точки Фуджісава. Точка Фуджисава - анатомічний орієнтир, розташований на механічній осі нижньої кінцівки на площині великогомілкової кістки через точку в латеральному компартменті на відстань 62% від загальної ширини (за умови, що відлік починається: від 0% медіального краю до 100% у латерального краю) є найкращим розташуванням для скоригованої механічної осі (рис.3). Це узгоджується з результатами, викладеними Noyes. Вчені отримали однакові результати, що свідчать про те, що усунення навантаження на медіальну третину латерального компартменту знижує дегенеративну зміну суглобового хряща, при цьому спостерігається деяка реструктуризація шарів хрящів.

Рис.3. Анатомічний орієнтир – точка Фуджісава.
При плануванні по Мініації необхідно використовувати такі допоміжні лінії:
Лінія 1 проходить від головки стегнової кістки (від її центру) через точку Фуджисава загальної ширини плато великогомілкової кістки латеральніше центру колінного суглоба до площини гомілковостопного суглоба. Ця лінія представляє бажану післяопераційну вісь кінцівки.
Лінія 2 починається з центру передбачуваної остеотомії - точка «Д», яка є кінцевою запланованою остеотомією. Ця лінія йде донизу і з'єднує точку «Д» із центром гомілковостопного суглоба на рентгенограмі.
Лінія 3 з'єднує точку «Д» з точкою на лінії 1, яка знаходиться на її перетині з площиною гомілковостопного суглоба.
Відкритий кут між лініями 2 і 3 (кут Alpha) є кутом для необхідної корекції (рис.4).

Мал. 4. Планування величини корекції по Мініації.
Тільки при використанні правильних показань та ретельного розрахунку ступеня корекції очікується позитивних та довгострокових результатів. При аналізі літературних джерел отримано такі дані щодо ефективності остеотомій (табл. 2).
Таблиця 2
Віддалені результати застосування коригуючих остеотомій
|
Кількість |
Результат |
|
|
86% сохр.ефекту 5років 74% сохр.ефекту 10років 56% сохр.ефекту 15років |
||
|
85% хороший 5 років 63% хороший 9 років |
||
|
88% хороший 7 років 78% хороший 10 років 57% хороший 15 років |
||
|
Billings |
85% хороший 5 років 63% хороший 10 років |
|
|
87% хороший 5 років 69% хороший 10 років |
||
|
94% хороший 5 років 85% хороший 10 років 68% хороший 15 років |
||
|
80% хороший 10 років 10% хороший 15 років |
||
|
80% хороший 5 років 58% хороший 10 років |
||
|
88% хороший 6 років 63% хороший 10 років |
||
|
Matthews |
50% хороший, удовл. 5 років 28% хороший 9років |
|
|
51% хороший 9 років |
||
|
55% хороший 15 років |
||
|
81% хороший 11 років |
||
|
91% хороший 5 років |
||
|
73% хороший 9 років |
У даних шведського регістру за 1998-2007 роки наведено узагальнений результат виконання коригувальних остеотомій (3161 операцій) та наступних за ними тотальних ендопротезувань колінного суглоба (рис. 5).

Рис.5. Ендопротезування після коригуючих остеотомій (дані шведського регістру).
Дослідники відзначають, що у період спостережень рентгенологічно виявляється відсутність ознак прогресування артрозу і лише іноді відзначають деяке погіршення контралатерального відділу суглоба .
Аналізувалися результати досліджень із застосування тотального ендопротезування колінного суглоба після коригуючої остеотомії. Існують публікації про труднощі застосування артропластики після коригуючих остеотомій, у яких відзначається збільшення кількості ускладнень до 30%. Все ж таки більшість ортопедів схиляються до думки, що при виконанні правильно розрахованих остеотомій, первинне ендопротезування не відрізняється якими-небудь технічними особливостями. Більше того, імплантація ендопротезу в умовах нормальної анатоміїколінного суглоба приносить найкращі віддалені результати.
І останнє питання, що стосується остеотомій, яке широко висвітлено в літературі, – ускладнення. До ускладнень коригувальних остеотомій ми можемо віднести прогресування процесу, відсутність консолідації, інфекцію, втрату корекції, нейропатію малого гомілкового нерва.
Таким чином, наприкінці можна сказати, що коригуючі остеотомії як метод лікування гонартрозу, як і раніше, актуальні. Доцільно застосування цієї методики у молодих пацієнтів із гонартрозом другої чи третьої стадії. Крім того, необхідне правильне та точне дотримання показань, розрахунок корекції, що дає змогу отримати хороші віддалені результати.
Рецензенти:
Єжов І.Ю., д.м.н., завідувач травматолого-ортопедичного відділення, доцент кафедри хірургії ФПКВ НіжДМА, ФБУЗ "Приволзький окружний медичний центр" Федерального медико-біологічного агентства, м. Нижній Новгород.
Корольов С.Б., д.м.н., професор, завідувач кафедри ДБОУ ВПО "НіжДМА" МОЗ Росії, м.Нижній Новгород.
Бібліографічне посилання
Зыкін А.А., Тенілін Н.А., Малишев Є.Є., Герасимов С.А. КОРИГУЮЧІ ОСТЕОТОМІЇ У ЛІКУВАННІ ГОНАРТРОЗУ // Сучасні проблеми науки та освіти. - 2014. - № 4.;URL: http://science-education.ru/ru/article/view?id=14032 (дата звернення: 01.02.2020). Пропонуємо до вашої уваги журнали, що видаються у видавництві «Академія Природознавства»
Коригуюча остеотомія – це високотехнологічна операція, яка застосовується для виправлення деформацій нижніх кінцівок. Особливо хороші результати методика дає при деформуючому артрозі колінного суглоба. Більше того, остеотомія колінного суглоба є ефективною альтернативою ендопротезування! Це оперативне втручання добре переноситися пацієнтами, тому установку штучного суглоба можна відстрочити довгі роки. Ідеальний варіант для людей, що звикли до активного ритму життя!
Як проводиться коригующая остеотомія колінного суглоба?
Операція передбачає штучний «перелом» гомілки (як показано на малюнку) та встановлення спеціальної пластини. Це дозволяє змінити вісь ноги та відповідно зняти тиск на пошкоджену частину хряща.
В обов'язковому порядку перед операцією проводиться рентгенологічне обстеження. За допомогою цифрової рентгенографії роблять спеціальні осьові знімки травмованої нижньої кінцівки. На комп'ютері ці знімки "зшивають" в одну картинку. Безпосередньо нею заміряються анатомічні кути і осі, і обчислюється кут деформації.
Далі приступають до коригуючої остеотомії колінного суглоба. Це оперативне втручання малоінвазивне: проводиться через невеликий розріз і лише під рентгенологічним контролем. Жодних махінацій «на око» лікар робити не буде, що гарантує успішний результат операції!
Великогомілкову кістку частково перетинають (по-медичному – остеотомують) і виправляють деформацію. Потім зону фіксують у необхідному положенні. Важливо, що сучасні фіксатори не вимагають зовнішньої іммобілізації (наприклад, накладання гіпсу).
Особливості остеотомії колінного суглоба:
- Тривалість операції – 50 хвилин
- Перебування у клініці – 3-4 дні
- Навантаження на кінцівку (наприклад, керування автомобілем) – через 6 тижнів
- Спортивні навантаження (лижі, футбол, біг) – через 10 місяців
Пацієнт 69 років. На осьовому знімку видно важку деформацію колінного суглоба. Той самий пацієнт через 3 місяці після остеотомії колінного суглобана правій кінцівці. Готується до остеотомії на лівій кінцівці.
![]()
Пацієнт 29р. Деформуючий артроз лівого колінного суглоба (розвинувся на тлі травми внаслідок ДТП 5 років тому). Упродовж цього часу лікувався консервативно. Позитивного ефекту був. Перед операцією вісь кінцівки зміщена всередину, біль у коліні після фізичних навантажень, набряк та обмеження рухливості суглоба. У квітні 2012 року проведено остеотомію лівої великогомілкової кістки. Вісь була виправлена, надмірне навантаження з виростка стегна знято (на фото). Пацієнт через 2,5 місяці після операції. Болі зникли, обсяг рухів у суглобі повний. Ходить без додаткових опорних засобів через 8 тижнів після оперативного лікування.
![]()
![]()
Пацієнтка 45 років. Деформуючий артроз колінного суглоба 2 стадії. Протягом тривалого часу турбували болі в колінному суглобі після навантажень та ночами. Довго лікувалася консервативно: санаторно-курортне оздоровлення, внутрішньосуглобові ін'єкції, протизапальні препарати. Очікуваного ефекту від лікування не було. Прооперована мною у травні 2012 року. Остеотомія великогомілкової кістки. На контрольному огляді через 2,5 місяці після операції. Болів у коліні немає, ходить без тростини, обсяг рухів у суглобі повний.
![]()
![]()
![]()
Пацієнт 21 рік, гравець регбі. Застаріла (2-річної давності) важка травма лівого коліна: пошкодження передньої хрестоподібної зв'язки, дефект хряща медіального виростка стегна (асептичний некроз), пошкодження медіального меніска. Хвилювали сильні болі, була нестійкість у коліні. Виражена деформація суглоба, дефект виростка стегна. Виконано коригуюча остеотомія, відновлено передню хрестоподібну зв'язку, дефект хряща виправлений артроскопічно. Проходить післяопераційне відновлення.
Коригуюча остеотомія колінного суглоба – оперативне втручання, спрямоване усунення деформації кісткової тканини. Плануючи таку операцію, слід підготуватися до штучного ламання невеликої ділянки кістки з метою виправлення неправильного зрощення. Існують різні методики остеотомії, що відрізняються рівнем складності залежно від наявності або відсутності супутніх патологій та загального стану пацієнта.
Показання та протипоказання
Остеотомія коліна найчастіше проводиться при деградаціях хрящів та частин суглобів колін, коли потрібно зберегти здорові тканини.
Протипоказання хірургічного втручання:
- ревматоїдний артрит;
- місцеві та загальні інфекційні захворювання;
- захворювання вен та судин ніг;
- хвороби серця та легень у стадії декомпенсації;
- недостатність нирок та печінки;
- ожиріння чи дистрофія;
- цукровий діабет;
- підвищена крихкість кісток.
Люди, які не потрапляють у категорію 40-60 років, можуть отримати відмову в хірургічному втручанні через низьку ймовірність позитивного результату або можливість більш щадного лікування.
Коригувати колінний суглоб за допомогою остеотомії рекомендується пацієнтам, які відповідають наступним характеристикам:
- легка чи помірна стадія артриту, яка вразила лише одне коліно;
- середня вікова категорія;
- оптимальна вага;
- висока рухливість колінного суглоба: здатність розігнути – зігнути принаймні на 90 градусів;
- наявність больових відчуттів, обумовлених артритом і що виявляються лише в період активності або тривалого перебування у стоячому положенні;
- згоду на тривалу реабілітацію;
- згоду на ходьбу з милицями протягом 6-8 тижнів після оперативного втручання.
При правильному проведенні операції позитивний результат збережеться тривалий час.
Підготовка до операції

МРТ колінного суглоба
До проведення остеотомії потрібно підтвердження діагнозу та визначення об'єму кісткової тканини, що підлягає видаленню. Необхідні дослідження:
- рентгенографія;
- МРТ, заснований на спеціальних магнітних хвилях до створення знімка структури всередині колін;
Комплексне обстеження дозволяє зрозуміти, наскільки високим буде рівень ефективності запланованої процедури.
Перед проведенням остеотомії рекомендується проконсультуватися з лікарем щодо застосовуваних медикаментів. Приблизно за тиждень може знадобитися тимчасове припинення прийому певних ліків, наприклад, протизапальних препаратів, що розріджують кров. Такий захід підвищує ефективність хірургічного втручання.
Операцію роблять виключно натще, тому щонайменше за 8 годин необхідно відмовитися від їди, за 3 години від напоїв.
Особливості операції на колінах
Суглоби слід коригувати до того моменту, поки захворювання перейшло у більш важку форму і не призвело до втрати працездатності пацієнта. При запущених патологіях рекомендується ендопротезування, яке передбачає заміну ураженого суглоба чи його частини.
Основне завдання остеотомії – нормалізація співвідношень поверхонь колінних суглобів, покращення кровообігу у кісткових тканинах. З ураженої області вдається зняти навантаження, яке згодом перекладається на здорове для повноцінної функціональності кінцівки. Запобігається застою крові в прилеглих тканинах, внаслідок чого усуваються ризики руйнування хрящової тканини колін.

Результат коригуючої остеотомії колінного суглоба
Результат коригуючої остеотомії залежить від правильності розрахунку кута деформації та подальшого хірургічного коригування. Для запобігання рецидиву рекомендується взяти 3–4 здорові градуси. Лікарі використовують технологію обробки зображень для вимірювання частини кістки, що підлягає видаленню. Ретельний контроль збільшує ефективність заходу.
Виконується надріз шкіри, коліно поміщаються тонкі проводки для полегшення процесу видалення кістки. Лікар обережно видаляє частину колінного суглоба під певним кутом. Частини, що залишилися, скріплюються за допомогою спеціальних медичних гвинтів. Після закінчення процедури тканини пошарово зашивають та обробляють антисептиками.
Коригуюча остеотомія колінного суглоба зазвичай займає 1-3 години, після операції необхідно залишитись у лікарні на 2-3 дні. В окремих випадках лікар продовжує термін перебування у стаціонарі, якщо бачить ускладнення.
Особливості реабілітації
Після коригування остеотомії колінного суглоба реабілітація обов'язкова для повноцінного відновлення функцій коліна. Комплекс заходів включає:
- Прийом знеболювальних медикаментів.
- Холодні компреси на 15-20 хвилин чотири рази на день.
- Під час відпочинку положення прооперованої ноги вище за тулуб для усунення набряклості, поліпшення кровообігу та відтоку лімфи.
- Догляд за швами для запобігання запаленню, підтримка їх у чистому та сухому стані.
- Використання милиць або ходунків на початковому етапі. Термін використання допоміжних засобів визначає лікар.
Розробляти коліно після остеотомії слід під контролем фізіотерапевта через 6-8 тижнів. Терапія ґрунтується на поступовому розширенні діапазону рухів та включає силові тренування.
