При порушенні теплового балансу організму розвиваються або гіпертермічні, або гіпотермічну стану. Гіпертермічні стану характеризуютьсяпідвищенням, а гіпотермічну - зниженням температури тіла вище і нижче норми, відповідно.
гіпертермічні СТАНУ
До гіпертермічним стани, що є перегрівання організму (або власне гіпертермія), тепловий удар, сонячний удар, лихоманка, різні гіпертермічні реакції.
власне гіпертермія
гіпертермія- типова форма розладу теплового обміну, що виникає в результаті, як правило, дії високої температури навколишнього середовища і порушення тепловіддачі.
Етіологія Причини гіпертермії
Виділяють зовнішні і внутрішні причини.
Висока температура навколишнього середовища може впливати на організм:
♦ в жаркий літній час;
♦ в виробничих умовах (на металургійних і ливарних заводах, при скло і сталеваріння);
♦ при ліквідації пожеж;
♦ при тривалому знаходженні в гарячій лазні.
Зниження тепловіддачі є наслідком:
♦ первинного розлади системи терморегуляції (наприклад, при пошкодженні відповідних структур гіпоталамуса);
♦ порушення віддачі тепла в навколишнє середовище (наприклад, у огрядних людей, при зниженні влагопроницаемости одягу, високої вологості повітря).
Фактори ризику
♦ Впливу, що підвищують теплопродукції (інтенсивна м'язова робота).
♦ Вік (легше розвивається гіпертермія у дітей і людей похилого віку, у яких знижена ефективність системи терморегуляції).
♦ Деякі захворювання (гіпертонічна хвороба, серцева недостатність, ендокринопатії, гіпертиреоз, ожиріння, вегето-судинна дистонія).
♦ Роз'єднання процесів окислення і фосфорилювання в мітохондріях клітин за допомогою екзогенних (2,4-динитрофенол, дикумарол, олігоміцін, амитал) і ендогенних агентів (надлишок тиреоїдних гормонів, катехоламінів, прогестерону, ВШК і мітохондріальні разобщители - термогеніни).
ПАТОГЕНЕЗ гіпертермії
При дії гипертермического фактора в організмі включається тріада екстрених адаптивних механізмів: 1) поведінкової реакції ( «піти» від дії теплового фактора); 2) інтенсифікації тепловіддачі і зниження теплопродукції; 3) стресу. Недостатність захисних механізмів супроводжується перенапругою і зривом системи терморегуляції з формуванням гіпертермії.
В ході розвитку гіпертермії виділяють дві основні стадії: компенсації (адаптації) і декомпенсації (дезадаптації) механізмів терморегуляції організму. Окремі автори виділяють фінальну стадію гіпертермії - гіпертермічні кому. стадія компенсаціїхарактеризується активацією екстрених механізмів адаптації до перегрівання. Ці механізми спрямовані на збільшення тепловіддачі і зниження теплопродукції. За рахунок цього температура тіла залишається в межах верхньої межі нормального діапазону. Спостерігаються відчуття жару, запаморочення, шум у вухах, миготіння «мушок» і потемніння в очах. може розвиватися теплової неврастенічний синдром,характеризується падінням працездатності, млявістю, слабкістю і апатією, сонливістю, гіподинамією, порушеннями сну, дратівливістю, головними болями.
стадія декомпенсації
Стадія декомпенсації характеризується зривом і неефективністю як центральних, так і місцевих механізмів терморегуляції, що і призводить до порушення температурного гомеостазу організму. Температура внутрішнього середовища підвищується до 41-43 ° C, що супроводжується змінами метаболізму і функцій органів і їх систем.
♦ Потовиділення зменшується,нерідко відзначається лише мізерний липкий піт; шкіра стає сухою і гарячою. Сухість шкіри вважають важливою ознакою декомпенсації гіпертермії.
♦ Наростає гипогидратация.Організм втрачає велику кількість рідини в результаті підвищеного потовиділення і мочеобразования на стадії компенсації, що призводить до гіпогідратації організму. Втрата 9-10% рідини поєднується з істотними розладами життєдіяльності. Цей стан позначають як «Синдром пустельній хвороби».
♦ Розвивається гипертермический кардіоваскулярний синдром:наростає тахікардія, знижується серцевий викид, МОК підтримується за рахунок збільшеної ЧСС, систолічний АТ може ненадовго зростати, а діастолічний АТ знижується; розвиваються розлади мікроциркуляції.
♦ Наростають ознаки виснаженнямеханізмів стресуі що лежать в основі цього надниркова та тиреоїдна недостатність: спостерігаються гіподинамія, м'язова слабкість, зниження скорочувальної функції міокарда, розвиток гіпотензії, аж до колапсу.
♦ Змінюються реологічні властивості крові:підвищується її в'язкість, з'являються ознаки сладж-синдрому, дисемінованоговнутрішньосудинного згортання білків крові (ДВС-синдрому) і фібринолізу.
♦ Розвиваються метаболічні і фізико-хімічні розлади:губляться Cl -, K +, Ca 2 +, Na +, Mg 2 + і інші іони; з організму виводяться водорозчинні вітаміни.
♦ Реєструється ацидоз.У зв'язку з наростанням ацидозу збільшується вентиляція легенів і виділення вуглекислоти; підвищується споживання кисню; знижується дисоціація HbO 2.
♦ збільшується концентраціяв плазмі крові так званих молекул середньої маси(Від 500 до 5 000 Да) - олігосахаридів, поліамінів, пептидів, нуклеотидів, глико- і нуклеопротеинов. Зазначені сполуки мають високу цитотоксичність.
♦ З'являються білки теплового шоку.
♦ Істотно модифікуєтьсяфізико-хімічне стан ліпідів.Активується СПОЛ, збільшується плинність мембранних ліпідів, що порушує функціональні властивості мембран.
♦ У тканинах мозку, печінки, легенів, м'язів значно підвищується вміст продуктів ліпопероксидації- дієнових кон'югатів і гідроперекисів ліпідів.
Самопочуття в цю стадію різко погіршується, з'являються наростаюча слабкість, серцебиття, пульсуючий головний біль, відчуття сильної спеки і почуття спраги, психічне збудження і рухове занепокоєння, нудота і блювота.
Гіпертермія може супроводжуватися (особливо при гипертермической комі) набряком мозку і його оболонок, загибеллю нейронів, дистрофією міокарда, печінки, нирок, венозної гіперемією і петехіальними крововиливами в мозку, серці, нирках та інших органах. У деяких пацієнтів спостерігаються значні нервово-психічні розлади (марення, галюцинації).
При гипертермической комірозвивається оглушення і втрата свідомості; можуть спостерігатися клонічні і тетанические судоми, ністагм, розширення зіниць, що змінюються їх звуженням.
РЕЗУЛЬТАТИ
При несприятливому перебігу гіпертермії і відсутності лікарської допомоги постраждалі гинуть в результаті недостатності кровообігу, припинення серцевої діяльності (фібриляція шлуночків і асистолія) і дихання.
Тепловий удар
Тепловий удар- гостра форма гіпертермії з досягненням небезпечних для життя значень температури тіла в 42-43 ° C (ректальної) протягом короткого часу.
Етіологія
Дія тепла високої інтенсивності.
Низька ефективність механізмів адаптації організму до підвищеної температури зовнішнього середовища.
патогенез
Тепловий удар - гіпертермія з нетривалої стадією компенсації, швидко переходить в стадію декомпенсації. Температура тіла має тенденцію наближатися до температури зовнішнього середовища. Летальність при тепловому ударі досягає 30%. Смерть пацієнтів - результат гострої прогресуючої інтоксикації, серцевої недостатності і зупинки дихання.
інтоксикація організмумолекулами середньої маси супроводжується гемолізом еритроцитів, підвищенням проникності стінок судин, розвитком синдрому ДВС.
Гостра серцева недостатністьє результатом гострих дистрофічних змін в міокарді, порушення актомиозинового взаємодії і енергетичного забезпечення кардіоміоцитів.
зупинка диханняможе бути наслідком наростаючої гіпоксії головного мозку, набряку та крововиливу в мозок.
сонячний удар
сонячний удар- гіпертермічні стан, обумовлене прямим впливом енергії сонячного випромінювання на організм.
Етіологія.Причина сонячного удару - надмірна інсоляція. Найбільше патогенну дію надає інфрачервона частина сонячної радіації, тобто радіаційне тепло. Останнє, на відміну від конвекційного і Кондукційний тепла, одночасно прогріває поверхневі і глибокі тканини організму, в тому числі тканину головного мозку.
Патогенез.Провідною ланкою патогенезу є ураження ЦНС.
Спочатку розвивається артеріальна гіперемія головного мозку. Це призводить до збільшення освіти міжклітинної рідини і до здавлення речовини головного мозку. Здавлення знаходяться в порожнині черепа венозних судин і синусів сприяє розвитку венозної гіперемії мозку. У свою чергу, венозна гіперемія призводить до гіпоксії, набряку та дрібновогнищевим крововиливів в мозок. В результаті з'являється вогнищева симптоматика у вигляді порушень чутливості, руху і вегетативних функцій.
Наростаючі порушення метаболізму, енергетичного забезпечення і пластичних процесів в нейронах мозку потенцируют декомпенсацию механізмів терморегуляції, розлади функцій ССС, дихання, залоз внутрішньої секреції, крові, інших систем і органів.
Сонячний удар може призвести до високою ймовірністю смерті (у зв'язку з порушенням функцій ССС та дихальної системи), а також розвитком паралічів, розладів чутливості і трофіки.
Принципи терапії та профілактики гіпертермічних станів
Лікування постраждалих організовують з урахуванням етіотропного, патогенетичного та симптоматичного принципів.
етіотропне лікуваннянаправлено на припинення дії причини гіпертермії і усунення факторів ризику. З цією метою використовують методи, спрямовані на нормалізацію тепловіддачі, припинення дії високої температури і разобщітелей окисного фосфорилювання.
патогенетична терапіямає на меті блокаду ключових механізмів гіпертермії і стимуляцію адаптивних процесів (компенсації, захисту, відновлення). Ці цілі досягаються шляхом:
Нормалізації функцій ССС, дихання, обсягу і в'язкості крові, механізмів нейрогуморальної регуляції функції потових залоз.
Усунення зрушень найважливіших параметрів гомеостазу (pH, осмотичного і онкотичного тиску крові, артеріального тиску).
Дезінтоксикації організму (гемодилюція і стимуляція екскреторної функції нирок).
симптоматичне лікуванняпри гіпертермічних станах направлено на усунення неприємних і обтяжливих відчуттів, які поглиблюють стан потерпілого ( «нестерпною» головного болю, підвищеної чутливості шкіри і слизових оболонок до тепла, почуття страху смерті і депресії); лікування ускладнень і супутніх патологічних процесів.
Профілактика гіпертермічних станівспрямована на запобігання надмірного впливу на організм теплового фактора.
гипертермической реакцію
гіпертермічні реакціїпроявляються тимчасовим підвищенням температури тіла за рахунок того, що минає переважання теплопродукції над тепловіддачею при збереженні механізмів терморегуляції.
За критерієм походження розрізняють гіпертермічні реакції ендогенні, екзогенні та поєднані (злоякісна гіпертермія). Ендогенні гіпертермічні реакціїпідрозділяють на психогенні, нейрогенні і ендокринні.
Психогенні гіпертермічні реакції розвиваються при сильному стресі і психопатологічних станах.
Нейрогенні гіпертермічні реакції підрозділяють на центрогенно і рефлекторні.
♦ центрогенно гіпертермічні реакції розвиваються при безпосередньому подразненні нейронів центру терморегуляції, що відповідають за теплопродукцию.
♦ Рефлекторні гіпертермічні реакції виникають при сильному подразненні різних органів і тканин: жовчних ходів печінки і жовчовивідних шляхів; мисок нирок і сечовивідних шляхів при проходженні по ним конкрементів.
Ендокринні гіпертермічні реакції розвиваються в результаті гіперпродукції катехоламінів (при феохромоцитомі) або гормонів щитовидної залози (при гіпертиреоїдних станах). Ведучий механізм - активація екзотермічних процесів обміну речовин, в тому числі освіту разобщітелей окислення і фосфорилювання.
Екзогенні гіпертермічні реакціїпідрозділяють на лікарські та нелікарські.
Лікарські (медикаментозні, фармакологічні) гіпертермічні реакції обумовлені ЛЗ, які надають роз'єднувальний
ефект: симпатомиметиками (кофеїн, ефедрин, допамін), Ca 2 + - містять препаратами.
Нелікарські гіпертермічні реакції викликають речовини, що володіють термогенним дією: 2,4-динитрофенол, ціаніди, амитал. Ці речовини активують симпатикоадреналових і тиреоїдну системи.
ЛИХОМАНКА
лихоманка- типовий патологічний процес, який характеризується тимчасовим підвищенням температури тіла за рахунок динамічної перебудови системи терморегуляції під дією пирогенов.
Етіологія
Причина лихоманки - пироген. За джерелом виникнення і механізму дії виділяють первинні і вторинні пірогени.
первинні пірогени
Первинні пірогени самі не впливають на центр терморегуляції, але викликають експресію генів, що кодують синтез цитокінів (пірогенних лейкокінов).
За походженням розрізняють інфекційні та неінфекційні первинні пірогени.
Пірогени інфекційного походження- найбільш часта причина лихоманки. До інфекційних пірогенів віднесені ліпополісахариди, ліпотейхоевая кислота, а також екзотоксини, які виступають в ролі суперантігенов.
♦ ліпополісахариди(ЛПС, ендотоксини) мають найбільшу Пірогенні ЛПС входить до складу мембран мікроорганізмів, головним чином грам. Пірогенний дію властиво ліпідів А, що входить до складу ЛПС.
♦ Ліпотейхоевая кислота.Грампозитивні мікроби містять ліпотейхоевая кислоту і пептидоглікани, що володіють пірогенним властивістю.
За структурою пірогени неінфекційного генезу частіше є білками, жирами, рідше - нуклеїновими кислотами або нуклеопротеїн. Ці речовини можуть надходити ззовні (парентеральне введення в організм компонентів крові, вакцин, жирових емульсій) або утворюватися в самому організмі (при неінфекційному запаленні, інфаркті міокарда, розпаді пухлин, гемолизе еритроцитів, алергічних реакціях).
Вторинні пірогени.Під впливом первинних пірогенів в лейкоцитах утворюються цитокіни (лейкокіни), що володіють пирогенной активністю в мізерно малій дозі. Пірогенні лейкокіни називаючи-
ють вторинними, істинними, або лейкоцитарним пірогенами. Ці речовини безпосередньо впливають на центр терморегуляції, змінюючи його функціональну активність. До числа пірогенних цитокінів відносяться ІЛ1 (раніше позначався як «ендогенний пирога»), ІЛ6, ФНО, γ-ІФН.
ПАТОГЕНЕЗ ЛИХОМАНКИ
Лихоманка - динамічний і стадійний процес. За критерієм зміни температури тіла виділяють три стадії гарячки: I- под'- йома температури, II- стояння температури на підвищеному рівні і III- зниження температури до нормального діапазону.
Стадія підйому температури
Стадія підйому температури тіла (стадія I, st. incrementi)характеризується накопиченням в організмі додаткової кількості тепла за рахунок переважання теплопродукції над тепловіддачею.
Пірогенні лейкокіни з крові проникають через гематоенцефалічний бар'єр і в преоптической зоні переднього гіпоталамуса взаємодіють з рецепторами нервових клітин центру терморегуляції. В результаті активується мембранозв'язаних фосфолипаза А 2 і вивільняється арахідонова кислота.
В нейронах центру терморегуляції значно підвищується активність циклооксигенази. Результатом метаболізму арахідонової кислоти по циклооксигеназному шляху є збільшення концентрації ПГЕ2.
Освіта ПГЕ2- одне з ключових ланок розвитку лихоманки.
Аргументом цього є факт запобігання лихоманки при придушенні активності циклооксигенази нестероїдними протизапальними засобами (НПЗЗ, наприклад, ацетилсаліциловою кислотою або диклофенаком).
ПГЕ2 активує аденілатциклазу, каталізують освіту в нейронах циклічного 3 ", 5" -аденозінмонофосфата (цАМФ). Це, в свою чергу, підвищує активність цАМФ-залежних протеїнкіназ, що призводить до зниження порогу збудливості холодових рецепторів (тобто підвищення їх чутливості).
Завдяки цьому нормальна температура крові сприймається як знижена: імпульсація холодочувствітельних нейронів на адресу ефекторних нейронів заднього гіпоталамуса значно зростає. У зв'язку з цим так звана «Установча температурна точка»центру терморегуляції підвищується.
Описані вище зміни є центральною ланкою механізму розвитку стадії I лихоманки. Вони запускають периферичні механізми терморегуляції.
Тепловіддача знижується в результаті активації нейронів ядер симпатикоадреналовой системи, що знаходяться в задніх відділах гіпоталамуса.
♦ Підвищення симпатикоадреналових впливів призводить до генерализованному звуження просвіту артеріол шкіри і підшкірної клітковини, зменшення їх кровонаповнення, що значно знижує тепловіддачу.
♦ Зниження температури шкіри викликає збільшення імпульсації від її холодових рецепторів до нейронів центру терморегуляції, а також до ретикулярної формації.
Активація механізмів теплопродукції (скорочувального і несократітельного термогенеза).
♦ Активація структур ретикулярної формації стимулює процеси скорочувального м'язового термогенезав зв'язку з порушенням γ- і α-мотонейронів спинного мозку. Розвивається терморегуляторного Міотонічна стан - тонічне напруження скелетних м'язів, яке супроводжується збільшенням теплопродукції в м'язах.
♦ Наростаюча еферентна імпульсація нейронів заднього гіпоталамуса і ретикулярної формації стовбурової частини мозку обумовлює синхронізацію скорочень окремих м'язових пучків скелетної мускулатури, яка проявляється як м'язове тремтіння.
♦ Несократітельного (метаболічний) термогенез- інший важливий механізм теплопродукції при лихоманці. Причини його: активація симпатичних впливів на метаболічні процеси і підвищення рівня тиреоїдних гормонів в крові.
Підвищення температури обумовлено одночасним збільшенням теплопродукції і обмеженням тепловіддачі, хоча значимість кожного з цих компонентів може бути різною. На стадії I лихоманки збільшення основного обміну підвищує температуру тіла на 10-20%, а решта є результатом зниження тепловіддачі шкірою внаслідок вазоконстрикції.
Температура зовнішнього середовища надає відносно мала вплив на розвиток лихоманки і динаміку температури тіла. Отже, при розвитку лихоманки система терморегуляції не засмучується, а динамічно перебудовується і працює на новому функціональному рівні. Це відрізняє лихоманку від всіх інших гіпертермічних станів.
Стадія стояння температури тіла на підвищеному рівні
Стадія стояння температури тіла на підвищеному рівні (стадія II, st. fastigii)характеризується відносною збалансованістю теплопродукції і тепловіддачі на рівні, що істотно перевищує доліхорадочний.
тепловий балансвстановлюється за рахунок наступних механізмів:
♦ підвищення активності теплових рецепторів преоптической зони переднього гіпоталамуса, що викликається підвищеною температурою крові;
♦ температурна активація периферичних термосенсором внутрішніх органів сприяє встановленню балансу між адренергическими впливами і зростаючими холинергическими впливами;
♦ посилення тепловіддачі досягається за рахунок розширення артеріол шкіри і підшкірної клітковини і посилення потовиділення;
♦ зниження теплопродукції відбувається за рахунок зменшення інтенсивності метаболізму.
Сукупність добової і стадийной динаміки при лихоманці позначається як температурна крива.Розрізняють декілька типових різновидів температурної кривої.
♦ Постійна.При ній добовий діапазон коливань температури тіла не перевищує 1 ° C. Такий тип кривої часто виявляють у пацієнтів з частковою пневмонією або черевним тифом.
♦ Реміттірующая.Характеризується добовими коливаннями температури більш ніж на 1 ° C, але без повернення до нормального діапазону (часто спостерігається при вірусних захворюваннях).
♦ послабляющая,або интермиттирующая.Коливання температури тіла протягом доби досягають 1-2 ° C, причому вона може нормалізуватися на кілька годин, з подальшим її підвищенням. Такий тип температурної кривої нерідко реєструють при абсцесах легенів, печінки, гнійної інфекції, туберкульозі.
♦ виснажує,або гектическая.характеризується повторними підвищеннями температури протягом доби більш ніж на 2-3 ° C з її швидкими наступними зниженнями. Така картина нерідко спостерігається при сепсисі.
Виділяють і деякі інші типи температурних кривих. З огляду на, що температурна крива при інфекційній лихоманці в великій мірі залежить від особливостей мікроорганізму, визначення її типу може мати діагностичне значення.
При лихоманці виділяють кілька ступенів підвищення температури тіла:
♦ слабку, або субфебрильна (в діапазоні 37-38 ° C);
♦ помірну, або фебрильну (38-39 ° C);
♦ високу, або піретіческую (39-41 ° C);
♦ надмірну, або гіперпіретичний (вище 41 ° C).
Стадія зниження температури тіла до нормальної
Стадія зниження температури тіла до значень нормального діапазону (стадія III лихоманки, st. decrementi)характеризується поступовим зниженням продукції лейкокінов.
Причина:припинення дії первинного пирога внаслідок знищення мікроорганізмів або неінфекційних пірогенних речовин.
наслідки:зміст лейкокінов і їх вплив на центр терморегуляції зменшуються, в результаті чого «установча температурна точка» знижується.
Різновиди зниження температурина стадії III лихоманки:
♦ поступове зниження, або літичної(Частіше);
♦ швидке зниження, або критичне(Рідше).
ОБМІН РЕЧОВИН при лихоманці
Розвиток лихоманки супроводжується низкою змін метаболізму.
основний обмінна I і II стадії лихоманки підвищується за рахунок активації симпатикоадреналовой системи, викиду в кров йодовмісних тиреоїдних гормонів і температурної стимуляції метаболізму. Це забезпечує енергією і субстратами метаболізму підвищений функціонування ряду органів і сприяє підвищенню температури тіла. На стадії III лихоманки основний обмін знижується.
вуглеводний обмінхарактеризується значною активацією глікогенолізу і гліколізу, але (внаслідок дії разобщітелей) поєднується з низькою енергетичною його ефективністю. Це в значній мірі стимулює розпад ліпідів.
обмін жирівпри лихоманці характеризується переважанням катаболічних процесів, особливо при тривалій стадії II. При лихоманці окислення ліпідів блокується на етапах проміжних продуктів, в основному - КТ, що сприяє розвитку ацидозу. Для профілактики цих розладів при тривалих гарячкових станах пацієнти повинні споживати велику кількість вуглеводів.
білковий обмінпри гострій помірної лихоманці з підвищенням температури до 39 ° C істотно не засмучується. Тривалий перебіг лихоманки, особливо при значному збільшенні температури тіла, призводить до порушення пластичних процесів, розвитку дистрофій в різних органах і збільшенню розладів життєдіяльності організму в цілому.
Водно-електролітний обмінсхильний до значних змін.
♦ На стадії I збільшується втрата організмом рідини в зв'язку зі збільшенням освіти поту і сечі, що супроводжується втратою Na +, Ca 2 +, Cl -.
♦ На стадії II активується викид кортикостероїдів з надниркових залоз (в тому числі - альдостерону) і АДГ в гіпофізі. Ці гормони активують реабсорбцію води і солей в канальцях нирок.
♦ На стадії III зміст альдостерону і АДГ знижується, відбувається нормалізація водно-електролітного балансу.
Ознаки ниркової, печінкової або серцевої недостатності, різні ендокринопатії, синдроми мальабсорбції з'являються при лихоманці при істотному ураженні відповідних органів.
ФУНКЦІЇ ОРГАНІВ ТА ЇХ СИСТЕМ при лихоманці
При лихоманці змінюються функції органів і фізіологічних систем. причини:
♦ вплив на організм первинного пирогенного агента;
♦ коливання температури тіла;
♦ вплив регуляторних систем організму;
♦ залучення органів в реалізацію різноманітних терморегуляторних реакцій.
Отже, те чи інше відхилення функцій органів при лихоманці є їх інтегративну реакцію на зазначені вище фактори.
прояви
Нервова система
♦ Неспецифічні нервово-психічні розлади: дратівливість, поганий сон, сонливість, головний біль; сплутаність свідомості, загальмованість, іноді - галюцинації.
♦ Підвищена чутливість шкіри і слизових оболонок.
♦ Порушення рефлексів.
♦ Зміна больової чутливості, невропатії.
Ендокринна система
♦ Активація гіпоталамо-гіпофізарного комплексу веде до посилення синтезу окремих либеринов, а також АДГ в гіпоталамусі.
♦ Збільшення продукції АКТГ і ТТГ в аденогипофизе.
♦ Підвищення в крові рівнів кортикостероїдів, катехоламінів, T 3 і T 4, інсуліну.
♦ Зміна змісту тканинних (місцевих) БАВ - Пг, лейкотрієнів, кінінів та інших.
Серцево-судинна система
♦ Тахікардія. Ступінь збільшення ЧСС прямо пропорційна підвищення температури тіла.
♦ Нерідко - аритмії, гіпертензивні реакції, централізація кровотоку.
Зовнішнє дихання
♦ Зазвичай при підвищенні температури тіла відбувається збільшення обсягу вентиляції легенів. Головні стимулятори дихання - збільшення pCO 2 і зниження pH в крові.
♦ Частота і глибина дихання змінюються по-різному: однонаправленно або різноспрямовано, тобто збільшення глибини дихання може поєднуватися зі зниженням його частоти і навпаки.
травлення
♦ Зниження апетиту.
♦ Зменшення слиновиділення, секреторної і моторної функцій (результат активації симпатикоадреналовой системи, інтоксикації і підвищеної температури тіла).
♦ Придушення освіти травних ферментів підшлунковою залозою і жовчі печінкою.
Нирки.Виявляються зміни відображають лише перебудову різних регуляторних механізмів і функцій інших органів і систем при лихоманці.
ЗНАЧЕННЯ ЛИХОМАНКИ
Лихоманка є адаптивним процесом, але при певних умовах може супроводжуватися патогенними ефектами.
Адаптивні ефекти лихоманки
♦ Прямі бактериостатический і бактерицидний ефекти: коагуляція чужорідних білків і зменшення активності мікробів.
♦ Опосередковані ефекти: потенцирование специфічних і неспецифічних факторів системи ИБН, ініціація стресу.
Патогенні ефекти лихоманки
♦ Пряме шкідливу дію високої температури полягає в коагуляції власних білків, порушення електрогенеза, збільшенні СПОЛ.
♦ Опосередковане шкідливу дію: функціональне навантаження органів і їх систем може привести до розвитку патологічних реакцій.
ВІДЗНАКИ ЛИХОМАНКИ ВІД ІНШИХ гіпертермічні СТАНІВ
Гіпертермії зумовлені високою температурою зовнішнього середовища, порушенням тепловіддачі і теплопродукції, а причина лихоманки - пірогени.
При перегріванні організму відбувається порушення механізмів терморегуляції, при гіпертермічних реакціях - недоцільне підвищення теплопродукції, а при лихоманці система терморегуляції адаптивно перебудовується.
При перегріванні температура тіла підвищується пасивно, а при лихоманці - активно, з витратою значної кількості енергії.
ПРИНЦИПИ І МЕТОДИ ЛІКУВАННЯ ЛИХОМАНКИ
Необхідно пам'ятати, що помірне підвищення температури тіла при лихоманці має адаптивне значення, що полягає в активації комплексу захисних, пристосувальних і компенсаторних реакцій, спрямованих на знищення або ослаблення патогенних агентів. Проведення жарознижувальну терапії доцільно лише тоді, коли спостерігається або можливо шкідливу дію гіпертермії на життєдіяльність організму:
♦ при надмірному (більше 38,5 ° C) підвищенні температури тіла;
♦ у пацієнтів з декомпенсованим ЦД або недостатністю кровообігу;
♦ у новонароджених, дітей грудного віку і літніх осіб в зв'язку з недосконалістю системи терморегуляції організму.
етіотропне лікуваннянаправлено на припинення дії пірогенного агента.
При інфекційній гарячці проводять протимікробну терапію.
При лихоманці неінфекційного походження вживають заходів щодо припинення потрапляння в організм пірогенних речовин (цільної крові або плазми, вакцин, сироваток, белоксодержащіх речовин); видалення з організму джерела пірогенних агентів (наприклад, некротизованої тканини, пухлини, вмісту абсцесу).
патогенетична терапіямає на меті блокаду ключових ланок патогенезу і, як наслідок, - зниження надмірно високої температури тіла. Це досягається:
Гальмуванням продукції, запобіганням або зменшенням ефектів речовин, що утворюються в нейронах центру терморегуляції під впливом лейкокінов: ПГЕ, цАМФ. Для цього застосовують інгібітори циклооксигенази - ацетилсаліцилову кислоту та інші
Блокадою синтезу і ефектів лейкоцитарних пірогенів (МУЛ1, ІЛ6, ФНП, γ-ІФН).
Зниженням надлишкової теплопродукції шляхом придушення інтенсивності окислювальних реакцій. Останнє може бути досягнуто, наприклад, шляхом застосування препаратів хіни.
симптоматичне лікуванняставить завдання усунути тяжкі й неприємні відчуття і стану, що збільшують статус пацієнта. при
лихоманці до таких симптомів належать сильний головний біль, нудота і блювота, біль в суглобах і м'язах ( «ломка»), аритмії серця.
піротерапія
Штучна гіпертермія (піротерапія) в медицині застосовується з давніх часів. В даний час лікувальну пиротерапию застосовують в поєднанні з іншими впливами медикаментозного і немедикаментозного характеру. Розрізняють загальну і місцеву пиротерапию. Загальна піротерапія.Загальну пиротерапию проводять шляхом відтворення лихоманки за допомогою очищених пирогенов (наприклад, пирогенала або речовин, що стимулюють синтез ендогенних пірогенів). Помірне підвищення температури тіла стимулює адаптивні процеси в організмі:
♦ специфічні і неспецифічні механізми системи ИБН (при деяких інфекційних процесах - сифіліс, гонорею, постінфекційних артритах);
♦ пластичні і репаративні процеси в кістках, тканинах і паренхіматозних органах (при їх деструкції, пошкодженні, дистрофії, після хірургічних втручань).
Місцева гіпертермія.місцеву гіпертермію per se,а також в комплексі з іншими методами лікування, відтворюють для стимуляції регіонарних механізмів захисту (імунних і неімунних), репарації і кровообігу. Реґіонарну гіпертермію індукують при хронічних запальних процесах, ерозіях і виразках шкіри, підшкірної клітковини, а також при окремих різновидах злоякісних новоутворень.
гіпотермічна СТАНУ
Гіпотермічну станухарактеризуються зниженням температури тіла нижче норми. В основі їх розвитку лежить розлад механізмів терморегуляції, що забезпечують оптимальний тепловий режим організму. Розрізняють охолодження організму (власне гіпотермію) і керовану (штучну) гіпотермію, або медичну гібернацію.
гіпотермія
гіпотермія- типова форма розладу теплового обміну - виникає в результаті дії на організм низької температури зовнішнього середовища і значного зниження теплопродукції. Гіпотермія характеризується порушенням (зривом) механізмів терморегуляції і проявляється зниженням температури тіла нижче норми.
Етіологія
причини розвиткуохолодження організму різноманітні.
♦ Низька температура зовнішнього середовища - найбільш часта причина гіпотермії. Розвиток гіпотермії можливо не тільки при негативній (нижче 0 ° C), але і при позитивній зовнішній температурі. Показано, що зниження температури тіла (в прямій кишці) до 25 ° C вже небезпечно для життя; до 17-18 ° C - зазвичай смертельно.
♦ Великі паралічі м'язів або зменшення їх маси (наприклад, при їх гіпотрофії або дистрофії).
♦ Порушення обміну речовин і зниження ефективності екзотермічних процесів метаболізму. Такі стани можуть розвиватися при надниркової недостатності, що веде до дефіциту в організмі катехоламінів; при виражених гіпотиреоїдних станах; при травмах і дистрофічних процесах в центрах симпатичної нервової системи.
♦ Крайній ступінь виснаження організму.
Фактори ризикуохолодження організму.
♦ Підвищена вологість повітря.
♦ Висока швидкість руху повітря (сильний вітер).
♦ Підвищена вологість одягу або її намокання.
♦ Попадання в холодну воду. Вода приблизно в 4 рази більше теп- лоёмка і в 25 разів більше теплопроводна, ніж повітря. У зв'язку з цим замерзання в воді може виникнути при порівняно високій температурі: При температурі води +15 ° C людина зберігає життєздатність не більше 6 год, при +1 ° C - приблизно 0,5 год.
♦ Тривале голодування, фізична перевтома, алкогольне сп'яніння, а також різні захворювання, травми і екстремальні стану.
ПАТОГЕНЕЗ гіпотермії
Розвиток гіпотермії - процес стадійний. В основі її формування лежить більш-менш тривалий перенапруження і, врешті-решт, зрив механізмів терморегуляції організму. У зв'язку з цим при гіпотермії (як і при гіпертермії) розрізняють дві стадії її розвитку: компенсації (адаптації) і декомпенсації (дезадаптації).
стадія компенсації
Стадія компенсації характеризується активацією екстрених адаптивних реакцій, спрямованих на зменшення тепловіддачі і збільшення теплопродукції.
♦ Зміна поведінки індивіда (спрямований догляд з холодного приміщення, використання теплого одягу, обігрівачів і т.п.).
♦ Зниження тепловіддачі (досягається завдяки зменшенню і припиненню потовиділення, звуження артеріальних судин шкіри і підшкірних тканин).
♦ Активація теплопродукції (за рахунок збільшення кровотоку у внутрішніх органах і підвищення м'язового скорочувального термогенеза).
♦ Включення стрессорной реакції (збуджений стан потерпілого, підвищення електричної активності центрів терморегуляції, збільшення секреції либеринов в нейронах гіпоталамуса, в аденоціти гіпофіза - АКТГ і ТТГ, в мозковій речовині надниркових залоз - катехоламінів, а в їх корі - кортикостероїдів, в щитовидній залозі - тиреоїдних гормонів ).
Завдяки комплексу зазначених змін температура тіла хоч і знижується, але ще не виходить за рамки нижньої межі норми. Якщо причинний фактор продовжує діяти, то компенсаторні реакції можуть стати недостатніми. При цьому знижується температура не тільки покривних тканин, а й внутрішніх органів, в тому числі і мозку. Останнє веде до розладів центральних механізмів терморегуляції, дискоординации і неефективності процесів теплопродукції - розвивається їх декомпенсація.
стадія декомпенсації
Стадія декомпенсації (дезадаптація) є результатом зриву центральних механізмів терморегуляції. На стадії декомпенсації температура тіла падає нижче нормального рівня (в прямій кишці вона знижується до 35 ° C і нижче). Температурний гомеостаз організму порушується: організм стає пойкілотермним. Нерідко формуються хибні кола, що потенціюють розвиток гіпотермії і розладів життєдіяльності організму.
Метаболічний порочне коло.Зниження температури тканин в поєднанні з гіпоксією гальмує протікання метаболічних реакцій. Придушення інтенсивності метаболізму супроводжується зменшенням виділення вільної енергії у вигляді тепла. В результаті температура тіла ще більше знижується, що додатково пригнічує інтенсивність метаболізму і т.д.
Судинний порочне коло.Наростаюче зниження температури тіла при охолодженні супроводжується розширенням артеріальних судин (по нейроміопаралітіческому механізму) шкіри, слизових оболонок, підшкірної клітковини. Розширення судин шкіри і приплив до них теплої крові від органів і тканин прискорює процес втрати організмом тепла. В результаті температура тіла ще більше знижується, ще в більшій мірі розширюються судини і т.д.
Нервово-м'язовий порочне коло.Прогресуюча гіпотермія обумовлює зниження збудливості нервових центрів, в тому числі контролюючих тонус і скорочення м'язів. В результаті цього вимикається такий потужний механізм теплопродукції як м'язовий скоротливий термогенез. В результаті температура тіла інтенсивно знижується, що ще більш пригнічує нервово-м'язову збудливість і т.д.
Поглиблення гіпотермії викликає гальмування функцій спочатку коркових, а в подальшому і підкіркових нервових центрів. Розвивається гіподинамія, апатія і сонливість, які можуть завершитися комою. У зв'язку з цим нерідко виділяють стадію гіпотермічного «сну» або коми.
При наростанні дії охолоджуючого чинника настає замерзання і смерть організму.
ПРИНЦИПИ ЛІКУВАННЯ гіпотермії
Лікування гіпотермії залежить від ступеня зниження температури тіла і вираженості розладів життєдіяльності організму. Стадія компенсації.На стадії компенсації постраждалі потребують головним чином у припиненні зовнішнього охолодження і зігрівання тіла (в теплій ванні, грілками, сухий теплим одягом, теплим питтям).
стадія декомпенсації
На стадії декомпенсації гіпотермії необхідно проведення інтенсивної комплексної лікарської допомоги. Вона базується на трьох принципах: етіотропне, патогенетичне і симптоматичному.
етіотропне лікуваннявключає наступні заходи.
♦ Заходи з припинення дії охолоджуючого чинника і зігрівання організму. Активне зігрівання тіла припиняють при температурі в прямій кишці 33-34 ° C, щоб уникнути розвитку гипертермического стану. Останнє цілком ймовірно, оскільки у потерпілого ще не відновлена \u200b\u200bадекватна функція системи терморегуляції організму.
♦ Зігрівання внутрішніх органів і тканин (через пряму кишку, шлунок, легені) дає більший ефект.
Патогенетичне лікування.
♦ відновлення ефективного кровообігу і дихання. При порушенні дихання необхідно звільнити дихальні шляхи (Від слизу, запалі мови) і провести ШВЛ повітрям або газовими сумішами з підвищеним вмістом кисню. Якщо порушена діяльність серця, то виконують його непрямий масаж, а при необхідності - дефібриляцію.
♦ Корекція КЩР, балансу іонів і рідини. З цією метою застосовують збалансовані сольові і буферні розчини (наприклад, бікарбонату натрію), колоїдні розчини декстрану.
♦ Усунення дефіциту глюкози в організмі досягають шляхом введення її розчинів різної концентрації в поєднанні з інсуліном, а також вітамінами.
♦ При крововтраті переливають кров, плазму і плазмозамінники. симптоматичне лікуваннянаправлено на усунення змін
в організмі, які поглиблюють стан потерпілого.
♦ Застосовують засоби, що запобігають набряк мозку, легенів та інших органів.
♦ Усувають артеріальна гіпотензія.
♦ Нормалізують діурез.
♦ Усувають сильну головну біль.
♦ При наявності відморожень, ускладнень і супутніх хвороб проводять їх лікування.
ПРИНЦИПИ ПРОФІЛАКТИКИ гіпотермії
Профілактика охолодження організму включає комплекс заходів.
♦ Використання сухої теплого одягу та взуття.
♦ Правильна організація праці і відпочинку в холодну пору року.
♦ Організація обігрівальних пунктів, забезпечення гарячим харчуванням.
♦ Медичне спостереження за учасниками зимових військових дій, навчань, спортивних змагань.
♦ Заборона прийому алкоголю перед тривалим перебуванням на холоді.
♦ Загартовування організму і акліматизація людини до умов навколишнього середовища.
медична гібернація
керована гіпотермія(Медична гібернація) - метод керованого зниження температури тіла або його частини з метою зменшення інтенсивності обміну речовин і функціональної активності тканин, органів і їх систем, а також підвищення їх стійкості до гіпоксії.
Керована (штучна) гіпотермія застосовується в медицині у двох різновидах: загальної та місцевої.
ЗАГАЛЬНА КЕРОВАНА ГІПОТЕРМІЯ
Галузь застосування.Виконання хірургічних операцій в умовах значного зниження або навіть тимчасового припинення
регіонарного кровообігу. Це отримало назву операцій на «сухих» органах: серце, мозок і деяких інших. Переваги.Істотне зростання стійкості і виживання клітин і тканин в умовах гіпоксії при зниженій температурі. Це дає можливість відключити орган від кровопостачання на кілька хвилин з подальшим відновленням його життєдіяльності та адекватного функціонування.
Діапазон температури.Зазвичай використовують гіпотермію зі зниженням ректальної температури до 30-28 ° C. При необхідності тривалих маніпуляцій створюють більш глибоку гіпотермію з використанням апарату штучного кровообігу, міорелаксантів, інгібіторів метаболізму та інших впливів.
ЛОКАЛЬНА КЕРОВАНА ГІПОТЕРМІЯ
Локальну керовану гіпотермію окремих органів або тканин (головного мозку, нирок, шлунка, печінки, передміхурової залози та ін.) Застосовують при необхідності проведення оперативних втручань або інших лікувальних маніпуляцій на них: корекції кровотоку, пластичних процесів, обміну речовин, ефективності ЛЗ.
Порушення і їх причини за алфавітом:
порушення терморегуляції організму -
Розлади терморегуляції - порушення сталості температури тіла, викликані дисфункцією ЦНС. Температурний гомеостаз - одна з основних функцій гіпоталамуса, який містить спеціалізовані термочутливих нейрони.
Від гіпоталамуса починаються вегетативні шляху, які при необхідності можуть забезпечувати збільшення теплопродукції, викликаючи м'язову тремтіння або розсіювання зайвого тепла.
При яких захворюваннях виникає порушення терморегуляції організму:
При ураженні гіпоталамуса, а також наступних від нього до стовбура мозку або спинного мозку шляхів виникають розлади терморегуляції у вигляді гіпертермії або гіпотермії.
Тепловіддача організмом в навколишнє середовище залежить від температури навколишнього середовища, від кількості вологи (поту), що виділяється організмом внаслідок витрат тепла на випаровування, від тяжкості виконуваної роботи і фізичного стану людини.
При високій температурі повітря і опроміненні кровоносні судини поверхні тіла розширюються, при цьому відбувається переміщення крові - головного акумулятора тепла в організмі - до периферії (поверхні тіла).
Внаслідок такого перерозподілу крові тепловіддача з поверхні тіла значно збільшується.
Порушення терморегуляції організму можуть виникати при пошкодженні центрального або периферичного ланки системи терморегуляції - крововиливах або пухлинах в області гіпоталамуса, при травмах, що супроводжуються пошкодженням відповідних провідних шляхів і т.д.
Порушення терморегуляції супроводжує багатьох системних захворювань, зазвичай проявляючись підвищенням температури тіла або лихоманкою.
Підвищення температури тіла є настільки надійним індикатором захворювання, що найбільш часто використовується в клініці процедурою стала термометрія.
Зміни температури можна виявити навіть за відсутності явного фебрилитетом. Вони проявляються у вигляді почервоніння, збліднення, потовиділення, тремтіння, ненормальних відчуттів тепла або холоду, а також можуть складатися з нестійких коливань температури тіла в межах норми у хворих з постільною режимом.
При фізичній роботі тимчасово порушується баланс між теплопродукцией і тепловіддачею з наступним швидким відновленням нормальної температури в стані спокою за рахунок тривалої активації механізмів тепловіддачі.
Фактично, при тривалому фізичному навантаженні розширення судин шкіри у відповідь на підвищення температури серцевини організму припиняється для того, щоб зберегти цю температуру.
При лихоманці адаптаційна здатність знижується, так як після досягнення стабільної температури тіла теплопродукція стає рівною тепловіддачі, однак і та, і інша знаходяться на рівні вище початкового. Кровотік в периферичних судинах шкіри грає більш важливу роль в регуляції теплопродукції і тепловіддачі, ніж потовиділення.
При лихоманці температура тіла, яка визначається терморецепторами, низька, тому організм реагує на неї як на охолодження.
Тремтіння призводить до збільшення теплопродукції, а звуження судин шкіри - до зменшення тепловіддачі. Ці процеси дозволяють пояснити що виникають на початку лихоманки відчуття холоду або ознобу. І навпаки, при видаленні причини лихоманки температура знижується до нормальної, і хворий відчуває жар. Компенсаторними реакціями в даному випадку є розширення судин шкіри, потовиділення і придушення тремтіння.
При високій температурі навколишнього середовища розвиваються чотири клінічних синдрому: теплові судоми, теплове виснаження, теплова травма при напрузі і тепловий удар. Кожне з цих станів можна диференціювати на підставі різних клінічних проявів, Проте між ними є багато спільного і ці стани можна розглядати як різновиду синдромів одного і того ж походження.
Симптомокомплекс теплового ураження розвивається при високій температурі (понад 32 ° С) і при високій відносній вологості повітря (понад 60%). Найбільш уразливі люди похилого віку, особи, які страждають психічними захворюваннями, алкоголізмом, які беруть антипсихотичні, сечогінні, антихолінергічні препарати, а також люди, що знаходяться в приміщеннях з поганою вентиляцією. Особливо багато теплових синдромів розвивається в перші дні спеки, до того, як настане акліматизація.
До яких лікарів звертатися, якщо виникає порушення терморегуляції організму:
Ви помітили порушення терморегуляції організму? Ви хочете дізнатися більш детальну інформацію або ж Вам необхідний огляд? Ви можете записатися на прийом до лікаря - клініка Eurolab завжди до ваших послуг! Кращі лікарі оглянуть Вас, вивчать зовнішні ознаки і допоможуть визначити хворобу за симптомами, проконсультують Вас і нададуть необхідну допомогу. ви також можете викликати лікаря додому. клініка Eurolab відкрита для Вас цілодобово.
Як звернутися в клініку:
Телефон нашої клініки в Києві: (+38 044) 206-20-00 (багатоканальний). Секретар клініки підбере Вам зручний день і час візиту до лікаря. Наші координати і схема проїзду вказані. Подивіться детальніше про всі послуги клініки на її.
(+38 044) 206-20-00
Якщо Вами раніше були виконані будь-які дослідження, обов'язково візьміть їх результати на консультацію до лікаря. Якщо дослідження виконані не були, ми зробимо все необхідне в нашій клініці або в наших колег в інших клініках.
У Вас порушилася терморегуляція організму? Необхідно дуже ретельно підходити до стану Вашого здоров'я в цілому. Люди приділяють недостатньо уваги симптомів захворювань і не усвідомлюють, що ці хвороби можуть бути життєво небезпечними. Є багато хвороб, які спочатку ніяк не проявляють себе в нашому організмі, але в підсумку виявляється, що, на жаль, їх вже лікувати занадто пізно. Кожне захворювання має свої певні ознаки, характерні зовнішні прояви - так звані симптоми хвороби. Визначення симптомів - перший крок у діагностиці захворювань в цілому. Для цього просто необхідно по кілька разів на рік проходити обстеження у лікаря, Щоб не тільки запобігти страшну хворобу, але й підтримувати здоровий дух у тілі і організмі в цілому.
Якщо Ви хочете задати питання лікарю - скористайтеся розділом онлайн консультації, можливо Ви знайдете там відповіді на свої питання і прочитаєте поради по догляду за собою. Якщо Вас цікавлять відгуки про клініки та лікарів - спробуйте знайти потрібну Вам інформацію на. Також зареєструйтеся на медичному порталі Eurolab, Щоб бути постійно в курсі останніх новин і оновлень інформації на сайті, які будуть автоматично надсилатися Вам на пошту.
Карта симптомів призначена виключно для освітніх цілей. Не займайтеся самолікуванням; з усіх питань, які стосуються визначення захворювання і способів його лікування, звертайтеся до лікаря. EUROLAB не несе відповідальності за наслідки, спричинені використанням розміщеної на порталі інформації.
Якщо Вас цікавлять ще якісь симптоми хвороб і види порушень або у Вас є будь-які інші питання та пропозиції - напишіть нам, ми обов'язково постараємося Вам допомогти.
Лихоманка - це виробилася в процесі еволюції захисно-пристосувальна реакція, яка розвивається в результаті впливу на організм пірогенних агентів і полягає у встановленні його теплового балансу на новому, більш високому рівні.
Термін febris (лихоманка, гарячка) відомий в медицині ще з античних часів. Так як переважна більшість інфекційних хвороб (в античний період і в середні століття це була провідна патологія людства) супроводжувалося яскравою картиною гарячкового стану (ознобом, жаром, сплутаністю свідомості), лихоманка вже здавна розглядалася як своєрідна типова реакція, але довгий час скоріше була поняттям нозологічними , тобто мала «статус» самостійної хвороби ( «гарячкова хвороба», «болотна лихоманка», «лісова лихоманка» і ін.). Традиційно ця тенденція продовжилася і до наших днів: у якості самостійних нозологічних форм виділені, наприклад. «Жовта лихоманка», «лихоманка-Q», «лихоманка скелястих гір» та ін.
Однак поступово в медичному світі стало затверджуватися поняття про лихоманці як про типовий для багатьох захворювань різної етіології (як інфекційної, так і неінфекційної) симптомокомплекс. При цьому головним, провідним ознакою лихоманки було і залишається перегрівання організму хворого, накопичення в ньому тепла. З розвитком уявлень про фізіологічні механізми терморегуляції у гомойотермних організмів з'явилися і перші теорії патогенезу гарячкових станів. Так, ще в шістдесятих роках XIX століття виникло уявлення про те, що лихоманка є результатом значного підвищення теплопродукції в організмі людини при відсутності збалансованого з цим процесом рівня тепловіддачі. При цьому було виявлено, що підвищення температури тіла лихоманить хворого не має суттєвої залежності від температури навколишнього середовища. Так було встановлено радикальна відмінність лихоманки від гіпертермії. В цей же час було висловлено припущення про те, що «жаротворние» (пірогенні) речовини викликають лихоманку внаслідок їх впливу на терморегуляторні центри, розташовані в головному мозку. Численні дослідження цього поширеного і характерного для самих різних захворювань симптому дали можливість в даний час створити досить чітку теорію виникнення і розвитку лихоманки.
Підвищення температури тіла і перехід системи терморегуляції на новий, більш високий рівень функціонування виникає в результаті впливу на організм біологічно активних речовин - пирогенов.
Пірогени поділяються на екзо- і ендогенні.
Екзогенні пірогени потрапляють в організм ззовні, а ендогенні утворюються в самому організмі або при розпаді тих, хто гине тканин, або є результатом взаємодії екзогенних факторів з тими чи іншими клітинами організму.
Мікробіологічні та біохімічні дослідження дозволили ідентифікувати ряд як екзо-, так і ендогенних пірогенів. Так, з клітинних мембран деяких мікробів шляхом високого очищення були виділені пірогени, які за своїм хімічним складом виявилися полісахариди або ліпополісахаридами (пірогенал, бенкетом, пірексаль і ін.). Було також з'ясовано, що і деякі речовини білкової природи, що знаходяться в мікробної клітці, також мають пірогенним ефектом. Очищені екзогенні (мікробні) пірогени (полі- і ліпополісахариди) термостабільні, не володіють токсичністю, не мають антигенних властивостей.
ендогенні пірогени утворюються в організмі в процесі фагоцитозу мікробних клітин, а також тканин, пошкоджених нейтрофільними лейкоцитами і іншими фагоцитуючими клітинами. Ендогенні пірогени, з яких найбільш відомим є лейкоцитарний пирозі, термолабільни.
Загальна схема впливу пірогенних речовин на організм представляєтьсянаступної. При попаданні екзогенних пірогенів у внутрішнє середовище організму в результаті їх фагоцитозу утворюються ендогенні пірогени, більшість з яких має білкову природу. Ендогенні пірогени здатні тривалий час зберігатися у внутрішньому середовищі організму. Саме їх вплив на центри терморегуляції і забезпечує розвиток гарячкових станів. При асептичному запаленні лихоманка є продуктом впливу на організм тільки ендогенних пірогенів.
Слід, однак, мати на увазі, що лихоманка може бути викликана введенням в організм і простіших органічних і неорганічних сполук. Так, наприклад, цими властивостями володіють β-тетрагідронафтіламін, діетіламід лізергінової кислоти (ЛСД-25), 2,4-α-динитрофенол, а також такі нейротропні препарати, як фенамін, кофеїн, кокаїн та ін. Нарешті, лихоманку може викликати і велике кількість NaCl ( «сольова лихоманка»). Звичайно, механізм впливу цих речовин на організм різний: це і прямий вплив на центри терморегуляції, і вплив на обмінні процеси. Так, наприклад 2,4-α-динитрофенол не тільки різко підвищує окислювальні процеси, але ще і сприяє роз'єднання процесів дихання і фосфорилювання.
Відповідно до сучасних уявлень механізм дії пірогенних речовин включає в себе гуморальний і рефлекторний компоненти.
гуморальний компонент полягає в тому, що пірогенні речовини, досягаючи з кров'ю преоптической області переднього гіпоталамуса, значно збільшують збудливість холодових термочутливих нейронів і зменшують збудливість теплових, в результаті чого підвищується теплопродукція і зменшується тепловіддача. В організмі йде накопичення тепла, чому сприяє своєрідна «дезінформація» системи терморегуляції. Підвищена чутливість холодових термонейронов змушує організм сприймати нормальну температуру навколишнього середовища як вплив охолодження. В результаті цього спазмируются шкірні кровоносні судини, припиняється потовиділення, починається довільне скорочення окремих груп волокон скелетної мускулатури і м'язових волокон шкіри, що йдуть до волосяних фолікулів, тобто розвивається м'язове тремтіння - найбільш ефективний спосіб термінової вироблення тепла. Хворий, навіть знаходиться в теплому приміщенні, мерзне, його б'є озноб. Так розвивається перша стадія пропасниці - стадія підйому температури тіла (stadium incrementi). Надалі на тлі зростання температури починають інтенсифікувати механізми тепловіддачі. Через деякий час рівні теплопродукції і тепловіддачі порівнюються, встановлюється їх баланс на новому, більш високому рівні. так розвивається друга стадія лихоманки - стадія плато (stadium fastigii). Озноб припиняється, розкрилися шкірні кровоносні судини обумовлюють розвиток артеріальної гіперемії, а за рахунок посиленого притоку теплої крові з глибинних областей тіла відбувається «скидання» тепла в зовнішнє середовище.
Тривалість другої стадії лихоманки залежить від характеру патологічного процесу. Після певного проміжку часу вона закінчується і змінюється третьою стадією - стадією спаду температури (stadium decrementi), під час якої температура падає до вихідної величини (або навіть до більш низьких значень внаслідок певної інертності терморегуляторних систем). Спад температури містить в своїй основі значне переважання процесів тепловіддачі над процесами теплопродукції. Основними механізмами, що забезпечують падіння температури тіла є розширення шкірних судин і рясне потовиділення. До кінця цієї стадії починає знижуватися і теплопродукція, оскільки гинуть мікроорганізми (в разі найбільш часто зустрічається інфекційної лихоманки) не можуть постачати нові дози екзогенних пірогенів, а ендогенні пірогени руйнуються активно діючими ферментними системами. Падіння температури може бути поступовим (Лізис) і швидким (Криза). Критичне падіння температури, пов'язане насамперед з різким розширенням шкірних судин, нерідко супроводжується колапсом, тобто станом судинної недостатності з швидким і значним падінням артеріального тиску, що може навіть призвести до смерті.
У розвитку пропасниці певну роль відіграє і рефлекторний компонент. В експерименті на тваринах вдавалося викликати розвиток лихоманки у відповідь на пред'явлення умовного подразника, якщо він попередньо неодноразово поєднувався з введенням дози пирога. Різке уповільнення пропасниці спостерігали в тому випадку, коли пироген вводився підшкірно в попередньо новокаінізірованний ділянку. Ці факти говорять про те, що роль ЦНС і, зокрема, кори великих півкуль в розвитку пропасниці досить велика. Додатковим підтвердженням цьому служать досліди з введенням експериментальним тваринам нейротропних засобів. Так, психостимулятори (кофеїн, фенамін) підсилюють гарячкову реакцію, а глибокий наркоз гальмує її розвиток.
Великий досвід, накопичений багатьма поколіннями лікарів, що спостерігали і вивчали гарячкові стану, дозволив виділити кілька типів температурних кривих, що характеризують розвиток лихоманки.
По перше, класифікація гарячкових станів проводиться за величиною підйому температури. З цієї точки зору розрізняють наступні типи лихоманок:
1. Субфебрильна лихоманка, при якій температура коливається в межах 37.1 - 38.0 ° С.
2. фебрильна лихоманка з підйомом температури від 38.1 до 39.5 ° С.
3. Піретіческая лихоманка, що характеризується коливаннями температури в межах 39.6 - 41.0 ° С.
4. гіперпіретичний лихоманка - понад 41,0 ° С.
По-друге, проводиться класифікація типів температурних кривих в залежності від їх динаміки. ***** 29
1. Febris continua (постійна) - температура тривало тримається на одному рівні, причому різниця між ранковою і вечірньою температурою не перевищує 1 ° С. Такий тип гарячкової кривої спостерігається при крупозній пневмонії, грипі.
2. Febris remittens (послабляющая) - коливання між ранковою і вечірньою температурою досягають 1 - 3 ° С. Такий тип кривої може бути, наприклад, при важкої ангіні.
3. Febris hectica (гектическая, виснажує) - коливання рівнів ранкової та вечірньої температури досягають 3 - 5 ° С. Така лихоманка спостерігається, наприклад, при сепсисі.
4. Febris intermittens (переміжна) -спостерігається періодичні, відносно короткочасні, але дуже високі підйоми температури, які чергуються з більш тривалими періодами їх нормалізації, як, наприклад, при малярії.
5. Febris undulans (хвилеподібна) - характеризується хвилеподібною динамікою температурної кривої протягом декількох днів (як правило - континуальної типу). Такий вигляд кривої спостерігається, наприклад, при поворотному тифі.
При лихоманці відбувається значне порушення функцій організму і діяльності його органів і систем.
Серцево-судинна система. Спостерігається тахікардія: почастішання пульсу приблизно на 10 ударів в хвилину при підвищенні температури на 1 ° С. Це явище пов'язане з тим, що пірогени дратують Синоаурикулярна вузол. Тахікардія і викликане нею збільшення хвилинного обсягу серця сприяє інтенсифікації процесу тепловіддачі.
Система дихання. На другий і третій стадії гарячкового процесу виникає глибоке і часте дихання, що сприяє посиленню тепловіддачі.
Система виділення. На самому початку першої стадії лихоманки внаслідок загального судинного спазму виникає ослаблення мочеообразованія, що змінюються далі збільшенням діурезу внаслідок наступаючого розширення судин і посилення ниркового кровотоку. У другу стадію пропасниці, незважаючи на розширення периферичних судин, внаслідок посилення секреції альдостерону наднирковими відбувається затримка натрію, а отже, і води в тканинах. Сечовиділення зменшено. У третю стадію лихоманки, в зв'язку з різким розширенням периферичних судин і нормалізацією вироблення альдостерону, діурез різко зростає.
Ендокринна система. Діяльність залоз внутрішньої секреції змінюється при лихоманці в різного ступеня, не граючи провідну роль в її розвитку. Стан ендокринної системи в більшій мірі визначає загальну опірність організму перед початком патологічного процесу, тим самим побічно впливаючи на гостроту пропасниці. Патологія окремих ендокринних залоз здатна підсилювати або гальмувати лихоманку. Так, наприклад, у хворих на тиреотоксикоз лихоманка розвивається більш гостро і в більш короткі терміни, ніж у людей, які не страждають на цю патологію. При гіпофункції щитовидної залози (мікседема) інтенсивність лихоманки, навпаки, значно знижується.
для системи травлення характерно виражене пригнічення діяльності травних залоз, що призводить до зниження апетиту.
Інтенсифікація метаболічних процесів в печінці наростає в міру розвитку лихоманки і знижується до кінця третьої стадії.
функціональний стан нервової системи відрізняється на початку пропасниці збудженням, яке при значному підвищенні температури змінюється гальмуванням і пригніченням.
З боку обміну речовин в цілому відзначається переважання катаболічних процесів над анаболічними. Особливо це відноситься до білкового обміну, і саме тому більшість гарячкових станів супроводжується негативний баланс азоту.
Як випливає з наведеного на початку даного розділу визначення, лихоманка є захисно-пристосувальної реакцією організму, що виробилася в процесі еволюції. Підвищення температури тіла при лихоманці сприятливо позначається на синтезі антитіл, фагоцитозі, а також може призвести до загибелі инфекта, так як мікроорганізми можуть нормально розвиватися лише в досить жорстких температурних межах. Саме на цій особливості лихоманки заснований метод пиротерапии деяких інфекційних захворювань, Зокрема, останніх стадій сифілісу (прогресивний параліч, tabes dorsalis). Цей метод вперше успішно був застосований австрійським психіатром Юліусом Вагнер-Яурега, який в 1916 р вилікував хворих від прогресивного паралічу, прищепивши їм малярію і викликавши у них сильну гарячкову реакцію.
В даний час прогресивний параліч малярією, звичайно, не лікують, застосовуючи для цієї мети пірогенні речовини.
Разом з тим лихоманка може мати і негативне значення для організму внаслідок спричинених нею порушень обміну речовин, в першу чергу - в результаті посиленого розпаду білків. При гіперпіретичний температурах угнегается імунітет, виникає глибоке гальмування діяльності ЦНС. Надвисока лихоманка може привести до загибелі організму.
Кожен з нас знає про існування такого поняття, як температура тіла. У здорової дорослої людини її показники повинні перебувати в діапазоні 36-37 ° C. Відхилення в ту або іншу сторону вказують на виникнення захворювання будь-якої етіології або на порушення терморегуляції організму. Цей стан хворобою, як такої, не є, однак здатне викликати дестабілізацію роботи органів і систем, навіть привести до летального результату. Здатністю до терморегуляції мають всі теплокровні ссавці, включаючи людину. Ця функція виробилася і закріпилася в ході еволюції. Вона координує процеси метаболізму, дає можливість пристосовуватися до умов зовнішнього світу, тим самим допомагаючи живим організмам боротися за своє існування. Кожен індивід, незалежно від виду, статусу або віку, щомиті піддається впливу навколишнього середовища, а в його організмі безперервно протікають десятки різних реакцій. Всі ці процеси провокують коливання температури тіла, які, не будь терморегуляції, їх контролює, приводили б до руйнування окремих органів і в цілому всього організму. В принципі, так і відбувається, коли трапляється порушення терморегуляції. Причини даної патології можуть бути досить різноманітні, від тривіального переохолодження до серйозних захворювань ЦНС, щитовидки або гіпоталамуса. Якщо у страждає такими недугами система терморегуляції погано справляється зі своїми функціями, щоб виправити становище, потрібно лікувати основне захворювання. Якщо ж терморегуляція порушена у здорової людини, і причиною тому стали зовнішні умови, наприклад погода, потрібно вміти надавати такому потерпілому першу допомогу. Часто від цього залежать його подальший здоров'я і життя. У даній статті пропонується інформація про те, як відбувається регулювання температури тіла, які симптоми вказують на збої в терморегуляції, і які дії в цьому випадку потрібно робити.
Особливості температури тіла
Порушення терморегуляції нерозривно пов'язане з температурою тіла. Найчастіше її вимірюють в пахвовій западині, Де в нормі вона прийнята рівною 36,6 ° C. Ця величина є показником теплообміну в організмі і повинна бути біологічної константою. Проте температура тіла в невеликих діапазонах може змінюватися, наприклад, в залежності від часу доби, що також є нормою. Найнижчі її значення зафіксовані між 2 і 4 годинами ночі, а найвищі між 4 і 7 годинами вечора. У різних частинах тіла показники температури також змінюються, причому від часу доби це не залежить. Так, в прямій кишці нормальними вважаються значення від 37,2 ° C до 37,5 ° C, а в роті від 36,5 ° C до 37,5 ° C. Крім того, свою температурну норму має кожен орган. Найвища вона в печінці, де досягає позначки від 38 ° C до 40 ° C. А ось від кліматичних умов температура тіла теплокровних змінюватися не повинна. Роль терморегуляції якраз і полягає в тому, щоб підтримувати її постійною при будь-яких умовах зовнішнього середовища. У медицині це явище носить назву Теплокровність, а постійна температура називається Ізотерм.
Порушення терморегуляції організму характерно підвищенням або пониженням значень температури тіла. Існує чіткий діапазон її верхніх і нижніх значень, за межі яких виходити не можна, тому що це приводить до летального результату. При певних реанімаційних заходах людина може вижити, якщо температура його тіла опуститься до 25 ° C або підніметься до 42 ° C, хоча відомі випадки виживання і при більш екстремальних значеннях.
поняття терморегуляції
Умовно тіло людини можна представити у вигляді такого собі ядра з постійною температурою, і оболонки, де вона змінюється. В ядрі протікають процеси, в результаті яких виділяється тепло. Через оболонку між зовнішнім середовищем і ядром відбувається теплообмін. Джерелом тепла є їжа, яку ми щодня поглинаємо. При переробці їжі відбувається окислення жирів, білків, вуглеводів, тобто, реакції метаболізму. Під час їх протікання і утворюється теплопродукція. Суть терморегуляції полягає в підтримці балансу між теплообміном і освітою теплопродукції. Іншими словами, щоб температура тіла трималася в межах норми, оболонка повинна віддавати середовищі тепла стільки, скільки його утворюється в ядрі. Порушення терморегуляції тіла спостерігається, коли відбувається перевитрата теплопродукції, або, навпаки, її утворюється набагато більше, ніж оболонка здатна вивести в навколишнє середовище.
Це може статися через:
Умов зовнішнього середовища (надто жарко або занадто холодно);
Підвищених физнагрузок;
Непотрібної погоді одязі;
Прийому деяких ліків;
Прийому алкоголю;
Наявності захворювань (вегето-судинна дистонія, пухлина мозку, нецукровий діабет, різні синдроми порушення роботи гіпоталамуса, тиреотоксичний криз і інші).
Терморегуляція здійснюється двома способами:
1. Хімічним.
2. Фізичним.
Розглянемо їх докладніше. 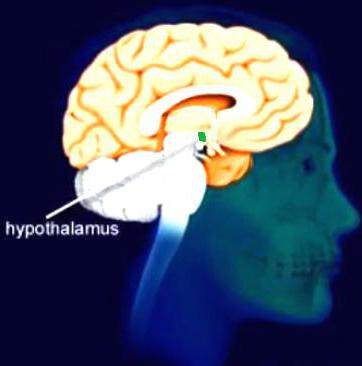
хімічний спосіб
Він заснований на зв'язку між кількістю утвореного в організмі тепла і швидкістю протікання екзотермічних реакцій. Хімічний тип включає два способи підтримки потрібної температури - скоротливий і несократітельного термогенез.
Скорочувальний починає діяти, коли потрібно збільшити температуру тіла, наприклад, при перебуванні на холоді. Ми помічаємо це з піднімання волосків на тілі або по біжучим «мурашки», які являють собою мікровібрації. Вони дозволяють збільшити виробництво тепла до 40%. При більш сильному замерзанні ми починаємо тремтіти. Це також не що інше, як метод терморегуляції, при якому вироблення теплопродукції зростає приблизно в 2,5 рази. Крім мимовільних рефлекторних реакцій на холод, людина, рухаючись, сам може підняти в своєму тілі температуру. Порушення терморегуляції в даному випадку відбувається, коли вплив холоду занадто тривалий, або температура середовища занадто низька, в результаті чого активація реакцій обміну не допомагає виробляти потрібну кількість тепла. У медицині такий стан називається переохолодженням.
Термогенез може бути несократітельного, тобто проходити без участі м'язів. Обмін речовин сповільнюється або прискорюється під дією деяких медичних препаратів, при підвищеному виробленню гормонів в щитовидці і в мозковому шарі надниркових залоз, при більш активної діяльності симпатичної нервової системи. Причини порушення терморегуляції людини в даному випадку криються в захворюваннях перерахованих вище органів щитовидної залози, ЦНС, порушення функції надниркових залоз. Інформація про зміни температури завжди надходить в ЦНС. Тепловий центр розташований в крихітному відділі проміжного мозку, гіпоталамусі. У ньому виділяють передню область, відповідальну за теплообмін, і задню, відповідальну за вироблення теплопродукції. Патології центральної нервової системи або дисфункція гіпоталамуса порушують злагоджену роботу цих частин, що негативно відбивається на терморегуляції.
На інтенсивність теплообміну, а крім того, на деякі функції судин впливають і гормони щитовидки Т3 і Т4. В нормальному стані, щоб зберегти тепло, судини звужуються, а щоб його зменшити, розширюються. Каліфорнійські вчені довели, що гормони здатні «заважати» судинах, в результаті чого ті перестають реагувати на кількість виробленого тепла і на потребу в ньому організму. У медичній практиці часто спостерігається порушення терморегуляції у пацієнтів з діагнозом пухлина мозку або
фізичний спосіб
Він виконує роботу по віддачі тепла в навколишнє середовище, що здійснюється кількома методами:
1. Випромінювання. Воно властиво всім тілам і предметів, температура яких більше нуля. Випромінювання відбувається електромагнітними хвилями в інфрачервоному діапазоні. При температурі середовища 20 ° C і вологості близько 60%, доросла людина втрачає до 50% свого тепла.
2. Кондукція, що означає втрати тепла при торканні до більш холодних предметів. Вона залежить від площі дотичних поверхонь і тривалості контакту.
3. Конвекція, що означає охолодження тіла частинками середовища (повітря, води). Такі частинки стосуються тіла, забирають тепло, нагріваються і піднімаються вгору, поступаючись місцем новим більш холодним часткам. 
4. Випаровування. Це всім знайоме потовиділення, а також випаровування вологи зі слизових при диханні.
В умовах неможливості задіяти ці способи спостерігається порушення терморегуляції організму. Причини цього можуть бути різні. Так, конвекція і кондукция не можуть або зводяться до нуля, якщо людина закутаний в одяг, що виключає стикання з повітрям або будь-якими предметами, а випаровування неможливо при 100% вологості. З іншого боку, значна активація тепловіддачі також призводить до порушення терморегуляції. Наприклад, конвекція посилюється на вітрі і багаторазово зростає в холодній воді. Це є однією з причин, чому люди, навіть вміють добре плавати, гинуть при корабельних аваріях.
Терморегуляція у людей похилого віку
Вище ми розглянули, що представляють собою терморегуляція організму людини і причини її порушення, але без урахування вікових особливостей. Однак у людей здатність контролювати температуру тіла протягом життя зазнає змін.
У людей похилого віку порушуються механізми роботи гіпоталамуса, які виконують оцінку температури зовнішнього середовища. Вони не відразу відчувають холод, стоячи на крижаному підлозі, також не відразу реагують на гарячу воду, наприклад, в душі. Тому вони легко можуть завдати собі шкоди (переохолодитися, обпектися). Помічено, що у літніх людей, навіть не скаржаться на холод, псується настрій, з'являється безпричинне невдоволення, а при створенні їм комфортного клімату всі ці шкідливі «симптоми» старечого характеру зменшуються або пропадають.
У той же час багато людей похилого віку мерзнуть навіть при досить комфортних температурах повітря. Їх часто можна побачити в теплий літній день одягненими по-зимовому. Такі зміни терморегуляції відбуваються через порушення кровообігу і зниження рівня гемоглобіну.
Люди похилого віку не тільки на холод, але і на спеку реагують дещо по-іншому. При високих температурах навколишнього середовища потовиділення у них починається пізніше, а відновлення норми температурних показників тіла відбувається повільніше. Іншими словами, симптоми переохолодження або перегріву у них починають проявлятися пізніше, ніж у молодих, а відновлення організму йде важче. 
Порушення терморегуляції у дитини
Для дитячого організму характерні інші особливості роботи системи терморегуляції. У новонароджених вона дуже недосконала. Немовлята з'являються на світ з температурою тіла в діапазоні 37,7 ° C - 38,2 ° C. Через кілька годин вона падає приблизно на 2 ° C, а після знову досягає позначки 37 ° C, що не повинно викликати занепокоєння. Більш високі показники можуть бути сигналом початку будь-якого захворювання. Недосконалість роботи системи терморегуляції у немовлят має компенсуватися створенням йому належних кліматичних умов. Так, до 1 місяця в дитячій температуру повітря потрібно підтримувати 32 ° C - 35 ° C, якщо малюк роздягнений, і 23 ° C - 26 ° C, якщо він запеленутого. Стимулювати терморегуляцію потрібно починати з самого простого - не надягати шапочку на головку. У діток старше 1 місяця ці температурні норми знижуються приблизно на 2 ° C.
Діти, народжені недоношеними, мають більш серйозні проблеми з терморегуляцією, тому в перші дні, а часом і тижні їх містять в спеціальних кюветах. Всі маніпуляції з ними, включаючи обробку пуповини, підмивання та годування, також проводять в кюветах.
Стабілізується контроль організму над температурою тільки до 8-річного віку.
Порушення терморегуляції у дитини грудного віку може статися з таких причин:
Пригнічують впливу на гіпоталамус (гіпоксія плода, родова гіпоксія, внутрішньочерепні травми під час пологової допомоги);
Вроджені патології ЦНС;
переохолодження;
Перегрів (надмірне укутування);
Лікарські препарати (бета-блокатори);
Зміна кліматичних умов (буває при подорожах батьків спільно з немовлятами).
У немовлят температура, виміряна в пахвовій западині, вважається нормальною в діапазоні від 36,4 ° C до 37,5 ° C. Більш низькі значення можуть свідчити про дистрофії, судинної недостатності. Більш високі значення говорять про протікають в організмі запальних процесах. 
Симптоми порушення терморегуляції при гіпотермії
Залежно від причини, що викликала збої в контролі над температурою тіла, спостерігаються різні ознаки, що вказують на порушення терморегуляції організму. Симптоми при переохолодженні або гіпотермії починають проявлятися при зниженні температури тіла нижче значення 35 ° C. Наступити такий стан може при тривалому знаходженні на морозі або в воді. Для середньостатистичної людини температура води в діапазоні 26-28 ° C вважається прийнятною, тобто, в ній можна перебувати досить довго. При зниженні цих показників час, яке можна перебувати у водному середовищі без шкоди для здоров'я, різко зменшується. Наприклад, при t \u003d 18 ° C воно не перевищує 30 хвилин.
Гіпотермія, в залежності від складності протікання, включає три стадії:
Легка (температура тіла від 35 ° C до 34 ° C);
Середня (t \u003d від 34 ° C до 30 ° C);
Важка (t \u003d від 30 ° C до 25 ° C).
Симптоми при легкій формі:
Гусина шкіра;
Тремтіння тіла;
Прискорене дихання;
Іноді спостерігається збільшення значень артеріального тиску.
Надалі порушення процесів терморегуляції прогресує.
У потерпілого з'являються такі симптоми:
Низький артеріальний тиск;
брадикардія;
Прискорене дихання;
Звуження зіниць;
Припинення тремтіння в тілі;
Зникнення чутливості болю;
Пригнічення рефлексів;
Втрата свідомості;
Кома. 
Лікування при гіпотермії
Якщо через переохолодження відбулося порушення терморегуляції організму, лікування повинно бути спрямоване на підвищення температури тіла. При легкій формі гіпотермії досить виконати такі дії:
Зайти в тепле приміщення;
Випити гарячий чай;
Розтерти ноги і надіти теплі шкарпетки;
Прийняти гарячу ванну.
Якщо немає можливості швидко потрапити в тепло, потрібно почати активні рухи - стрибки, розтирання кистей рук (тільки не снігом), хлопки, будь-які фізичні вправи.
Перша допомога при порушенні терморегуляції другий, а особливо третього ступеня повинна бути надана найближчими людьми, так як сам потерпілий вже не може про себе подбати. Алгоритм дій:
Перенести людини в тепло;
Швидко зняти з нього одяг;
Легкими рухами розтерти тіло;
Укутати в ковдру, а краще в тканину, що не пропускає повітря;
Якщо не порушений ковтальний рефлекс, напоїти теплою рідиною (чаєм, бульйоном, водою, але не спиртом!).
При можливості потрібно викликати швидку і доставити хворого в стаціонар, де буде проведено лікування з використанням спазмолітиків, анальгетиків, антигістамінних і протизапальних засобів, вітамінів. У деяких випадках проводяться іноді доводиться ампутувати обморожені кінцівки.
У дітей виникнення гіпотермії спостерігається особливо часто. При переохолодженні їх потрібно зігріти укутуванням, дати груди або теплого молока. Відмінним засобом, що стимулює терморегуляцію, є гарт, яку батьки повинні проводити малюкові з перших місяців життя. На початкових етапах вона складається в повітряних ваннах і прогулянках на свіжому повітрі. Надалі додаються обтирання ніжок мокрою тканиною, умивання прохолодною водою, купання з поступовим зниженням температури води, ходіння босоніж.
гіпертермія
Підйом температури тіла або гіпертермія майже завжди викликає порушення терморегуляції організму. Причини можуть бути наступні:
Багато захворювань (травми, інфекції, запалення, вегетосудинна дистонія);
Тривале перебування на сонці;
Одяг, що перешкоджає потовиділенню;
Підвищені фізичні навантаження;
Переїдання.
Якщо у пацієнта є ознаки будь-якого захворювання (кашель, розлади шлунково-кишкового тракту, скарги на болі в органах та інші), йому повинні виконати ряд діагностичних досліджень, щоб виявити причину підвищення температури:
Аналіз крові;
Аналіз сечі;
рентгенографію;
Поставивши діагноз, проводять терапію виявленого недуги, що паралельно відновлює температуру тіла до нормальних значень.
Якщо через перегрів відбулося порушення терморегуляції, лікування полягає в створенні потерпілому умов для відновлення роботи систем організму. При сонячному ударі спостерігаються такі симптоми:
Загальне нездужання;
Головний біль;
нудота;
Підвищення температури;
Підвищене потовиділення;
Іноді бувають судоми, втрата свідомості і носові кровотечі.
Постраждалого потрібно помістити в прохолодне місце (бажано укласти і підняти ноги) і:
По можливості роздягнути;
Обтерти тіло вологою тканиною;
Покласти на лоб холодний компрес;
Напоїти холодною підсоленою водою.
Тепловий удар буває трьох видів інтенсивності:
Легка (температура тіла підвищена незначно);
Середня (t \u003d від 39 ° C до 40 ° C);
Важка (t \u003d від 41 ° C до 42 ° C).
Легка форма проявляється головним болем, розбитістю, втомою, прискореним диханням, тахікардією. Як лікування можна прийняти прохолодний душ, випити мінеральної води. 
Порушення терморегуляції організму людини в середній формі проявляється такими симптомами:
адинамія;
Нудота до блювоти;
Головний біль;
тахікардія;
Іноді втрата свідомості.
Симптоми тяжкої форми:
судоми;
Пульс частий ниткоподібний;
Дихання часте, поверхневе;
Тон серця глухий;
Шкірні покриви гарячі і сухі;
Марення і галюцинації;
Зміна складу крові (зниження хлоридів, зростання сечовини і залишкового азоту).
При середній і важкій формах проводиться інтенсивна терапія, що включає ін'єкції «Дипразин» або «диазепамом», за свідченнями введення анальгетиків, нейролептиків, серцевих глікозидів. До прибуття швидкої допомоги потерпілого потрібно роздягнути, обтерти холодною водою, покласти лід в області паху, пахв, на лоб і потилицю.
Синдром порушення терморегуляції
Ця патологія спостерігається при дисфункції гіпоталамуса і може проявлятися як гіпо-, так і гіпертермією.
Вроджені патології;
пухлина;
Внутрішньочерепна інфекція;
Вплив радіації;
булемія;
анорексія;
недоїдання;
Надлишок заліза.
симптоми:
Хворі однаково погано витримують, і холод, і спеку;
Постійно холодні кінцівки;
Протягом доби температура залишається незмінною;
Субфебрильна температура не реагують на антибіотики, глюкокортикоїди;
Зниження температури до нормальних значень після сну, після прийому седативних препаратів;
Зв'язок коливань температури з психо-емоційним напруженням;
Інші ознаки дисфункції гіпоталамуса.
Лікування проводять в залежності від причин, що викликали проблеми з гіпоталамусом. В одних випадках достатньо призначити хворому правильну дієту, в інших потрібно гормональна терапія, а по-третє - хірургічне втручання.
Синдром ознобления також вказує на порушення терморегуляції. Ті, у кого є цей синдром, постійно мерзнуть, навіть влітку. Температура при цьому часто буває в нормі або злегка підвищена, субфебрилітет триває довго і монотонно. У таких людей можуть відбуватися раптові стрибки тиску, частішати пульс, спостерігаються розлади дихання і підвищена пітливість, порушені потягу і мотивації. Дослідження показують, що причиною синдрому озноблення є порушення у вегетативній нервовій системі.
Людина - теплокровний організм, а це значить, що він може підтримувати стабільну температуру тіла незалежно від зовнішніх факторів. При цьому все ж кожен з нас стикався з ситуацією, коли температура підвищується або, навпаки, знижується. MedAboutMe розповість, симптомом чого можуть бути такі зміни і коли дійсно слід звертатися до лікаря.
Що таке терморегуляція
За підтримку термогомеостаза, постійної температури тіла людини, відповідають, в першу чергу, вегетативна нервова система і гіпоталамус. Температура тіла залежить від інтенсивності біоенергетичних процесів. Тому, наприклад, у дітей вона в нормі може бути вище, ніж у людей похилого віку, оскільки з віком метаболізм сповільнюється.
Процес терморегуляції забезпечується в дві фази:
- Хімічна - за рахунок різних обмінних процесів в організмі температура підвищується.
- Фізична - за рахунок механізмів тепловіддачі температура знижується. Тепловиведеніе здійснюється з диханням, виділенням поту (випаровування води з поверхні шкіри) і ін. Шкіра відіграє тут первинну роль - вона є основним теплообмінних органом.
Для терморегуляції важлива і гемодинаміка - рух крові по судинах. Так, наприклад, у випадку загрози замерзання організм розподіляє обсяги циркулюючої крові таким чином, що більша її частина постачає внутрішні, життєво важливі, органи. А ось від кінцівок вона, навпаки, відливає - з цим пов'язана небезпека обмороження саме цих ділянок.
За керування складним процесом терморегуляції, а саме, за визначення, коли необхідно задіяти механізми охолодження або зігрівання, відповідає гіпоталамус - невелика область в проміжному мозку. Тут розташовані нейрони, що відповідають за регуляцію температури. Раніше вважалося, що саме в гіпоталамусі перебувати центр терморегуляції, однак сьогодні доведено, що концепція єдиного центру не може повністю пояснити всі механізми стабілізації температури тіла. Термочутливі зони виявлені в корі головного мозку, гіпокампі, миндалевидном тілі і навіть спинному мозку.
Ключовою причиною порушення терморегуляції у людини є зовнішні фактори. На відміну від інших теплокровних тварин, в ході еволюції ми стали менш пристосованими до перепадів температури. Тому в критичних ситуаціях термогомеостаз не може підтримуватися в повній мірі.
До тяжких наслідків можуть привести тривалі коливання в 1-2 градуси від норми. При цьому слід сказати, що застосовується у вітчизняній медицині значення 36,6 ° С не використовується зарубіжними медиками. Температура тіла може мати індивідуальні особливості, а нормою вважається діапазон 36,0-37,2 ° С.
- Синдром вегетативної дистонії. Сьогодні ВСД (вегето-судинна дистонія) вважається застарілим діагнозом, але деякі її ознаки можна віднести до порушень вегетативної нервової системи.
- Вазомоторний невроз.
- Психогенная лихоманка.
- Нейроендокринні розлади.
- Пошкодження гіпоталамуса.
- Органічні ураження центральної нервової системи (ЦНС) - пухлини, крововиливи в області гіпоталамуса, черепно-мозкова травма.
- Інтоксикації.
У пацієнтів, схильних до подібних проявів порушень терморегуляції, відзначається сильне підвищення температури при інфекціях і запальних процесах, неможливість швидко усунути лихоманку жарознижувальними препаратами, тривалий жар при ГРЗ. При цьому необхідно зауважити, що у дітей висока температура може бути реакцією на акліматизацію. Причому процес звикання до нових умов може затягуватися на місяці. Крім того, для немовлят у зв'язку з недосконалими механізмами тепловіддачі, а також з підвищеним метаболізмом, нормою можуть бути підвищення температури до 38 ° С (ректальне вимір).

Гіпотермією вважається стан, при якому температура тіла опускається до 35 ° С і нижче. При цьому у людини проявляється загальмованість, може знижуватися пульс і артеріальний тиск, спостерігатися загальна слабкість і «розбитість».
Загальне зниження температури тіла характерно для літніх людей - внаслідок уповільнення метаболізму вона може коливатися в межах 35,5-36,5 ° С. Це є фізіологічним процесом і не відноситься до порушень терморегуляції.
також знижена температура тіла (35,5 ° С) з ранку є нормою для маленьких дітей.
У разі падіння температури у людей до 60-70 років можна запідозрити такі хвороби або стану:
- Поразка гіпоталамуса.
- Порушення роботи нервової системи, зокрема, вегетативної нервової системи.
- Гіпотиреоз (нестача гормонів щитовидної залози).
- Хвороба Паркінсона.
- Виснаження.
- Алкогольна інтоксикація.
- Внутрішні кровотечі.
- Залозодефіцитна анемія.
Знижена температура протягом декількох тижнів може спостерігатися у людей в період відновлення після хвороб. Особливо це характерно для дітей і людей похилого віку.

Висока температура - один з основних ознак інфекцій, запальних процесів в організмі. Як же відрізнити симптом від системних порушень терморегуляції?
- Наявність інших симптомів.
- Психоемоційний стан людини.
- Реакція на нестероїдні протизапальні препарати.
- Загальний аналіз крові.
- Аналіз на антитіла до вірусів або бактеріальний посів.
