prevencia akút choroby dýchacích ciest a akútne respiračné vírusové infekcie a faktory ich prevencie.
Ľudstvo sa vyrovnalo s mnohými vážnymi a nebezpečnými chorobami. Strašné morové epidémie sú minulosťou, kiahne boli na svete úplne vyhubené. Infekcie dýchacích ciest sú však stále bežné. vírusové infekciev každodennom živote známe ako chrípka alebo chrípke podobné ochorenia a v medicíne registrovanej ako ARI (akútne respiračné ochorenie) alebo ARVI (akútna respiračná vírusová infekcia)
Počet akútnych respiračných infekcií sa zvyšuje. Dva milióny lei utratila rada župy Buzau za renováciu a dodávku nemocnice v komune Parskovo.
- Lekári idú opäť von!
- Príbuzní 59-ročnej ženy, ktorá zomrela na mozgovú príhodu, obvinili lekárov z nedbanlivosti.
- Mladá rodina tvrdí, že lekári v nemocnici s ňou zaobchádzali povrchne.
Aká je tu teda dohoda?
Po prvé,
Chrípka je rozšírené respiračné ochorenie spôsobené vírusom. Má charakteristické príznaky vo forme intoxikácie celého tela, zimnice a zápalu dýchacích ciest a respiračné vírusy, ako už z ich názvu vyplýva, postihujú hornú časť airways a pľúca, preto sa infekcia šíri vzdušnými kvapôčkami. Toto je najefektívnejší spôsob šírenia infekcie. Stačí, keď jeden pacient začne kýchať v interiéroch, pretože vírusy sa okamžite začnú šíriť po miestnosti a všetci v miestnosti ich aktívne vdýchnu. Preto je pravdepodobnosť infekcie veľkého počtu ľudí naraz vysoká. Pôvodca chrípky objavili v roku 1933 anglickí virológovia W. Smith, F. W. Andrews, P. Laidlaw
Druhú polovicu triedy tvoria deti, ktoré panenstvo ťažko ovplyvňuje a ktoré im robí hlavu po celej škole. Aké je vysvetlenie tohto javu? Prečo sú postihnuté iba niektoré z detí, zatiaľ čo ostatné netrápi ani viróza?
Príbeh vyššie sa vyskytuje, aj keď ste si tieto riadky prečítali uprostred osemročnej vysokej školy. Nie je to prvýkrát, čo sa tento jav stane, mali sme rovnakú situáciu so šarlátom, ktorý nás veľmi vystrašil. V takýchto situáciách lekári spravidla odporúčajú všetkým deťom v komunite ošetrenie, aby sa vírus úplne zničil, aby sa oblasť čo najskôr dekontaminovala. Existuje predstava, že niektoré deti, aj keď nie sú choré, môžu byť nositeľmi plodu.
V dôsledku chrípkového ochorenia sa telesná teplota prudko zvyšuje a zostáva na úrovni 38 - 40 ° C. V tomto prípade človek cíti zvyšujúcu sa bolesť svalov a hlavy, únavu. Pri chorobe je nosohltan suchý, z nosa nie je žiadny výtok. O niečo neskôr dôjde k suchému, hackerskému kašľu, ktorý vyžaruje do hrudnej kosti.
Po druhé,
Šírenie vírusových infekcií dýchacích ciest umožňuje intenzívny rozvoj komunikácií, leteckej dopravy, cestnej a železničnej dopravy. Pacient s chrípkou dokáže behom niekoľkých hodín prekonať vzdialenosť niekoľko desiatok tisíc kilometrov a následne šíriť infekciu na tak veľkú vzdialenosť. Nie je náhoda, že sa choroby dýchacích ciest začali šíriť dovnútraXX storočí a v XI distribúcia nadobudla rozsiahly charakter.
Prečo však niektorým deťom nebolo ublížené? Aký je rozdiel, ak sú také stabilné? Imunita je kľúč, to vie každý, ale ako to chápe? Môže niekto poskytnúť víťazný recept na posilnenie imunity a nie na to, aby sa zhoršovali a zhoršovali tak často?
Za tie roky sme našli veľmi málo odkazov, väčšina z nich je nedávnych. Stručne povedané, informácie poskytnuté lekárom sú nasledovné. Toto je spôsob ochrany tela pred rôznymi chorobami, z ktorých najnebezpečnejšie sú infekčné choroby. Tieto ochranné akcie vykonávajú orgány, tkanivá a bunky, ktoré spoločne tvoria imunitný systém.
Po tretie,
Šírenie respiračných vírusových infekcií je uľahčené relatívnou ľahkosťou ochorenia, v dôsledku ktorej nie sú chorí hospitalizovaní alebo izolovaní od ostatných. Mnohí z nich považujú za možné ísť verejnou dopravou.
Po štvrté,
Telo nemá dostatočne účinné mechanizmy na boj respiračné vírusy... Imunita sa vyvinie do týždňa (z toho vyplýva priemerné trvanie chorôb ARVI), ale je veľmi krátkodobá (do niekoľkých týždňov). A čo je najdôležitejšie, vírusy respiračných infekcií sa vyznačujú variabilitou (mutácia, prispôsobenie antigénnych vlastností), ktorá neumožňuje pripraviť vakcínu, ktorá by bola vhodná pre opakované epidémie vírusu rovnakého typu. Napríklad vírus A (H1N1) v jednej epidémii nie je totožný s vírusom A (H1N1) v nasledujúcej epidémii. Počas hromadných epidémií (chorôb) vírusy spĺňajú najrôznejšie podmienky a majú možnosť plne preukázať svoju schopnosť transformovať antigénne vlastnosti.
Tento systém sa formuje v prvých rokoch života, takže deti a malé deti sú náchylnejšie na opakujúce sa choroby, najmä na choroby dýchacích ciest. Faktory, ktoré spôsobujú zníženie imunity. Prečítajte si a: Ako povzbudzujeme deti, aby vedeli všetko.
Ďalším dôležitým rizikovým faktorom pre znížený imunitný systém je prostredie dieťaťa. Ak je mladý človek vystavený pasívnemu fajčeniu, znečistenému vzduchu, plesniam, vlhkosti, vedie to všetko k zvýšenému riziku chorôb dýchacích ciest. Všetky tieto faktory spôsobujú neustále podráždenie a zápal sliznice, čo vytvára priaznivé podmienky pre kontakt s infekčnými mikróbmi.
Čo pomáha predchádzať vírusovým infekciám dýchacích ciest?
Na prevenciu respiračných vírusových infekcií prispieva niekoľko faktorov.
Prvý faktor
Podpora zdravia je jasný a správny denný režim. Človek by nemal robiť iba to, čo je nevyhnutné, čo je priamo vyvolané jeho prirodzenými potrebami (jedlo, spánok), ale aj to, čo je prospešné pre zdravieoptimálna kombinácia fyzickej a duševnej práce, správna výživa, otužovanie a telesná výchova, správne striedanie práce a aktívneho odpočinku, dobrý zdravý spánok. Osobná hygiena je na prvom mieste v boji a prevencii respiračných vírusových infekcií. Osobná hygiena znamená udržiavať vaše telo čisté.Osobná hygiena je zameraná na udržanie a zlepšenie zdravia. Denná a pravidelná hygiena tela je vysoko kvalitné umývanie rúk po ulici, pred jedlom; umývanie; čistenie zubov 2 krát denne; spoločné sprchovanie, umývanie genitálií; kalenie. Pravidelná hygiena zahŕňa strihanie končekov vlasov (každé 4 - 8 týždňov), strihanie nechtov, šampónovanie vlasov a profylaktické návštevy lekára.
Dodržujte všetky pravidlá osobnej hygieny a váš život bude zdravý, dlhý a šťastný!
Odporúčania na zlepšenie imunity. Najdôležitejším odporúčaním lekára je význam výživy v boji proti infekčným chorobám. Systém ochrany detí je posilnený komponentmi, ktoré zohrávajú úlohu imunomodulačných látok. Je veľmi dôležité mať na pamäti, že upustenie od prirodzenej stravy predstavuje riziko pre dieťa.
Všetky tieto zložky pomáhajú posilňovať organizmus. Potrebu prebiotík potvrdzuje ich prítomnosť aj v materskom mlieku vo forme oligosacharidov. Pri prevencii rôznych infekcií hrá dôležitú úlohu hygiena domácnosti, osobná hygiena, výživa a strava.
Vďaka jasnej dennej rutine prežíva telo, či už je to dieťa alebo dospelý, menej stresu, rýchlejšie sa obnovujú vynaložené sily, telo sa menej opotrebováva.Telo si zvykne fungovať v určitej dennej rutine, čo má priaznivý vplyv na zdravie všeobecne. Je vyvinutý zdravý spánok - nemusíte sa nútiť zakaždým zaspávať a budiť sa, pretože telo je už na režim zvyknuté. Denná rutina pre mnohých ľudí zahŕňa aj stravu, ktorá je tiež veľmi zdravá. Denný režim vám umožňuje naplánovať si svoje záležitosti najpriaznivejším spôsobom. V prvej polovici dňa teda môžete študovať / pracovať, riešiť dôležité záležitosti a problémy a večer môžete relaxovať, venovať sa svojim záujmom, záľubám a zábave. Činnosť človeka, ktorý žije v rutine, sa stáva produktívnejším, stíha toho veľa.
Pozri tiež: Koloidné striebro je prírodné antibiotikum. Integrácia mlieka do stravy detí vedie k 10% zníženiu infekcií v materských školách a u detí so silnejším imunitným systémom a vyššou odolnosťou voči nachladnutiu a infekciám. Máte množstvo informácií a odborníkov, ktorí vám pomôžu pri rozhodovaní pre vaše dieťa. Chrípka je akútna vírusová respiračná infekcia spôsobená vírusom chrípky. Kvôli pomerne závažným komplikáciám chrípky, ktoré môžu viesť k smrti, si ju nesmieme zamieňať obyčajná nádcha.
Predpokladaná denná rutina pre produktívne činnosti študentov.
Nástup - 7.00
Ranné cvičenia a umývanie - 7.00 - 7.30.
Raňajky - 7.30. - 8.00
Triedy v škole - 8.30 - 14.30.
Obed - 14.30. - 15,00 hod.
Prechádzka na čerstvom vzduchu - 15.00. - 16.00 hod.
Príprava na školu (realizácia D / C) - 16.00. - 18.00.
Športové aktivity - 18.00. - 19.00.
Chrípka sa prenáša vzduchom, a to nielen. Presnejšie povedané, infikovaná osoba šíri okolo seba kýchanie, kašeľ alebo dokonca hovorenie o veľmi malých kvapkách slín alebo nosných sekrétov, ktoré sú infikované chrípkou. Ak dôjde k vdychovaniu vzduchu obsahujúceho tieto kontaminované častice inými ľuďmi, dôjde ku kontaminácii. Ďalším spôsobom prenosu chrípky je priamy kontakt s pacientom alebo jeho osobnými predmetmi, ktoré sú kontaminované jeho nosohltanovými sekrétmi.
Je dobré vedieť, že chrípka začína náhle. Prejavuje sa to príznakmi ako napr. Vysoká horúčka, slabosť a fyzické vyčerpanie svalov a bolesti kĺbov, celková dýchavičnosť. suchý kašeľ. výtok z nosa. bolesť hlavy... bolesť v krku pri nevoľnosti a zvracaní. Čo môžeme urobiť, aby sme boli chránení pred chrípkou?
Večera - 19.00. - 19.30.
Voľný čas - 19.30. - 20.30 hod
Príprava na spánok (osobná hygiena) - 20.30 - 21.00.
Spánok - 21,00. - 7.00
Druhý faktor.
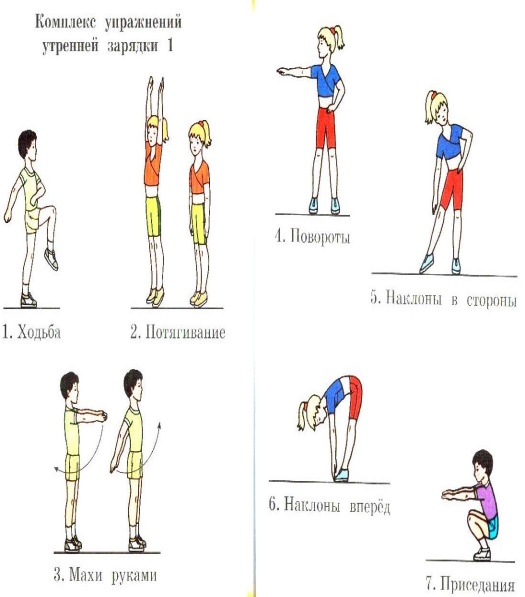
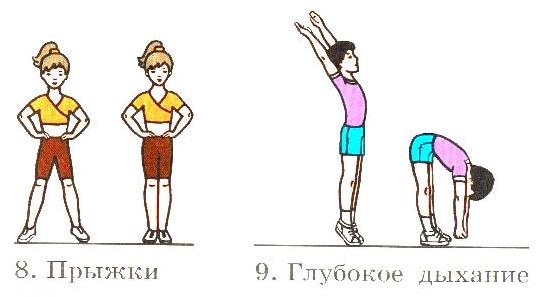
Vysoká fyzická aktivita, dostatočná fyzická aktivita. Systematická telesná výchova, každodenné vykonávanie ranných cvičení, ktoré posilňuje dýchanie, posilňuje svaly, vylaďuje nervový systém na pracovnú náladu, dodáva vzpruhu pre deň, ďalšie cvičenia v športových sekciách. Je veľmi dôležité vysvetliť študentom dôležitosť a výhody každodennej fyzickej aktivity, nemožno ju nahradiť žiadnymi špeciálnymi športovými cvičeniami. Školáci, ktorí po vyučovaní, počas ktorých tiež sedia, trávia svoj voľný čas radšej doma za počítačom, ako na ulici. Skutočne moderní školáci musia vynaložiť čoraz menej fyzickej námahy, podiel mechanického pôsobenia neustále klesá. Fyzická nečinnosť je navyše neustálym spoločníkom ľudí, takzvanými sedavými profesiami programátorov, manažérov atď.
Niekoľko preventívne opatrenia, počítajúc do toho. Vyhýbanie sa davu a davu. vyhýbajte sa cestovaniu, ktoré vám zakrýva ústa a nos. v papierových maskách. poznať príznaky chrípky. vyhýbajte sa kontaktu s ľuďmi s chrípkou. Umyte si ruky tak často ako vodu a mydlo, najmä po návšteve verejných miest, ako sú zdravotné strediská alebo lekárne, kde môžu byť ľudia infikovaní. posilnenie imunity. Čo by sme mali robiť, ak dostaneme chrípku?
Ak zistíme, že sa príznaky chrípky objavia náhle, mali by sme prijať nasledujúce opatrenia. Izolujte doma, aby ste nosili ochrannú masku, ktorá zakrýva ústa aj nos, a to aj doma. naliehavo odporučte lekárovi, aby vypil veľa tekutín, upokojil sa, dodržiaval symptomatické lieky odporúčané ošetrujúcim lekárom. vyhnúť sa automobilovému vzdelávaniu. postupujte podľa všetkých odporúčaní lekára. Asi 3-4 týždne, ak neexistujú žiadne ďalšie komplikácie.
Približné súbory cvičení na ranné cvičenie a telesnú výchovu v učebni.
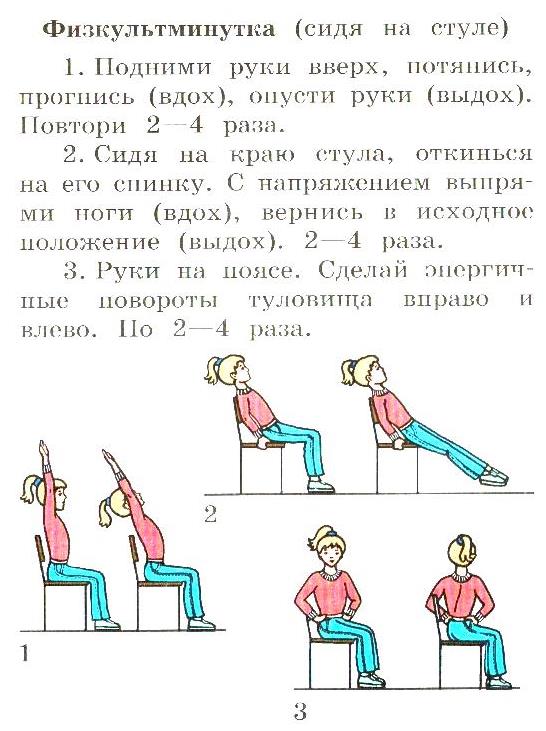

Aké sú komplikácie chrípky? Medzi komplikácie chrípky patria: bronchitída, zápal pľúc, zlyhanie dýchania, myokarditída, meningoencefalitída, smrť. Je rozdiel medzi prasacou a sezónnou chrípkou? Nie, nie je rozdiel v symptomatológii a evolúcii. Rozdiel je iba v štruktúre vírusu, pretože vírus prasacej chrípky má inú antigénnu štruktúru. Je známe, že vírus chrípky rýchlo mení svoju antigénnu štruktúru z jednej sezóny na druhú, čím vytvára nový vírusový kmeň.
Z tohto dôvodu je ťažké pripraviť účinnú vakcínu. Toto je teda iba ďalší kmeň vírusu chrípky, okrem príznakov a vývoja chrípky. V prípade úplne nového vírusu, voči ktorému v populácii neexistuje imunita, sa v prípade pandémie môže úmrtnosť zvýšiť. Závisí to tiež od virulencie patogénu, ale aj od odolnosti organizmu voči infekcii dotknutých osôb.
Pravidelné dychové cvičenia prispievajú k výchove k správnemu dýchaniu rečou s predĺženým postupným vdychovaním, prevencii chorôb dýchacích ciest. Dýchacie cvičenia sú veľmi užitočné v kombinácii s aromaterapiou alebo pri práci so soľnou lampou. Soľná lampa je vynikajúcou dekoráciou miestnosti a riešením problému doma so zvýšením imunity. Takéto zariadenia sú vyrobené z kamennej soli. Postačí rozsvietiť žiarovku alebo zapáliť sviečku a soľné ióny zaplnia miestnosť, v ktorej dýchate. Jeho jemné, pokojné svetlo je zamerané na posilnenie imunitného systému. Môže to fungovať stále, keď ste v miestnosti. Liečivá sila slaného vzduchu na zvýšenie imunity bola dokázaná pred mnohými storočiami.
Šíri sa prasacia chrípka konzumáciou bravčového mäsa? Prasacia chrípka sa nešíri pečeným bravčovým mäsom. Šíri sa vzduchom alebo priamym kontaktom s pacientom alebo predmetmi kontaminovanými ich vlastnými sekrétmi. Tento článok bol napísaný v spolupráci s Dr. Mogosanom Ioan-Mariusom.
Prevencia akútneho vtáčieho bolusu zahŕňa profylaktickú špecifickosť. Veľmi vyvážená strava, ktorá obsahuje viac zeleniny a ovocia a vyhýbajte sa čo najviac preplneným miestam, vyplachovaniu nosa, hygiene malých rúk atď. Špecifické je očkovanie dieťaťa proti chrípke a zavedenie imunitných liekov. Neodporúča sa príliš pracovať s liekmi na imunitu, pretože ich ozvena nie je vždy predvídateľná. Očkovanie malých detí sa odporúča, pretože v prípade choroby sú vystavené horším a agresívnejším formám.

Správne dýchanie stimuluje srdce, mozog a nervový systém. Schopnosť ovládať dýchanie vám umožňuje ovládať samého seba. Pomalý výdych pomáha relaxovať, upokojiť sa a vyrovnať sa s úzkosťou a podráždenosťou.
"Veľké more" - a. od. od. (3-4 krát)
Infikované deti sa odporúča očkovať chronické chorobypretože v prípade vírusových infekcií sa ťažko prenášajú. Vakcína sa aplikuje iba na zdravé dieťa, ktoré bolo pred očkovaním dobre vyšetrené pediatrom. Je lepšie mať všeobecná analýza krv a všeobecný rozbor moču.
Pokiaľ ide o starostlivosť o choré dieťa a chorých dospelých, je to veľmi podobné. Dieťa by malo byť izolované, mať posteľ, manželského partnera a piť veľa tekutín. Taktiež sa neodporúča aplikovať lieky na teplotu 3 ° C - 5 ° C, čo je horúčka, iba horúčka nízkeho stupňa.
nadýchnite sa, ruky do strán, zdvihnite sa na prsty na nohách.
výdych, návrat do a. P.
„Čajky chytajú ryby“ - a. p. - nohy od seba. (3-4 krát)
nadýchnite sa, nakloňte sa dopredu, ruky do strán.
výdych, návrat do a. P.
Dýchacie cvičenia v kombinácii s morským vzduchom sú obzvlášť užitočné na dýchanie morská soľ, ktorá je v pobrežnej zóne naplnená vzduchom. Preto lekári odporúčajú kedykoľvek navštíviť morské letoviská a dýchať tam s rezervou na celú zimu.
Dva lieky na liečbu horúčky: paracetamol a ibuprofén. Ale nepoužívajú sa v kombinácii. Paracetamol sa výhodne podáva ako čapík. Ibuprofén sa podáva po niektorých údajoch po 6 mesiacoch alebo dokonca v prvom mesiaci. Medzi ich použitím je interval, ktorý sa opakuje 6 hodín. Všeobecne sa neodporúča používať veľa liekov bez pokynov lekára.
Ak sa vášmu dieťaťu darí, nezačnite okamžite znižovať horúčku antipyretikami. Účinnou látkou je extrakt z 200 K energie divých a kačacích sŕdc, pomocnými látkami sú sacharóza a monohydrát laktózy. Jedna dávka obsahuje 0,01 ml extraktu.
Existuje veľké množstvo dychových cvičení, ktoré je možné vykonávať na pobreží
"Kvetina"
(podľa metódy B. Tolkacheva)
Sedíte v turečtine, zatvárate oči, pokojne sa nadýchnite nosom, zadržte dych. Pri dlhom výdychu povedzte „a - a - ah“
„Balón sa dvíha“
Výskum potvrdzuje preventívny účinok tohto produktu na príznaky akútnych infekcií horných dýchacích ciest a terapeutické účinky chrípkových ochorení. Vírusové infekcie dýchacích ciest sú každoročným problémom. Najväčší podiel tvoria akútne vírusové infekcie dýchacích ciest infekčné choroby... Poškodzujú nielen ľudské zdravie, ale aj hospodárske a sociálne škody. Akútne vírusové infekcie dýchacích ciest sú kvapôčky prenášané vzduchom a niektoré, napríklad chrípka, často spôsobujú vážne komplikácie.
Sadnite si v tureckom štýle, s jednou rukou medzi kľúčnymi kosťami.
1. Pokojné vdychovanie s pomalým zdvíhaním ramien.
2. Pokojne vydýchnite, ramená klesnú
Opakujte 3x.
„Balón“
(podľa metódy B. Tolkacheva)
Ležiace na chrbte, nohy sú voľne predĺžené, oči zatvorené, dlane sú na bruchu.
1. Pomalá inhalácia - stúpa iba žalúdok.
V Litve je ročne zaregistrovaných 100 tisíc prípadov chrípky, asi 400 tisíc. - iné akútne respiračné infekcie. Zdrojom nákazy je chorý človek resp infikovaný vírusom osoba. Infekcia sa šíri vzduchom a kontaminovanými predmetmi pre domácnosť a rukami. Vírus sa šíri po celý rok, ale častejšie v zime. Nadmerné ochorenie vytvára imunitu iba pre určitú séro-rezervu.
Ovplyvňuje dýchacie cesty zvierat i ľudí. Je spojená s príznakmi všeobecnej hypertenzie, zápalu pľúc a ťažkého dýchania. Vírusy typu A sú pre človeka naj patogénnejšie, spôsobujú najťažšie choroby, vytvárajú epidémie a pandémie. Detské vírusy nespôsobujú epidémie, v niektorých prípadoch áno. Povrch častíc vírusu chrípky obsahuje 2 antigény - hemaglutinín a neuraminidázu. Chrípkové vírusy sa kvôli svojej variabilite menia veľmi rýchlo. Formy variácie vírusu chrípky typu „Ski-Riam-2“.
2. Pomalý výdych - žalúdok ide dole.
Opakujte 3-4 krát.

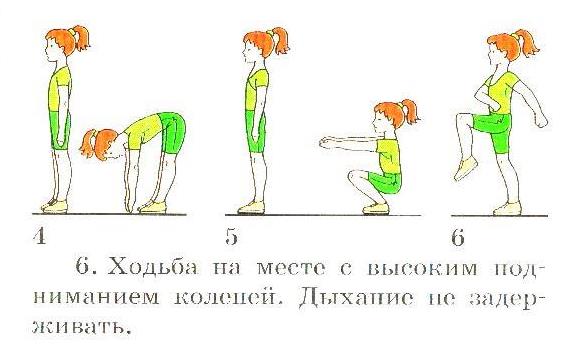
Existuje tiež niekoľko cvičení na zlepšenie dýchania a krvného obehu.
1. Chôdza na mieste.
2. Ruky na páse. Skočte na stranu pravej, potom ľavej nohy.
3. Beh na mieste.
Tretí faktor.
Otužovanie - upevňovanie zdravia a neustála komunikácia s prírodou, využívanie jej priaznivých faktorov - čerstvý vzduch, voda, slnko. Každý deň si musíte vyhradiť čas na prechádzku. Čistý a čerstvý vzduch obsahuje dostatok kyslíka pre telo, podporuje vitalitu, aktívnu náladu a vysokú účinnosť. Mnoho ľudí, vrátane študentov, bohužiaľ nevyvinuli potrebu dýchať čerstvý vzduch. Denné poliatie vodou alebo odieranie vedie k „zvyknutiu“ tela na účinky chladu a iných nepriaznivých faktorov. Najbežnejším typom kalenia je kúpanie. Kúpanie v mori je obzvlášť užitočné kvôli komplexnému pôsobeniu teploty na telo, špeciálneho zloženia vody a slnečného žiarenia. Čerstvý vzduch, vietor, vôňa. Kúpanie v mori alebo v rieke je neoddeliteľne kompatibilné s opaľovaním
Existuje niekoľko spôsobov vytvrdzovania vodou: trenie, nalievanie, kontrastná sprcha. Otužovanie musíte začať otierať vodou studená voda... Na tento postup musíte mať suchý uterák, špongiu alebo špeciálnu rukavicu a misku s vodou. Po navlhčení vodou a miernom stlačení špongie by ste mali otrieť telo v nasledujúcom poradí: každá ruka - od prstov po plecia; krk, hrudník a brucho - zhora nadol; chrbát - zo strán do stredu; každá noha od prstov po stehná. Po ranných cvičeniach by sa mali robiť výťahy každý deň. Je dôležité, aby prvý deň dňa mala voda v umývadle izbovú teplotu, ďalšie každé 2 - 3 týždne by sa mala voda postupne znižovať, až kým nebude rovnaká ako pri studenej vode tečúcej z kohútika. Po ukončení procedúry sa bude trieť suchým uterákom do mierneho začervenania a pocitu tepla. Vytesnenie je ďalšia fáza vytvrdzovania po stieraní, ktorú je tiež potrebné vykonať ráno po ranných cvičeniach. Aby ste to dosiahli, musíte sa vyzliecť a keď stojíte vo vani, nalejte na seba vodu z umývadla. Teplota vody by mala byť približne + 24 ... + 22 stupňov. Po týždni môžete teplotu znížiť o 1 - 2 stupne a do mesiaca ju dostať na + 18 ... + 16 stupňov. Po promócii vodné procedúry je tiež potrebné ho do sucha pretrieť suchým uterákom, až kým nebude mierne začervenané a nebude na ňom pôsobiť teplo.
1 mesiac1 - i
24 - 22
24 - 22
2 - 30
2 - i
22 - 20
24 - 22
40 - 60
3 - i
20 - 18
24 - 22
60 - 90
4. - i
18 - 16
24 - 22
90 - 120
Aj krátkodobé opaľovanie je vynikajúcim prostriedkom zlepšujúcim zdravie; majú veľmi komplexný a priaznivý účinok na telo: rozširujú sa cievy, prehlbuje sa dýchanie. Je vedecky dokázané, že zatvrdnuté deti ochorejú trikrát menej často. Zároveň by malo dôjsť k otužovaniu tela každý deň, bez toho, aby ste vynechali jediný deň, pretože telo veľmi rýchlo stráca „nahromadený“ otužovací efekt, takže ak došlo k dostatočne dlhej prestávke, budete musieť začať odznova.Pravidelne a postupne sú to dve najdôležitejšie pravidlá otužovania. Chcel by som poznamenať, že u človeka, ktorý je slabý, často chorý alebo ktorý utrpel ťažké ochorenie, je obzvlášť potrebné s otužovaním začať čo najskôr, ale zároveň veľmi opatrne. Každá príležitosť na otužovanie by sa mala využiť na prevenciu akútnych respiračných ochorení. Malo by byť temperované celé prostredie vrátane teploty vzduchu v miestnosti (22 - 18 stupňov C). Keď si telo zvykne, dá sa znížiť na 17 - 16 stupňov C. Lekári zistili, že k tvrdnutiu vzduchu dochádza lepšie, ak je v miestnosti sotva znateľný pohyb vzduchu. Tí, ktorí sú neustále temperovaní, sa neboja prechladnutia.
Štvrtý faktor.
Správne vybrané oblečenie, oblečenie pre sezónu.
Nemá zmysel zotrieť studenou vodou, ale zároveň spať v nevetranej miestnosti zabalenej v perine. Rovnako je to s oblečením,
Mnoho chlapcov a dievčat sa chváli aj za veľmi chladného počasia bez kabátu a pokrývky hlavy. Zdá sa to ako veľmi dobrý tréning, ale prečo sú potom mnohí z týchto odvážlivcov náchylnejší na infekcie dýchacích ciest a trpia chronickou nádchou? Odpoveď je veľmi jednoduchá. Počas vyučovania „stúpajú“ v teplom oblečení (telo sa prehrieva) a hneď ako vyjdú na ulicu, dôjde k prudkému podchladeniu, ktoré vedie k nevyhnutnej infekcii dýchacích ciest. Počas hodín je mimoriadne nehygienické sedieť v legínach, vlnenej bunde a taktiež treba namietať proti móde chôdze bez čiapky (nasadenie kapucne cez hlavu). Podnebie našej krajiny a západných krajín je veľmi markantné, teplotné výkyvy sú také markantné, že kopírovanie zimného oblečenia je prinajmenšom nevhodné. Dôsledky takéhoto panache môžu byť nesmierne strašné.
Piaty faktor.
Cvičenie chladných miest tela.
Musíte trénovať svoje studené miesta. Skúste sa napríklad zaobísť bez šálu, alebo aspoň teplého. Do prvého mrazu nepotrebuje rukavice. Hrdlo by malo byť tiež ošetrené tréningom so studenými bodmi, každý deň ráno a večer musíte kloktať studenou vodou. Ak začínate v lete a pokračujete na jeseň, potom v zime môžete dosiahnuť maximálny efektekže. Pravdepodobne si mnohí všimli, že ak sú nohy „vychladené“, má nádchu alebo boľavé hrdlo, treba ich tiež zmierniť.
Ak chcete trénovať chladné miesta nôh, musíte začať chodením po dome každý večer bez topánok a ponožiek, po dobu 1 - 2 minút. Postupné predlžovanie času chôdze naboso až na 20 minút, po ktorom si nohy umyte studenou vodou postupne znižujúcou teplotu vody, v lete je vhodné nevynechať príležitosť chodiť naboso, treba začať s trávou vyhriatou na slnku, až potom ísť na vlhkú zem. Dokonca aj básnik A. Yashin napísal: „Túlať sa po vlhkej zemi - bosý je veľké šťastie!“ Nie nadarmo boli aj za starých čias v ruských dedinách deti nútené behať v daždi, aby lepšie rástli. Pri vzduchových kúpeľoch je potrebné snažiť sa, aby čo najviac tela „prichádzalo do styku“ so vzduchom. Nechajte to fúkať vám ruky, nohy, chrbát. V teplom letnom dni je vhodné vystaviť svoje telo jemnému vánku. V lete je povolená maximálna ľahkosť oblečenia, samozrejme v súlade s pravidlami slušnosti a prijatými normami správania.
Všetky tieto faktory sú článkami rovnakého reťazca na prevenciu akútnych respiračných chorôb. A ktoré z nasledujúcich faktorov prevencie prechladnutie zvoliť, či sa dospelý alebo študent školy môže rozhodnúť sám.Všetci chceme byť zdraví a šťastní. Dosiahnutie tohto cieľa si však vyžaduje naše úsilie. Nezabudnite na svoje zdravie, zdravie si nemôžete kúpiť. Musíte si ho vytvoriť sami: každý deň a v každom veku. Jeden musí pevne vedieť, že zdravie je jednou z najdôležitejších životných hodnôt človeka, jeho blahobytu a dlhovekosti. Pri vysvetľovaní hodnoty zdravia pre študentov by sa malo venovať pozornosť skutočnosti, že základy zdravia sú kladené od detstva, že akákoľvek choroba, ktorá sa v detstve utrpela, ovplyvňuje zdravie dospelého človeka.
Príručka pre lekárov bola vypracovaná na základe vedeckého a praktického programu Únie pediatrov v Rusku a Medzinárodného fondu na ochranu zdravia matiek a detí „Akútne respiračné choroby u detí: liečba a prevencia“, ktorý bol vypracovaný za účasti Pierra Fabreho, GlaxoSmithKline, Serviera [šou] .
VEDECKÝ A PRAKTICKÝ PROGRAM
„AKÚTNE DÝCHACIE CHOROBY DETÍ: LIEČBA A PREVENCIA“
VEDÚCI PROGRAMU
A. A. Baranov | akademik Ruskej akadémie lekárskych vied, profesor, predseda výkonného výboru Zväzu pediatrov Ruska, riaditeľ Vedeckého centra pre zdravie detí Ruskej akadémie lekárskych vied |
KOORDINÁTORI |
|
A.V. Gorelov | profesor, Moskovská lekárska akadémia. I. M. Sečenova, Ústredný výskumný ústav epidemiológie, Ministerstvo zdravotníctva Ruskej federácie, Moskva |
Kaganov B.S. | |
Korovina N.A. | profesor, Ruská lekárska akadémia postgraduálneho vzdelávania, Ministerstvo zdravotníctva Ruskej federácie, Moskva |
Tatočenko V.K. | profesor, Vedecké stredisko pre zdravie detí, Ruská akadémia lekárskych vied, Moskva |
Uchaikin V.F. | akademik Ruskej akadémie lekárskych vied, |
ODBORNÁ RADA |
|
Balabolkin I.I. | zodpovedajúci člen Ruskej akadémie lekárskych vied, profesor, Vedecké stredisko pre zdravie detí, Ruská akadémia lekárskych vied, Moskva |
Baleva L.S. | profesor, Federálne centrum radiačná ochrana vo Výskumnom ústave pediatrie a detskej chirurgie Ministerstva zdravotníctva Ruskej federácie v Moskve |
Balyasinskaya G.L. | profesor, Ruská štátna lekárska univerzita v Moskve |
Blistinová Z.A. | popredný špecialista Moskovského výboru pre zdravie |
Gavalov S.M. | profesor, Novosibirská lekárska akadémia |
Gorbunov S.G. | phD, Ústredný výskumný ústav epidemiológie, Ministerstvo zdravotníctva Ruskej federácie, Moskva |
A. L. Zaplatnikov | kandidát na lekárske vedy, docent, Ruská lekárska akadémia postgraduálneho vzdelávania, Moskva |
Zeigarnik M.V. | |
Ilyin A.G. | ph.D., Ministerstvo zdravotníctva Ruskej federácie, Moskva |
A.A. Korsunsky | profesor, ministerstvo zdravotníctva Ruskej federácie, Moskva |
V.A. Proshin | vedúci oddelenia, Moskovský zdravotnícky výbor |
Kharlamova F.S. | profesor, docent, Ruská štátna lekárska univerzita v Moskve |
Samsygina G.A. | profesor, Ruská štátna lekárska univerzita v Moskve |
Erdes S.I. | kandidát na lekárske vedy, docent, Moskovská lekárska akadémia. I.M.Sechenov |
Shilyaev R.R. | profesor, Štátna lekárska akadémia v Ivanove |
VEDECKÉ ÚPRAVY |
|
Zeigarnik M.V. | ph.D., Vedecké stredisko pre zdravie detí, Ruská akadémia lekárskych vied, Moskva |
Kazyukova T.V. | ph.D., Ruská štátna lekárska univerzita v Moskve |
VÝKONNÝ TAJOMNÍK |
|
Safronova A.N. | kandidát na lekárske vedy, Moskovská lekárska akadémia. I. M. Sečenov, Moskva |
Kapitola 9. Prevencia akútnych respiračných chorôb
Kľúčové body:
- Vzhľadom na spôsoby šírenia chrípky a AR-VI zohráva v prevencii ARI vedúcu úlohu izolácia dieťaťa od chorého a potenciálny zdroj infekcie.
- Existuje celý rad účinných vakcín proti určitým typom patogénov, ktoré spôsobujú akútne respiračné infekcie: chrípka, infekcia Hemophilus imfluenzae typu b, pneumokoková infekcia.
- Bakteriálne vakcíny proti niekoľkým respiračným patogénom založené na ribozomálnych frakciách patogénnych baktérií alebo ich lyzátoch sú široko používané.
- Jednou z hlavných metód zvyšovania odolnosti dieťaťa voči infekčným agensom je otužovanie.
- Profylaxia interferónom je indikovaná u detí s ťažkým premorbidným pozadím, ktoré ešte len začínajú navštevovať zariadenia starostlivosti o deti, ako aj u všetkých detí počas chrípkovej epidémie.
9.1. Prevencia expozície
Profylaxia expozíciou má zabrániť dieťaťu v kontakte so zdrojom infekcie. Vzhľadom na spôsoby šírenia chrípky a ARVI zohráva v prevencii ARI vedúcu úlohu izolácia dieťaťa od pacienta a potenciálny zdroj infekcie. V tejto súvislosti je možné prijať tieto hlavné opatrenia:
- obmedzenie kontaktov s deťmi počas sezón so zvyšujúcou sa chorobnosťou dýchacích ciest;
- zníženie využívania mestskej dopravy na cestovanie s deťmi;
- predĺženie času, ktorý je dieťa vo vzduchu;
- nosenie masiek členmi rodiny so známkami akútnych respiračných infekcií;
- dôkladné umývanie rúk po kontakte s pacientom s akútnymi respiračnými infekciami alebo s predmetmi starostlivosti o neho;
- obmedzenie navštevovania detských ústavov deťmi s čerstvými katarálnymi príznakmi. V ohniskách akútnych respiračných infekcií sa prijímajú nasledujúce preventívne opatrenia:
- karanténa sa zavádza na obdobie 7 dní od okamihu posledného prípadu choroby, posilňuje sa sanitárny a epidemiologický režim;
- vykonáva sa mokré čistenie priestorov;
- pacienti s akútnymi respiračnými infekciami sú izolovaní alebo hospitalizovaní;
- kontaktné osoby sa denne vyšetrujú a vykonáva sa teplomer;
- v ohniskách sa tiež vykonáva profylaxia interferónom a ďalšie spôsoby prevencie akútnych respiračných infekcií.
9.2. Dispozičná prevencia
Hlavné metódy zvyšovania odolnosti dieťaťa voči infekčným agensom sú očkovanie (pozri tiež nižšie) a otužovanie. Keď sa pokožka ochladí, krvné cievy kože aj nosovej sliznice sa reflexne zúžia, čím sa zníži teplota vzduchu v nosovej dutine o 2 ° C. Narušia sa tým funkcie ochranných buniek, zníži sa prísun protilátok, čo sa zvýši riziko infekcie. Vytvrdzovaním sa trénuje reakcia krvných ciev, v prípade stvrdnutia počas chladenia klesá teplota vzduchu v nosovej dutine iba o 0,3-0,5 ° C.
Vytvrdzovanie nevyžaduje veľmi nízke teploty, dôležitý je kontrast teploty a pravidelnosť postupov. Účinky na chodidlá, na pokožku krku a dolnej časti chrbta sú dobre temperované, avšak na dosiahnutie jednotného účinku je lepšie pôsobiť na pokožku celého tela. Maximálna doba pôsobenia chladu na dieťa by nemala presiahnuť 10 - 20 minút, jej opakovanie a postupnosť sú oveľa dôležitejšie.
Vytvrdzovanie, ak je dieťa držané v skleníkoch, neprinesie efekt, je dôležité vytvoriť stimulujúce teplotné prostredie: oblečenie vhodné pre počasie, normálna teplota v byte (18 - 20 ° cez deň a o 2 - 4 ° C v noci nižšia). Už od 1. roku by malo byť dieťa naučené chodiť (až 4 hodiny denne), pričom by sa malo vyhnúť nadmerne teplému oblečeniu.
S otužovaním je potrebné začať od prvých týždňov života - sú to vzduchové kúpele počas zavinovania, gymnastiky, pred kúpaním. Za týmto účelom je dieťa ponechané vyzlečené na vzduchu niekoľko minút pri teplote 22 ° C, po čom nasleduje postupné znižovanie na 20 ° C vo veku 2 - 3 mesiacov a 18 ° C o 4 - 6 mesiacov. Na otužovanie by ste mali tiež použiť kúpanie: na konci vane je vhodné dieťa vyliať vodou s teplotou o 2-4 ° C nižšou ako je voda vo vani, t.j. začať s teplotou 32 - 34 ° C, znižovať ju každé 3 dni o 2 - 3 ° C. Pri takom tempe poklesu teploty vody za mesiac môžete dosiahnuť 18 ° C, pre kojenca by to nemalo byť nižšie. Po poliatí dieťaťa ho potrite uterákom.
Kúpanie dojčiat v bazéne tvrdne ani nie tak samo (teplota vody v ňom zvyčajne neklesá pod 26 ° C), ale v kombinácii so vzduchovými kúpeľmi pred a po bazéne.
V druhom roku môžete pridať každodenné umývanie nôh studenou vodou, aby ste sa po kúpeli osprchovali (2-3 krát týždenne). Liečba sa začína teplotou vody 27 - 28 ° C, ktorá sa každé 1 - 2 dni znižuje o 2 - 3 ° C na konečnú teplotu 15 ° C (mierne chladnejšia ako izbová teplota).
Kontrastná sprcha má dobrý vytvrdzovací účinok: výmena teplej vody (do 40 ° C na 30-40 sekúnd) so studenou (14-15 ° C) - predĺženie jej účinku z 15-20 sekúnd na 30 sekúnd. Zmierniť nepríjemné studené účinky (t. J. Aplikovať tiež studená voda alebo nechať dieťa pod studenou sprchou dlhšie ako 30 - 40 sekúnd) je neprijateľné - nie kvôli možnému „prechladnutiu“, ale kvôli nebezpečenstvu negatívneho postoja dieťaťa k otužovaniu. Akýkoľvek postup otužovania by mal vyvolávať pozitívne emócie, ak sa dieťa „chveje“, bojí sa, nemalo by byť nútené. Pre predškolákov nie je ťažké organizovať kúpele s kontrastným vzduchom doma. Za týmto účelom v spálni dieťaťa pred prebudením otvorte priečku, znížte teplotu na 14-15 ° C a potom, keď dieťa prebudíte, hrajú sa s ním pomlčkami z teplej miestnosti do studenej.
Návšteva kúpeľa poskytuje deťom ešte viac príležitostí na vystavenie kontrastu nízky vek teplota v saune by mala byť okolo 90 ° C, doba pobytu sa postupne skracuje na 10 minút v sede na 1. kroku. V ruskom kúpeli viac nízke teploty (od 60 ° C s expozíciou 2 - 3 minúty, zvýšenie na 80 ° C počas 6 - 8 minút). Počas jedného sedenia deti navštívia parnú miestnosť 2 - 3 krát, medzi ktorými sa osprchujú alebo vzduchom kúpia pri izbovej teplote alebo plávajú (pomaly) v bazéne s teplotou vody asi 25 ° C.
Zimné plávanie, chôdza naboso v snehu sú nebezpečné typy otužovania. Ak ich rodičia vykonávajú, malo by sa to robiť veľmi postupne a trvanie procedúry by nemalo byť dlhšie ako 40-60 sekúnd, pretože s veľkým povrchom tela v porovnaní s hmotou sa dieťa ochladzuje oveľa rýchlejšie ako dospelý. To isté sa dá povedať o poliatí studenou vodou. Pre predškoláka s postupným znižovaním je celkom možné zvýšiť teplotu vody na 8 - 10 ° C, aj keď to nie je potrebné, kaliaci efekt bude dobrý, ak prestanete na 12 - 14 ° C. Dieťa s horúčkou by malo byť ako terapeutické opatrenie prísne zakázané za studena. : Náhle ochladenie vedúce k silnej vazokonstrikcii môže byť životu nebezpečné.
Vytvrdzovanie po miernej ARI je možné obnoviť (alebo začať) po 7-10 dňoch, v prípade ochorenia s teplotnou reakciou trvajúcou viac ako 4 dni - po 2 týždňoch a po 10-dňovej horúčke - po 3-4 týždňoch.
Znižuje tvrdenie výskyt SARS? Nemôže úplne chrániť pred chorobou, keď príde do styku s vírusom, ktorý je pre dieťa nový. Ochrana pred infekciou u otužilého dieťaťa je však oveľa účinnejšia ako u netvrdeného dieťaťa, takže počet respiračných ochorení, najmä tých závažnejších, bude oveľa menší.
9.3. Profylaxia interferónom
Interferóny sa široko používajú nielen na liečbu, ale aj na prevenciu chrípky a akútnych respiračných infekcií inej etiológie. Profylaxia interferónom je zvlášť vhodná pre deti s ťažkým premorbidným ochorením, ktoré práve začínajú navštevovať zariadenia starostlivosti o deti, ako aj pre všetky deti počas prepuknutia chrípky.
Interferónové prípravky používané na prevenciu ARVI:
- Na profylaktické účely je ľudský leukocytový vosa-interferón predpísaný 5 kvapiek 2 krát denne v každom nosovom priechode, až kým neprestane hrozba infekcie;
- Grippferon sa podáva deťom od 1 roka, 5 kvapiek 2-krát denne počas 7-10 dní;
- Viferon vo sviečkach v dávke 15-500 tisíc jednotiek. 1 - 2-krát denne počas 7 dní, potom 1-krát denne 2-krát týždenne počas 4 týždňov.
9.4. Špecifická prevencia akútnych respiračných chorôb
Očkovanie proti čiernemu kašľu a osýpkam je už dlho základom boja proti týmto infekciám, čoraz viac sa zavádza očkovanie proti chrípke, ale veľké množstvo ďalších patogénov akútnych respiračných infekcií a ich sérotypov bráni vytvoreniu účinných univerzálnych vakcín.
Chrípka
Zoznam očkovaní Ministerstva zdravotníctva Ruskej federácie uskutočňovaných podľa epidemiologických indikácií obsahuje osoby s vysoké riziko vývoj chrípky alebo jej komplikovaný priebeh a smrť:
- osoby staršie ako 60 rokov;
- pacienti trpiaci chronickými somatickými chorobami, často trpiaci akútnymi respiračnými infekciami, deti predškolského veku, školáci;
- zdravotnícki pracovníci;
- pracovníci v sektore služieb, dopravy, vzdelávacích inštitúcií;
- vojenské kontingenty.
Očkovanie sa tiež odporúča verejnosti ako metóda osobnej ochrany pred chorobami; pri 50–80% pokrytí skupín môže výrazne znížiť výskyt chrípky. Choroba u očkovaných osôb je miernejšia s nízkym rizikom komplikácií.
Špecifická profylaxia sa vykonáva vakcínami, ktoré sa pripravujú zo skutočných kmeňov vírusov A / H 1 N 1 A / H 3 N 2 a B, ktoré každoročne odporúča WHO. Na použitie v detstva podjednotky a rozdelené vakcíny sa odporúčajú.
V Rusku majú licenciu nasledujúce lieky:
- Grippol (Rusko) je podjednotková vakcína s imunostimulantom polyoxidonium. Používa sa u detí od 3 rokov, dospievajúcich a dospelých. Injekciu podajte raz subkutánne v objeme 0,5 ml (bez ohľadu na vek) do hornej tretiny vonkajšieho povrchu ramena;
- Agrippal S1 (Kyron Bering, Nemecko) je podjednotková vakcína, ktorá sa podáva intramuskulárne deťom starším ako 3 roky a dospelým v 1 dávke (0,5 ml) vo veku od 6 mesiacov do 3 rokov - 1/2 dávke (0,25 ml) ... Deťom, ktoré neboli predtým očkované, sa odporúča očkovať dvakrát v intervale 4 týždňov; v nasledujúcich sezónach - 1 dávka (0,25 ml pre deti do 3 rokov a 0,5 ml pre deti staršie ako 3 roky);
- Begrivak (Kyron Bering, Nemecko) - split vakcína, ktorá sa používa rovnakým spôsobom ako vakcína Agrippal;
- Vaxigrip (Aventis Pasteur, Francúzsko) - rozdelená vakcína, ktorá sa podáva subkutánne alebo intramuskulárne od veku 6 mesiacov; deti do 9 rokov, ak neboli predtým očkované a nemali chrípku, sú očkované dvakrát v intervale 1 mesiaca dávkou 0,25 ml vo veku 3 rokov a dávkou 0,5 ml vo veku 3 až 9 rokov; vo veku nad 9 rokov sa očkovanie vykonáva raz v dávke 0,5 ml;
- Influvac (Solvay Pharma, Holandsko) je podjednotková vakcína, ktorá sa podáva dospelým a dospievajúcim starším ako 14 rokov jedenkrát (1 dávka 0,5 ml), deťom od 6 mesiacov do 3 rokov - 0,25 ml, vo veku 3 - 14 rokov - 0,5 ml; ak deti predtým neboli očkované a nemali chrípku, podajú sa im 2 dávky vakcíny v intervale 4 týždňov;
- Fluarix (GlaxoSmithKline, Nemecko) je rozdelená vakcína používaná u detí starších ako 6 mesiacov a u dospelých, vrátane osôb s chronickou patológiou. Podáva sa subkutánne alebo intramuskulárne. Deťom starším ako 3 roky sa podáva injekcia 0,5 ml raz, deťom do 3 rokov - 0,25 ml dvakrát s odstupom 4 - 6 týždňov.
Imunita sa vyvíja 14 dní po očkovaní (pre vakcínu Fluarix - po 10 - 12 dňoch), je krátkodobá (6 - 12 mesiacov) a typovo špecifická, čo si vyžaduje ročné očkovanie. Profylaktická účinnosť - 70-90%, stupeň ochrany u detí a starších ľudí je o niečo nižší ako u dospelých. Pri infikovaní iným typom vírusu chrípky je ochorenie miernejšie. Bol zaznamenaný pokles výskytu akútnych respiračných vírusových infekcií u detí očkovaných proti chrípke.
Očkovacie reakcie a komplikácie pri použití podjednotkových a rozdelených vakcín zvyčajne chýbajú. Mierne reakcie sú krátkodobé (48-72 hodín), vyskytujú sa u nie viac ako 3% očkovaných osôb a prejavujú sa miernou bolesťou v mieste vpichu.
Kontraindikáciou všetkých vakcín je alergia na bielkoviny z kuracích vajec, na aminoglykozidy (pre vakcíny, ktoré ich obsahujú), alergické reakcie na podanie akejkoľvek vakcíny proti chrípke, akútne choroby a exacerbácie chronických (očkovanie 2-4 týždne po zotavení / remisii), progresívnych ochorení nervového systému. Tieto vakcíny sú kompatibilné s inými vakcínami (v rôznych striekačkách).
Rozdelené a podjednotkové vakcíny sa môžu použiť na očkovanie osôb s poruchami imunity, tehotných a dojčiacich žien a môžu sa podávať v spojení s imunosupresívnou liečbou.
Infekcia Hemophilus influenzae
Podľa odporúčania WHO je vakcína proti infekcii Hib zahrnutá do plánu očkovania pre kojencov vo všetkých rozvinutých a mnohých rozvojových krajinách. Ukázalo sa, že hromadné očkovanie môže znížiť výskyt meningitídy aj závažného bakteriálneho zápalu pľúc (o 20%). V roku 1998 si Regionálny výbor WHO pre Európu stanovil ako jeden z cieľov znížiť do roku 2010 alebo skôr výskyt tejto infekcie vo všetkých krajinách regiónu na menej ako 1 prípad na 100 tisíc obyvateľov. Toto očkovanie, aj keď nie je zahrnuté v Národnom kalendári Ruska, odporúča Ministerstvo zdravotníctva Ruskej federácie na použitie tam, kde sú na to príležitosti.
Hromadné očkovanie detí v prvých mesiacoch života bolo možné po vývoji vakcín konjugovaných s bielkovinami. V Rusku je licencovaná vakcína Act-HIB, čo je kapsulárny polysacharid typu H. influenzae a konjugovaný s toxoidným proteínom tetanu. Vakcína sa kombinuje s DTP v jednej injekčnej striekačke alebo oddelene a podáva sa v dávke 0,5 ml / m. Očkovanie sa vykonáva od veku 3 mesiacov s intervalom 1 - 2 mesiace, preočkovanie sa vykonáva po 12 mesiacoch. po treťom očkovaní. Na začiatku očkovania vo veku 6 - 12 mesiacov postačujú 2 injekcie v intervale 1 - 2 mesiacov a preočkovanie 12 mesiacov po druhom očkovaní. Na očkovanie detí vo veku od 1 do 5 rokov stačí 1 injekcia vakcíny.
Očkovacie reakcie na Hib vakcíny sú mierne a prejavujú sa hyperémiou a zatvrdnutím v mieste vpichu (menej ako 10% zaočkovaných pacientov), \u200b\u200bhorúčka nízkeho stupňa je možná; u viac ako 1% očkovaných sa vyvinie teplota nad 38,0 ° C.
Vakcína má vysokú profylaktickú účinnosť (95 - 100%), krajiny, ktoré ju zaviedli, túto infekciu prakticky eliminovali. Detekcia ochranného titra protilátok trvá najmenej 4 roky. Vakcína Act-HIB nemá žiadne zvláštne kontraindikácie: nepodáva sa v prípade precitlivenosti na ktorúkoľvek zložku lieku, najmä na toxoid tetanu. Očkovanie sa neodporúča, keď zvýšená teplota a akútne infekčné choroby.
Pneumokoková infekcia
Hlavnými ťažkosťami pri príprave vakcíny sú prítomnosť veľkého množstva (asi 100) sérotypov Streptococcus pneumoniae a nízka imunogenicita polysacharidových vakcín u detí do 2 rokov. V Rusku bola registrovaná polysacharidová 23-valentná vakcína Pnevmo 23, ktorá obsahuje 90% pneumokokových sérotypov, ktoré spôsobujú závažné ochorenia. Používa sa na ochranu rizikových detí: starších ako 2 roky, s aspléniou a odstránenou slezinou, tekutinou, lymfogranulomatózou, hemoglobinopatiami, neutropéniou, infekciou HIV, chronickým zlyhaním obličiek, srdcovými chorobami, cukrovkou a inými stavmi predisponujúcimi k pneumokokovej infekcii. Existujú správy o použití tejto vakcíny u detí starších ako 2 roky s opakujúcimi sa ochoreniami nosohltanu, stredného ucha a vedľajších nosových dutín.
Pneumo 23 sa podáva injekčne subkutánne alebo intramuskulárne, očkovacia dávka je 0,5 ml pre všetky vekové skupiny. Spôsobuje tvorbu imunity na 5-8 rokov. Revakcinácia (jedna injekcia 0,5 ml) sa neodporúča častejšie ako v intervale 3 rokov. Komplikácie sú zriedkavé a môžu byť červené a bolestivé v mieste vpichu menej ako 48 hodín.
V posledných rokoch boli vyvinuté konjugované pneumokokové vakcíny na ochranu malých detí; ich široké použitie je stále obmedzené ich vysokými nákladmi.
Bakteriálne vakcíny proti mnohým respiračným patogénom
Bakteriálne vakcíny proti niekoľkým respiračným patogénom vytvorené na báze ribozomálnych frakcií patogénnych baktérií (Ribomunil) alebo ich lyzátov (Bronchomunal, IRS19) sa stali široko používanými látkami. Bolo dokázané, že ribozomálne frakcie sú purifikovanejšie ako lyzované celé baktérie a viac imunogénne (1 μg ribozómu je ekvivalentný vo svojej imunogenicite k 1 mg lyzátu). Zahrnutie membránových frakcií Klebsiella pneumoniae do kompozície Ribomunyl ako adjuvans umožňuje zvýšiť závažnosť protilátkovej odpovede päťkrát alebo viackrát v porovnaní s izolovaným príjmom ribozómov. Perorálne podanie Ribomunilu vedie ku kontaktu antigénov patogénov obsiahnutých v ribozómoch s makrofágmi nachádzajúcimi sa na sliznici gastrointestinálneho traktu s ich následnou prezentáciou na lymfocyty systému MALT (lymfoidné tkanivo spojené so sliznicami). Vo výsledku sa objavia viazané klony B-lymfocytov, ktoré produkujú špecifické protilátky proti antigénom tých patogénov, ktorých ribozómy sú obsiahnuté v Ribomunile. Okrem toho migrácia viazaných B-lymfocytov z Peyerových náplastí do iných lymfoidných orgánov systému MALT (palatinové a hltanové mandle, lymfoidné formácie dýchacích ciest atď.) A ich následná diferenciácia do plazmatických buniek vedie k produkcii špecifických sekrečných IgA a k rozvoju účinnej lokálnej imunitnej obrany. proti Streptococcus pyogenes, Streptococcus pneumoniae, Hemophilus influenzae a Klebsiella pneumoniae. Orálne podávanie ribozomálnej vakcíny Ribomunil je teda sprevádzané indukciou antigén-špecifickej protilátkovej odpovede z lokálnej aj systémovej imunity. V dvojito zaslepenej, placebom kontrolovanej štúdii sa preukázalo, že tvorba špecifických protilátok pri užívaní Ribomunilu je štatisticky významne vyššia ako odpoveď tela na použitie lyzátov a placeba.
Je dokázané, že liečba Ribomunilom je sprevádzaná významným zvýšením obsahu sekrečného IgA v bronchiálnych sekrétoch a štatisticky významným zvýšením titrov špecifických protilátok tried IgG a IgM proti patogénom, ktorých ribozómy sú prítomné v Ribomunile, v mandlích. Štatisticky významné zvýšenie titrov špecifických protilátok tried IgA, IgM, IgG voči označeným patogénom v porovnaní s počiatočnými hodnotami a kontrolou sa dosiahne v krvnom sére do 24 dní od začiatku liečby Ribomunilom a podľa A. V. Karaulova pretrváva v prípade IgA. 12 mesiacov Používanie Ribomunilu teda vedie k aktívnej produkcii špecifických protilátok proti antigénom najbežnejších patogénnych baktérií, ktorých ribozómy sú obsiahnuté v prípravku, a k vytvoreniu účinnej postvakcinačnej imunity, ktorej trvanie je určené charakteristikami organizmu a vonkajšieho prostredia, vekom a životným štýlom detí. Podľa N. A. Koroviny je priemerná dĺžka terapeutického účinku po trojmesačnej liečbe Ribomunilom 1,5 - 2 roky. Ribomunil spôsobuje pozitívne zmeny v bunkovej väzbe imunity, vyjadrené významným poklesom počtu CD4 + po 3 týždňoch liečby a súčasným zvýšením počtu T-lymfocytov CD8 + a CD3 +. Po 6 mesiacoch liečby Ribomunilom sa tieto pozitívne zmeny v imunitnej odpovedi naďalej zvyšujú a dochádza k významnému zníženiu ukazovateľov bunkovej aktivácie (výrazný pokles množstva CD25 +, CD23 + a hladiny beta-2-mikroglobulínu).
Ribomunil je dobre tolerovaný a môže sa používať u detí rôznych vekových skupín, nemá významné účinky vedľajšie účinky (najbežnejšia - hypersalivácia na začiatku liečby, ktorá si nevyžaduje prerušenie liečby) a je možné ju kombinovať s inými vakcínami a imunomodulátormi. V posledných rokoch sa diskutovala možnosť kombinovať ju s lokálnou vakcínou IRS19 vyrobenou ako nazálny aerosól. Je známe, že kombinácia perorálneho podania Ribomunilu s inhaláciou nosového aerosólu IRS19 môže zvýšiť účinnosť liečby o 8% (94% detí trpí akútnymi respiračnými infekciami menej ako 2-krát do 12 mesiacov od pozorovania). Táto kombinácia teda môže byť nepochybne terapeuticky zaujímavá.
V posledných rokoch sa aktívne študovala možnosť komplexného použitia ribozomálnej vakcíny (Ribomunyl) a rôznych vakcín proti chrípke na zvýšenie účinnosti špecifickej imunizácie detí. V Rusku a v zahraničí sa presvedčivo preukázalo zvýšenie profylaktickej účinnosti očkovania proti chrípke u detí z rizikových skupín, keď sa očkovanie vykonáva súčasne s ribozomálnou imunizáciou. Podľa V.F. Uchaikin a kol. (2000), uskutočnenie úplnej liečby Ribomunilom v kombinácii s očkovaním proti chrípke vedie k 2,5-násobnému zníženiu výskytu ARVI v porovnaní so skupinou detí, ktoré dostávajú iba chrípkovú vakcínu, a predchádza zhoršeniu chronických chorôb. Podľa N. A. Koroviny (2000) bol celkový výskyt chrípky a akútnych respiračných infekcií nižší aj u detí imunizovaných proti chrípke pri používaní Ribomunilu. Vakcinácia často chorých detí proti chrípke sa teda vyznačuje vyšším indexom epidemiologickej účinnosti, najmä ak sa vykonáva v období podávania ribozomálnej vakcíny.
Príjem Ribomunilu sa môže začať v ktorejkoľvek fáze infekčného procesu a najväčší terapeutický účinok sa dosiahne, ak sa liek užíva najmenej 6 mesiacov. Účinnosť ribozomálnej vakcinácie proti ARI sa presvedčivo preukázala v organizovaných detských skupinách, u detí s častými a dlhodobými chorobami, vrátane tých s chronickou ORL a bronchopulmonálnou patológiou, u pacientov v oblastiach environmentálnej a radiačnej tiesne. Za hlavné účinky lieku Ribomunil je potrebné považovať štatisticky významné a významné zníženie počtu epizód akútnych respiračných infekcií v priebehu 1 - 2 rokov, zníženie trvania a závažnosti infekčných epizód, výrazné zníženie počtu neprítomných návštev detí v organizovaných detských skupinách, štatisticky významné prudké zníženie potreby antibiotickej liečby, zníženie rizika vývoja komplikácie a opakované ORL a bronchopulmonálne infekcie.
Podľa metaanalýzy, ktorá zahrnovala 14 213 pacientov v 11 krajinách sveta, ktorí dostali ribozomálnu vakcínu Ribomunil, spôsobuje užívanie lieku významný pokles výskytu akútnych respiračných infekcií - v priemere o 1,92 ± 0,25 epizódy na osobu (oproti 3,35 ± 0,41) epizóda v skupine s placebom); a počet cyklov antibiotickej liečby - v priemere 1,70 ± 0,12 cyklov na osobu (oproti 3,02 ± 0,44 cyklov v skupine s placebom).
Literatúra
- Pokyny pre epidemiológiu infekčných chorôb. Ed. V.I.Pokrovského. M.: Medicine, 1993, zv. 1 464 s.
- Titkova I.V. Prevencia chrípky v zdravotnícki pracovníci... Ošetrujúci lekár, 1999, č. 7, s. 38-39.
