МДК 04.03. Технологія медичних послуг.
Викладач Чапліна Галина Юріївна
м. Сімферополь 2015р
Тема: «Методи найпростішої фізіотерапії».
Фізіотерапією
(гр. physis - природа і therapeia - лікування) називають цілеспрямований вплив на організм людини з лікувальною метоюрізними природними фізичними факторами: водою, теплом, холодом, світлом, електрикою, електромагнітним полем, ультразвуком та ін.
Процедури тепла та холоду надають загальну та місцеву дію на організм людини.
Теплова дія:
Підвищує температуру тканини при місцевому застосуванні;
Посилює приплив крові до ураженої ділянки, викликаючи покращення кровопостачання/лімфообігу певної ділянки тіла людини та зменшуючи
Застій крові внутрішніх органів;
Стимулює інтенсивність обмінних процесів.
Теплові процедури можуть викликати і несприятливий ефект:
Місцево – опіки, набряки;
Системно – переднепритомний стан, непритомність (відтік крові від голови, внутрішніх органів до периферії).
Застосування холоду:
Зменшує інтенсивність кровообігу та уповільнення метаболізму;
Викликає звуження кровоносних судин;
Уповільнює бактеріальну активність у разі загрози інфікування;
Сприяє послабленню застійних явищ;
Знижує температуру тіла;
Дає тимчасовий ефект, що анестезує.
Місцеве застосування холоду
змінює больову чутливість - блокує або сповільнює проведення нервових імпульсів, а також посилює спазм м'язів внаслідок зниження нервово-м'язової провідності. Тривале вплив холоду призводить до порушення кровообігу (лімфообігу), пошкодження тканин через дефіцит кисню.
Застосування гірчичників, грілки, міхура з льодом, компресів. Ефект фізіотерапевтичних процедур обумовлений їх рефлекторний вплив на рецептори шкіри.
Застосування гірчичників.
Застосування порошку гірчиці засноване на тому, що виділяється при зіткненні з водою ефірна (алілова) олія, викликаючи подразнення рецепторів шкіри та її гіперемію, призводить до рефлекторного розширення кровоносних судин внутрішніх органів.За рахунок цього досягається болезаспокійливий ефект, прискорюється розсмоктування деяких запальних процесів.
Друга складова гірчиці - фітонциди. Під впливом води вони виділяються із ферменту мірозину. Ефірна олія та фітонциди є цілющими властивостями гірчиці.
Потрібно попередити пацієнта, що гіперемія та болючість шкіри там, де були гірчичники, можуть триматися кілька годин, навіть днів. Після частого застосування гірчичників іноді з'являється пігментація шкіри.
Показання для використання гірчичників визначає лікар. Часто вони застосовуються без консультації лікаря, тому потрібно знати про протипоказання, здавалося б, нешкідливу процедуру.
Протипоказання:
Не можна ставити гірчичники при :
- захворювання шкіри,
- високій температурі(вище 38 ° С),
- легеневій кровотечі,
- різке зниження або відсутність шкірної чутливості,
- злоякісних утвореннях.
-
туберкульоз легень
Алгоритм маніпуляції постановка гірчичників
Ціль:лікувальна (відволікаючий, болезаспокійливий ефект, стимуляція дії, що розсмоктує, при запальних процесах).
Механізм впливу гірчиці:проникаючи в шкіру пацієнта, ефірна гірчична олія дратує її та розширює шкірні кровоносні судини, призводить до рефлекторного розширення кровоносних судин внутрішніх органів.
Показання:при болях, гострих запальних процесах органів дихання: пневмонії, бронхіти, плеврити. Захворювання м'язів, нервової системи, невралгії, неврити, остеохондроз, гіпертонічний криз, болі в серці.
Місця постановки гірчичників:
1.Бронхіти, пневмонії у стадії розсмоктування – на грудну клітину спереду та ззаду.
2.При гіпертонічному кризі – на комірцеву зону та литкові м'язи.
3.При болях у серці – на ділянку серця.
Уникати:область сосків, молочних залоз, хребта та родимих плям.
Протипоказання:кровотечі; захворювання шкіри; пухлини різної етіології; алергічні реакції на ефірні олії; порушення цілісності шкірних покривів; гіпертермія; туберкульоз легень.
Підготуйте:
Гірчичники (перед застосуванням слід перевірити якість гірчичників, термін придатності; придатний гірчичник має гострий запах гірчичної олії та не обсипається).
Лоток з водою температурою 40-45 ° С,
Лоток для відпрацьованого матеріалу
-термометр для вимірювання температури води
Можливі проблеми пацієнта:опік шкіри; відчуття сильного печіння під час процедури.
Підготовка до процедури:
Вимити руки.
Оглянути шкірні покриви пацієнта дома постановки гірчичників (відсутність ушкоджень, гнійничків, висипки). Уточнити відсутність алергії на гірчицю.
Перевірити придатність гірчичників: термін придатності поставлений на кожному 10-му гірчичнику, гірчиця не повинна обсипатися з паперу та мати специфічний (різкий) запах. При використанні гірчичників, зроблених за іншими технологіями (наприклад, гірчиця пакетована), перевірити термін придатності на упаковці. Підготувати необхідне обладнання.
Виконання процедури:
1. Допомогти пацієнту зняти сорочку, лягти на живіт (при постановці гірчичників на спину). Попросити його охопити подушку руками, а голову повернути набік.
2.Покласти серветку на місце постановки гірчичників.
3.Виміряти температуру води для змочування гірчичників (40-45 ° С).
При нижчій температурі ефірна олія не виділяється, а за більш високої - руйнується.
5. Змочити гірчичники у воді протягом 5 секунд кожен, струсіть і прикладіть на потрібну ділянку шкіри гірчицею вниз на серветку; зверху покладіть рушник.
6. Укрити пацієнта ковдрою.
7.Через 2-3 хвилини уточнити відчуття пацієнта.
8.Тримати гірчичники 10-15 хвилин.
9. Зняти гірчичники при появі стійкої гіперемії через 10-15 хвилин або раніше у разі нестерпного печіння та помістити їх у лоток для використаних матеріалів.
10. Протерти шкіру пацієнта мокрою теплою марлевою серветкою.
11. Витерти шкіру насухо рушником. Допомогти пацієнтові вдягнути сорочку, вкрити його ковдрою і попередити, щоб він залишався в ліжку ще не менше 20-30 хвилин.
12. Запитати у самопочуття пацієнта
Закінчення процедури:
13. Викинути гірчичники. Вимити та осушити руки.
14. Зробити запис про виконання процедури та реакції на неї пацієнта у медичній документації.
Заповнити!При тривалішій дії гірчичників можливий опік шкіри з утворенням пухирів.
Застосування грілки
Грілка (сухе тепло) викликає рефлекторне розслаблення гладкої мускулатури, посилення кровонаповнення внутрішніх органів, має болезаспокійливу та розсмоктуючу дію. Слід пам'ятати, що ефект від застосування грілки залежить не так від температури грілки, як від тривалості дії.
У стаціонарі використовують стандартні грілки, електричні заборонені.
Алгоритм маніпуляції застосування грілки
Ціль:лікувальна (зігрівання, зниження болю, стимуляція розсмоктування при запальних процесах).
Механізм дії:рефлекторне розслаблення гладкої мускулатури, стимуляція кровонаповнення внутрішніх органів (локальне розширення судин).
Показання:
Місцеві запальні процесишкіри, підшкірної клітковини та суглобів;
Переохолодження;
Хронічні запальні процеси у черевній порожнині (хронічний гастрит та ін.) за призначенням лікаря.
Протипоказання:
Гострі запальні процеси та болі в черевній порожнині (гострий апендицит, холецистит, панкреатит, перитоніт та ін.);
Пухлини;
Внутрішні кровотечі;
Забиті місця в перші години;
Інфіковані рани;
Висока лихоманка;
Мастити,
Тромбофлебіти;
Порушення цілісності шкірних покривів.
Оснащення:
Грілка гумова 1,5-2 л;
Вода - 60-70 ° С,
Рушник,
-ємність з дезінфікуючим розчином,
Дві серветки для дезінфекції грілки,
Термометр для вимірювання температури води.
Можливі проблеми пацієнта:ризик виникнення опіків у зв'язку зі зниженою чутливістю шкіри у тяжкохворих або у зв'язку з її відсутністю; пігментація шкіри у зв'язку з частим застосуванням грілки на те саме місце; сильне печіння в області зіткнення шкіри з грілкою.
Підготовка до процедури:
Уточнити у пацієнта розуміння мети та перебігу майбутньої процедури та отримати його згоду.
Виконання процедури:
1.Налити гарячу (60-70 ° С) воду в грілку на 2/3 її об'єму приготовлену в глеку воду. Випустити повітря стиском верхньої третини грілки, закрутіть пробку.
2. Перекинути грілку пробкою вниз, витерти грілку насухо.
3.Загорнути грілку в рушник.
4.Прикласти грілку до потрібної області тіла на 15-20 хвилин (при тривалому застосуванні за призначенням лікаря робити 10-15 хвилин перерви, змінюючи воду).
5.Зняти грілку.
6.Оглянути шкіру пацієнта в області зіткнення з грілкою.
7. Запитати пацієнта про його самопочуття. Задовольнитись, що він почувається нормально.
Закінчення процедури:
8. Вилити воду із грілки. Продезінфікувати грілку.
9. Вимити та осушити руки.
Застосування міхура з льодом
Сухий холод використовують місцево на поверхню тіла за допомогою прикладання міхура з льодом або разового пакету охолоджуючого.
З метою охолодження використовують подрібнений лід при заповненні міхура або пакет, що охолоджує, з хімічними реагентами.
На охолодний пакет впливають механічним шляхом (удар, здавлювання) з метою активізації компонентів хімічної реакції та виникнення холодового ефекту.
Алгоритм маніпуляції застосування міхура з льодом
Ціль:лікувальна (охолодження, зменшення кровотечі, зниження болю, набряклості тканин).
Механізм дії:холод сприяє звуженню кровоносних судин шкіри та підлягаючих органів, знижує чутливість нервових рецепторів. Чинить болезаспокійливу, кровоспинну, протизапальну дію.
Показання:
Кровотечі внутрішні;
Гострі запальні процеси у черевній порожнині;
Забиті місця (перша доба);
Висока лихоманка (другий період);
Укуси комах; мастит; післяопераційний період;
Струс мозку.
Протипоказання:хронічні запальні процеси; захворювання шкіри.
Оснащення:
міхур для льоду, попередньо перевірений на цілісність,
лід шматочками,
воду (14-16 ° С),
рушник (пеленка),
ємність з дезінфікуючим розчином,
Обов'язкова умова:організація постійного контролю за процедурою.
Заповнити!При застосуванні міхура для льоду, замороженого у морозильній камері, може виникнути відмороження ділянки тіла.
Підготовка до процедури:
Уточнити у пацієнта розуміння мети та перебігу майбутньої процедури та отримати його згоду.
Підготувати необхідне обладнання.
Вимити та осушити руки.
Виконання процедури:
1.Заповнити міхур для льоду дрібними шматочками льоду до половини, залити їх холодною водою.
2.Покласти міхур на горизонтальну поверхню, закрутити пробку.
3.Загорнути міхур у рушник (пелюшку).
4.Прикладіть на потрібну ділянку тіла (область голови на 5 хвилин (з інтервалом 5 хвилин), область очеревини на 15-20 хвилин з інтервалом 30 хвилин).
5.По мірі танення льоду зливати воду і додавати шматочки льоду.
6. Запишіть час постановки міхура з льодом (загальний час впливу не повинен перевищувати 2 години з урахуванням інтервалів).
7. Після закінчення процедури воду з міхура злити.
8.Запитати пацієнта про самопочуття.
Закінчення процедури:
9.Продезінфікувати міхур, потім обмити його водою та висушити. Зберігати міхур слід у сухому вигляді із відкритою кришкою.
10.Вимити та осушити руки.
11. Зробити відмітку про виконання процедури та реакції на неї пацієнта у медичній документації.
Постановка компресу
Компрес
(лат. compressum – здавлювати, стискати) – лікувальна багатошарова пов'язка. Розрізняють компреси сухі та вологі, загальні та місцеві. Вологі – холодні, гарячі, зігрівальні та лікарські. Загальні компреси – вологе укутування, місцеві – локально на обмежену ділянку тіла людини.
Постановка холодного компресу
Холодний компрес
, Як і міхур з льодом, викликає охолодження шкіри та звуження кровоносних судин. Його застосовують вперше годинник після забитого місця, при носовій кровотечі, у другому періоді лихоманки і т.д. Тривалість усієї процедури – від 5 до 60 хв.
Заповнити!Під час виконання цієї маніпуляції ви повинні відлучатися від пацієнта, оскільки зміна серветок здійснюється кожні 2-3 хв.
Холодний компрес викликає спазм кровоносних судин шкіри до прилеглої ділянки внутрішніх органів, що обмежує запалення та травматичний набряк тканин, зменшує кровотечу.
Алгоритм маніпуляції постановки холодного компресу
Ціль:лікувальна (місцеве охолодження та звуження кровоносних судин, зменшення кровонаповнення, болі та набряку тканин).
Механізм дії:охолодження шкіри сприяє звуженню кровоносних судин, знижує чутливість рецепторів. Чинить болезаспокійливу дію.
Показання:
Другий період лихоманки,
Кровотеча з носа,
Перший годинник після забиття і т.д.
Протипоказання:травми та забиття у другу добу.
Оснащення:
розчин для змочування тканини (вода - 14-16 ° C);
шматочок льоду;
термометр для вимірювання температури води.
Уточнити у пацієнта розуміння мети та перебігу майбутньої процедури та отримати його згоду.
Підготувати необхідне обладнання. Вимити та осушити руки.
Виконання процедури:
1. Змочити серветку в холодній водівіджати.
2.Прикласти серветку до поверхні шкіри.
3. Змочити іншу серветку в ємності з холодною водою, віджати.
4. Змінювати серветки кожні 2-3 хвилини.
5. Тривалість усієї процедури залежить від стану пацієнта.
Закінчення процедури:
Гарячий компрес
Гарячий компрес викликає інтенсивне місцеве посилення кровообігу, що має виражену розсмоктуючу та болезаспокійливу дію.
Алгоритм маніпуляції Постановка гарячого компресу
Ціль:лікувальна (місцеве зігрівання, зменшення болю).
Механізм дії:розсмоктує та болезаспокійливу дію.
Показання:місцеві запальні процеси шкіри, підшкірної клітковини та суглобів.
Протипоказання:травми та забиті місця вперше добу; висока лихоманка; пухлини; ушкодження шкірних покривів.
Оснащення:
дві марлеві або бязеві серветки, складені у 6-8 шарів;
клейонка;
рушник (пеленка), годинник термометр для вимірювання температури води
Підготовка до процедури:
Уточнити у пацієнта розуміння мети та перебігу майбутньої процедури та отримати його згоду.
Вимити та осушити руки.
Виконання процедури:
1.Покласти на ліжко під пошкоджену кінцівку клейонку, зверху її - пелюшку (рушник).
2.Сложить серветку в 8 шарів, змочити серветку в гарячій воді, віджати. 3.Прикласти серветку до поверхні шкіри.
4.Загорнути кінцівку в рушник, обвернути клейонкою.
5. Тривалість усієї процедури визначає лікар.
Закінчення процедури:
6. Зняти мокру серветку, просушити шкіру сухою серветкою.
7.Утилізувати використані серветки. Вимити та осушити руки.
8. Зробити відмітку про виконання процедури та реакції на неї пацієнта у медичній документації.
Алгоритм постановки компресу, що зігріває.
Ціль:лікувальна (розсмоктувальний, болезаспокійливий ефект, зняття м'язового спазму).
Механізм дії:викликає тривале та рівномірне розширення судин, сприяє поліпшенню кровообігу в тканинах, виявляє болезаспокійливу та розсмоктуючу дію.
Показання:
лікування місцевих інфільтратів (постин'єкційних);
Запальних процесів у м'язах та суглобах,
ЛОР-захворювання;
Ударів на другу добу.
Протипоказання:
Крововиливи;
Гнійні захворювання шкіри;
Порушення цілісності шкірних покривів;
Пухлини різної етіології;
Травми та забиті місця вперше добу.
Оснащення:
марлева серветка, складена в 6-8 шарів;
розчин для змочування тканини (вода кімнатної температури, спирт 40 ° або розчин оцту 6%-ного - 1 чайна ложка оцту на півлітра води);
клейонка або вощаний папір;
ножиці.
Уточнити у пацієнта розуміння мети та перебігу майбутньої процедури та отримати його згоду.
Підготувати необхідне обладнання.
Вимити та осушити руки.
Виконання процедури:
1. Відрізати ножицями необхідний (залежно від області накладання компресу) шматок марлі для компресу і скласти його в 8 шарів. Вирізати шматок компресного паперу по периметру на 2 см більше за серветку. Підготувати шматок вати по периметру на 2 см більше, ніж компресний папір.
2. Скласти шари для компресу на столі, починаючи із зовнішнього шару: внизу – вата, потім – компресний папір.
3. Налити в мензурку спирт (камфорне масло) або воду кімнатної температури, змочити. Складену марлеву серветку, трохи віджати її і покласти поверх компресного паперу.
Примітка:при постановці компресу на вухо серветку
і компресійний папір слід розрізати у центрі.
4.Всі шари компресу послідовно (серветка - компресійний папір - шар вати) покласти на потрібну ділянку тіла.
Примітка:не слід накладати компрес на шкіру, змащену йодом. Можливий опік
!
5.Зафіксувати компрес бинтом відповідно до вимог десмургії так, щоб він щільно прилягав до шкіри, але не обмежував рухів. При накладенні компресу на сідничну ділянку фіксувати його лейкопластирем або клеолом.
6.Нагадати пацієнту про час накладання компресу. Водний компрес ставиться на 8-10 годин, напівспиртовий - на 4-6 годин, масляний - на 24 години.
7.Вимити і осушити руки.
8. Через 1,5-2 години після накладання компресу пальцем, не знімаючи пов'язки, перевірити ступінь вологості серветки. Зміцнити компрес бинтом.
9.Вимити та осушити руки.
10.Зняти компрес через певний час і помістити використаний перев'язувальний матеріал у лоток.
11. Накласти суху пов'язку.
12Спитати пацієнта про самопочуття.
Закінчення процедури:
13. Утилізувати використаний матеріал.
14. Вимити та осушити руки.
15. Зробити відмітку про виконання процедури та реакції на неї пацієнта у медичній документації.
Водолікування
Водолікування –це зовнішнє застосування води з лікувальною та профілактичною метою).
Водні процедури (ванна, душ, обмивання, обтирання, обливання, укутування, купання) завдяки вираженому термічному, механічному (тиску води, її рух) та хімічному впливу на численні рецептори шкіри можуть впливати на нервову, серцево-судинну, м'язову, дихальну, травну та інші системи організму. Найбільш поширеними водними процедурами є лікувальні ванни.
За складом ванни ділять:
на прісні (з прісної води);
ароматичні (з додаванням ароматичних речовин);
лікарські (з додаванням у прісну воду лікарських речовин);
мінеральні (з додаванням різних мінеральних солей та газів: сірководневі, кисневі, радонові та ін.)
холодні – до +20С;
прохолодні – до +21-33С;
індиферентні – +34-36С;
теплі – +37 – 39С;
гарячі – +40 – 42С.
За місцем впливу ванни ділять:
загальні (у воду занурюють усе тіло);
місцеві (у воду занурюють окремі частини тіла);
напівванна (у воду занурюють нижню частину тіла);
ручні (у воду занурюють лише руки);
ножні (у воду занурюють лише ноги).
Алгоритм маніпуляції проведення лікувальних ванн.
Ціль:надання впливу на нервову, серцево-судинну, м'язову, дихальну системиорганізму.
Показання:ванни - це водні процедури, що застосовуються з гігієнічною, профілактичною та лікувальною метою.
Розрізняють такі ванни:
холодні – застосовуються при гострих запальних процесах, закритих травмах вперше години та доба;
прохолодні – призначаються при пригніченому стані, апатії, поганому апетиті;
індиферентні та теплі – рекомендуються при неврозах з підвищеною збудливістю, неврастенією, безсонням;
гарячі - дають хороший ефект при хронічні захворюваннясуглобів, периферичних нервів (радикуліт, поліневрит), порушення обміну речовин (ожиріння, подагра), напади ниркової коліки.
Гострі серцево-судинні захворювання;
Простудні захворювання;
Шкірні захворювання;
Злоякісні новоутворення.
Оснащення:
Термометр для води;
Дезрозчин;
Рушник;
Гумова подушечка;
Лавочка для ніг.
Підготовка до процедури:
Уточнити у пацієнта розуміння мети та перебігу майбутньої процедури та отримати його згоду.
Підготувати необхідне обладнання. Вимити та осушити руки.
Ванну обробити дезрозчином 2 рази з інтервалом 15 хвилин, ретельно промивають холодною водою.
Виконання процедури:
1. Наповнюють ванну водою чи лікарськими розчинами потрібної температури.
2. Допомагають хворому зняти одяг (якщо є необхідність) та лягти у ванну.
3.Під голову пацієнту підкладають гумову подушечку, під ноги - лавку.
4. Ще раз перевіряють температуру води.
5. Зазначають час перебування пацієнта у ванні.
6. Після закінчення процедури допомагають пацієнту вийти з ванни, обтертися і одягтися.
7. Цікавляться самопочуттям пацієнта, контролюють частоту серцевих скорочень, допомагають дійти до палати.
Закінчення процедури:
9. Вимити та осушити руки.
10. Зробити відмітку про виконання процедури та реакції на неї пацієнта у медичній документації.
Застосування п'явок
Медичні п'явки
застосовують як крововитягне та місцеве протизгортаючий засіб.
Лікування п'явками - гірудотерапія
. Секрет слинних залоз п'явок містить гірудин
- речовина, що має здатність гальмувати сертування крові та запобігати розвитку тромбозів.
Голодна п'явка може висмоктати 10 мл крові
. Наївшись, вона відпадає, але кровотеча з рани продовжується в протягом 6 - 24 годин
. Таким чином, 8-10
п'явок можуть спричинити крововтрату до 300-400
мл.
Медичні п'явки мають місткий шлунок та ротову присоску, завдяки якій активно прикріплюються до шкіри людини.
Крім гірудину, що надходить через ранку в кров людини, п'явка виділяє і гістаміноподібна речовина , що розширює капіляри, посилює кровотечу У деяких випадках з'являється неприємний свербіж у місці постановки п'явки.
П'явок вирощують на біофабриці, звідки вони надходять до аптеки, де їх зберігають у скляних або пластикових судинах у відстояній водопровідній воді. П'явки досить примхливі, не переносять сонячного світла, різких запахів, шуму, спеки.
Ємність з п'явками можна зберігати за кімнатної температури, в прохолодному місці або на нижній полиці побутового холодильника.
Для конкретної процедури в окрему ємність м'яким пінцетом з гумовими наконечниками обережно, не стискаючи, пересаджують потрібну кількість п'явок. П'явки, що зберігалися в холодильнику, до процедури повинні залишатися при кімнатній температурі не менше 5-8 годин.
Місця постановки п'явок призначає лікар-гірудотерапевт, проте слід враховувати, що п'явки присмоктуються лише на рефлексогенних точках. Тому потрібно дати можливість їй "вибрати" цю точку в радіусі 2-3 см від місця, визначеного лікарем.
Місця постановки п'явок:
При гіпертонічному кризі – на соскоподібний відросток, відступивши 1 см від вушної раковини.
При захворюваннях очей – на скроневу ділянку на рівні розрізу очей.
При нападі стенокардії, передінфарктному стані – на ділянку серця (3-4-5 міжребер'я).
При венозному застої у печінці – вздовж правого підребер'я.
При тромбофлебіті відступивши 1см від ураженої вени в шаховому порядку.
При геморої – навколо анального отвору.
За призначенням лікаря слід застосовувати лікарські засоби, що зменшують свербіж, оскільки розчісування шкіри може призвести до інфікування рани.
У деяких випадках свербіж шкіри, розчісування і несвоєчасна зміна пов'язок можуть бути причиною досить серйозних гнійно-септичних. ускладнень:
піодермії, фурункулів, карбункулів
.
Алгоритм маніпуляції застосування п'явок (гірудотерапія)
Ціль:лікувальна, профілактична.
Показання:гіпертонічний криз, глаукома, порушення мозкового кровообігу, інфаркт міокарда, напади стенокардії, застійні явища у печінці, геморой, тромбофлебіт, радикуліти.
Протипоказання:схильність до кровотеч, захворювання шкіри, алергічні та септичні захворювання, анемія, гіпотензія, лікування антикоагулянтами.
Оснащення:
стерильні кульки та серветки;
непромокальна пелюшка (клейонка);
гаряча кип'ячена вода (температура 40-50 ° C);
70% розчин етилового спирту;
3% розчин перекису водню;
40% розчин глюкози;
ємність із п'явками;
медична банка чи пробірка;
пінцет;
годинник;
рукавички;
ємність із дезінфектантом;
вата;
нашатирний спирт;
бинт або лейкопластир;
ножиці;
5% розчин йоду;
Лоток.
1. Представитися пацієнту, пояснити мету та перебіг майбутньої процедури. Впевнитись у наявності у пацієнта поінформованої згоди на майбутню процедуру.
2. Допомогти пацієнту зручно лягти для подальшої процедури.
3. Обробити руки гігієнічним способом, осушити.
4. Підготувати необхідне обладнання та обладнання.
5. Вибрати місце постановки п'явок. Підстелити клейонку при необхідності або одноразову пелюшку під передбачувану область.
6. Одягти рукавички.
ІІ. Виконання процедури:
7. Обробити шкіру (місце, постановки п'явок) спочатку 70% спиртом (великим за площею, ніж потрібно для процедури), стерильною серветкою або ватною кулькою, змоченою в гарячій кип'яченій воді, протерти шкіру до почервоніння, змінюючи кульки 2-3 рази. Шкіру осушити стерильною серветкою.
8. Змочити місце постановки п'явок стерильним розчином 40% глюкози.
9. Відсадити пінцетом (кінці пластин пінцета мають бути обгорнуті марлевими серветками) і помістити її в пробірку або банку хвостовим кінцем донизу.
10. Піднести пробірку або банку до шкіри або слизової оболонки, отвір пробірки або банки щільно приставити до місця присмоктування (як тільки п'явка присмокчеться, в її передній частині з'явиться хвилеподібний рух).
11. Покласти серветку під задню присоску.
12. Повторити п.п. 7-11 доти, доки не будуть поставлені всі п'явки.
13. Спостерігати за активністю п'явок: якщо не рухаються, трохи провести по її поверхні пальцем.
14. Зняти ватно-марлевим тампоном через 20-30 хвилин (за призначенням лікаря) усі п'явки.
15. Помістити зняті п'явки в ємність з розчином, що дезінфікує, з подальшою утилізацією.
ІІІ. Закінчення процедури.
16. Покласти пінцет у ємність для дезінфекції.
17. Обробити шкіру навколо ранки спиртом чи 5% спиртовим розчином йоду.
18. Накласти асептичну ватно-марлеву пов'язку, що давить, з шаром вати, не можна змінювати пов'язку протягом доби.
19. Фіксувати пов'язку бинтом чи лейкопластирем.
20. Забрати клейонку в ємність для дезінфекції.
21. Обробити використані п'явки, переконатися, що кількість п'явок, поставлених пацієнтові, та кількість п'явок, що знаходяться в ємності для дезінфекції, збігається.
22. Зняти рукавички та помістити в ємність для дезінфекції.
23. Обробити руки гігієнічним способом, осушити.
24. Зробити відповідний запис про виконану процедуру у медичній документації.
Примітка:якщо пов'язка промокла, зняти верхні шари пов'язки та накласти новий шар асептичної ватно-марлевої пов'язки. Пов'язку через 24 години зняти або змінити.
Під час процедури спостерігати за активністю п'явок: якщо не рухаються, трохи провести по її поверхні вологим пальцем або ватною кулькою, змоченою водою.
Якщо через 2-3 дні ранки продовжують кровоточити, то до них прикладають стерильний шар, змочений міцним розчином калію перманганату або припікають кристали калію перманганату. Якщо кровотеча припинилася, обробляють ранки 3% розчином перекису водню та накладають суху асептичну пов'язку.
П'явки використовуються одноразово.
Використана література:
1.Т.П. Обухівець «Основи сестринської справи»
Роств-на-Дону «Фенікс» 2004; стор.331-350;
2.С.А. Мухіна «Загальний догляд за хворими»
Москва "Медицина" 1986; стор.100-115;
3.«Основи сестринської справи»
Алгоритми маніпуляцій
Навчальний посібник для медичних училищ та коледжів
Москва "ГЕОТАР-Медіа" 2013стр.50-64;
4.Н.В. Пасєчко « Основи сестринської справи»
Тернопіль «Укрмедкнига» 2002; стор 241-258;
5. Інтернет https://www.google.com/
Багато хто чув про такий метод лікування, як фізіотерапіяє дуже ефективним. Метод відноситься до клінічної медицини та протягом багатьох років активно застосовується. Позитивний його вплив спрямовано як на захворювання, що вже виникло, тобто на його лікування, так і для того, щоб запобігти його розвитку, тобто - на профілактику. Крім того, фізіотерапія дуже необхідна у фізичній реабілітації.
Сьогодні існує дуже багато методів лікування та використовується велика кількість різноманітної апаратури. Крім медикаментозних, існують і не медикаментозні методи лікування, які також мають право на існування і мають високий терапевтичний ефект. Одним із таких методів є фізіотерапія.
Основним у фізіотерапії є використання різних фізичних факторів, які мають певні властивості, а також певну дію на організм людини. Розробляються дедалі нові способи застосування в різних цілях.
Історія фізіотерапії
Розвивалася фізіотерапія протягом тисяч років. Умовно – це три етапи розвитку.
Спочатку древні люди використовували, як кажуть, усе, що потрапляло під руку. Це було і сонячне світло, і гарячі джерела, тепло, і навіть дим. Таким чином на той час люди підтримували своє здоров'я і боролися з багатьма захворюваннями.
Значну роль розвитку фізіотерапії відіграли таки великі люди, як Цельс, Гален, Гіппократ, Авіценна, Асклепіад. Цельс, наприклад, вперше класифікував мінеральні води, що під землею. А ось Гален вже використовував ці мінеральні води та грязі для лікування багатьох хвороб, а особливо різноманітних поранень і пошкоджень.
На той час були навіть прототипи сучасної терапії за допомогою електричного струму. У таких випадках лікарі Риму використовували електричного вугра та риб, здатних до утворення та виділення струму з досить високою напругою (наприклад, електричних схилів). За допомогою такої електротерапії справлялися із захворюваннями, що викликають біль, наприклад, з мігренню, подагрою тощо.
А ось уже в пізніші часи, коли розвивалися природничі науки, особливо фізика, у той час, коли кожне маленьке відкриття було ще подією, почали винаходити пристрої, що самостійно генерують струм, що дало змогу використовувати такі пристрої й у фізіотерапії. Були створені такі лікувальні методики, як франклінізація (використовується струм високої напруги) та гальванізація (застосовується постійний струм низької напруги). Успішно проведені досвідчені дослідженнями над жаб'ячими м'язами підтверджували дію струму та дали початок його застосування спочатку у фізіології, а потім і в медицині (метод гальванізації).
Як у Європі, і у Росії, прижився метод лікування підігрітим піском, який активно застосовувався на лікування хвороб суглобів і нирок.
На рівні з європейськими йшли й російські медики, яким давно вже стали відомими корисні властивостірізних фізичних факторів довкілля, а особливо - джерел мінеральних вод та грязей. Поштовх до розвитку та організації застосування фізіотерапії дав Петро I. Він вирішив якомога повноцінніше використовувати даровані природою лікувальні куточки Росії. Так, першим російським курортом стали Маргінальні води, а далі, враховуючи ефективність таких лікувальних закладів, були відкриті курорти: Сергієвські мінеральні води, Стара Русса, Липецьк, Води Кавказу. Дуже сильний лікувальний ефект мали кримські мінеральні води, де медики-ентузіасти, а серед них і Вельямінов, почали організовувати санаторії для хворих на туберкульоз легень і кістковий туберкульоз.
Величезна роль розвитку і вдосконаленні фізіотерапії належить видатному клініцисту із Москви Захар'їну Г.В. Саме він займався докладними розробками фізіологічних та клінічних обґрунтувань для застосування аква-процедур. Він вважав, що лікувати водами потрібно і в клініках, і навіть удома, а не лише у санаторіях та на курортах. Крім того, він вважав, що до кожного пацієнта повинен бути індивідуальний підхід і процедури повинні бути призначені суворо за потребами пацієнта.
І вже на початку ХХ століття до фізіотерапії приєдналися такі її методи, як аеронотерапія та ультразвукова терапія, вібротерапія. Величезне застосування фізіотерапія отримала під час Другої Світової війни, де нею лікували та реабілітували поранених. Проводили її і в спеціальних кабінетах, і в палатах, і перев'язувальних. Для більшої зручності використання та транспортування створили портативні апарати з комплектацією, які дуже рятували.
А сьогодні вже, з прогресом технологій, з'явилися такі методики, як лазеротерапія, магнітотерапія, магнітно-лазерна терапія та інші, які активно застосовуються в лікуванні багатьох захворювань.
Чим корисна фізіотерапія
Як відомо, при лікуванні медикаментами можуть виникати деякі неприємності у вигляді побічних реакцій, таких як алергія, порушення функціонування печінки або нирок тощо. Фізіотерапія, в основному, не веде за собою появу будь-яких побічних реакцій і тим самим не є медикаментозним і безпечним методом лікування. Так що більшість хворих може ні про що не перейматися і йти на процедури "зі спокійною душею".
Вплив процедур фізіотерапії на організм досить різноманітний. На прикладі захворювань опорно-рухової сфери можна сказати, що після їх застосування зменшується основний симптом, з яким хворі звертаються до лікарів - біль, а також значно зменшуються інші прояви захворювання - набряк, спазм м'язів та інші. Приходить у норму функція виділення органів та їх моторика, запальні процеси зменшують свою активність, органи і тканини отримують достатню кількість поживних речовин, а також відбувається більш швидке їх відновлення.
Механізм дії фізіотерапії
Відбувається вплив на метаболізм (обмін речовин), процеси окисно-відновні, регулюється кислотно-основний стан. Дуже важливий вплив виявляється на нервову та гормональну регуляцію всіх органів людини (внутрішніх), завдяки чому покращується в них лімфообіг та кровообіг. Допомагає таке лікування та у підтримці діяльності імунної системи. Імунна система мобілізує свої функції та активно бореться із захворюваннями.
Фізіотерапія сама по собі має досить складний механізм дії, який складається з декількох компонентів. І.П.Павлов дуже добре допоміг його пояснити та в ньому розібратися. Основа його – рецепторна дія. У шкірі та тканинах, що підлягають, знаходиться велика кількість рецепторів. Впливаючи на них, можна досягти багатьох ефектів. Відбувається їхнє роздратування, вони активізуються і відбувається рефлекторна ланцюгова реакція. Такі реакції можуть впливати тільки в зоні подразнення, тобто місцевими (локальними).
Окрім місцевих, простих реакцій існують складні. При складних реакціях до процесу залучається вегетативна нервова система, характер їх впливу сегментарний, що викликає різні зміни з боку метаболізму (обміну речовин) та з боку судин, завдяки чому покращується трофіка багатьох органів та тканин. Зрештою із зони, в якій відбувається роздратування, збудження йде в найвищі відділи, в центральну нервову систему, а вже центральна нервова система впливає на всі органи та системи організму.
Процедури фізіотерапії здійснюють гуморальний та нервово-рефлекторний вплив, завдяки цьому тканини нашого організму виробляють речовини, що мають біологічну активність: норадреналін, ацетилхолін, дофамін. Все це активує секрецію гормонів гіпофізарною залозою, наднирниковими залозами, залозами щитовидки та іншими внутрішньосекреторними залозами, що реалізує терапевтичний та фізіологічний вплив фізіотерапевтичних процедур. У відповідь нейро-гуморальні реакції, що виникають, як відповідь на подразливу дію різноманітними факторами (фізичними), організм перебудовується, тобто він активує свої функції захисту.
Фізіотерапія має такі ефекти:
- протибольовий;
- протинабряковий;
- протизапальний;
- покращує мікроциркуляцію крові;
- покращує трофіку клітин;
- усуває м'язові спазми.
При проведенні процедури фізіотерапії важливим є стан шкіри, адже вся терапія починається саме з впливу на рецептори шкіри. Основними функціями шкіри є рецепторна (про яку йшлося вище) та бар'єрна, завдяки якій наш організм захищений від згубного впливу навколишнього середовища. Крім того, вона здатна накопичувати (кумулювати), а потім перерозподіляти і трансформувати впливи, передаючи їх внутрішнім органам.
Так як фізіотерапія має широкий спектр впливу, застосовують її при захворюваннях усіх органів та систем (для профілактики, лікування, реабілітації).
Показання до фізіотерапії
Фізіотерапія застосовується при лікуванні захворювань усіх органів та систем організму людини. Також вона активно застосовується у програмах реабілітації після травм та оперативних втручань.
ВАЖЛИВО!
Перед проходженням курсу фізіотерапії обов'язково слід пройти консультацію у лікаря не тільки для того, щоб визначити способи лікування, а й для того, щоб помітити протипоказання для її проведення, якщо вони є.
Показаннями до проведення фізіотерапії є:
1. Загальні
- будь-які болючі відчуття, різні за походженням та локалізації;
- захворювання та стани, пов'язані з порушенням обміну речовин (ожиріння - зайва вага, цукровий діабетта інші);
- захворювання запального характеру як гострі, і хронічні;
- знижений імунітет;
- спазмованість;
- профілактика та лікування спайок;
- багато інших захворювань та стан.
2. Травматологічні та нервові захворювання:
- різні за локалізації хворобливості;
- безсоння;
- остеохондроз хребта на всіх стадіях;
- всі види радикуліту;
- грижа міжхребцевого диска чи його протрузія;
- захворювання та ураження нервових стволів;
- різні ураження суглобів (артроз, артрит та інші);
- болі в голові різного характеру та локалізації;
- мігрень;
- депресивність;
- дистонія вегетосудинна та нейроциркуляторна;
- невралгія міжреберна;
- наслідки ішемічного інсульту – односторонній параліч;
- багато інших захворювань та стану.
3. Захворювання органів дихання:
- ГРВІ;
- грип;
- пневмонія;
- хронічний бронхіт;
- бронхіальна астма.
4. Захворювання серцево-судинної системи:
- Рейна хвороба;
- підвищення артеріального тиску (гіпертонічна хвороба);
- знижений кров'яний тиск (гіпотонічна хвороба);
- стенокардія;
- перенесений інфаркт міокарда;
- перенесений інсульт;
- варикозне розширення вен;
- облітеруючі захворювання судин нижніх кінцівок.
5. Захворювання шлунково-кишкового тракту:
- хронічний гастрит;
- діарея;
- запор;
- знижена кишкова перистальтика;
- хвороби печінки та жовчного міхура хронічної течії;
- виразки дванадцятипалої кишки та шлунка;
- хвороби підшлункової залози; хронічні;
- коліт.
6. Гінекологічні захворювання:
- запалені придатки яєчників;
- біль під час менструацій;
- ПМС (передменструальний синдром);
- синдром клімактеричний;
- безпліддя;
- полікістоз;
- ендометріоз;
- міоми матки.
7. Урологічні захворювання:
- цистит хронічний;
- хворобливості у проекції сечового міхура;
- пієлонефрит;
- порушення контролю за утриманням сечі (наприклад, після операційного лікування органів малого тазу);
- хронічний простатит, при якому спостерігається виражена болючість;
- порушення ерекції.
8. Шкірні (дерматологічні) захворювання:
- целюліт;
- вугрова хвороба;
- остеофолікуліт;
- різні форми герпесу.
- геморой;
- тріщини у задньому проході.
10. Оториноларингологія (ЛОР-захворювання):
- гострі та хронічні отити;
- риніт вазомоторний;
- відчуття сверблячки у слуховому проході;
- ларингіти;
- гострі та хронічні риніти;
- приглухуватість нейросенсорна.
Протипоказання до фізіотерапії
Оскільки фізіотерапія, як і будь-який метод лікування, має протипоказання, призначати фізіотерапію повинен лікар. При призначенні процедур лікар враховує багато індивідуальних факторів хворого.
Основними протипоказаннями до проведення фізіотерапії є:
- новоутворення злоякісні; гемобластози та інші стани, завдяки яким можна запідозрити злоякісну патологію;
- жіночі пухлини гормонально активні в стадії, що росте, або ті, що вимагають оперативного втручання;
- значно знижена маса тіла (кахексія);
- підвищення температури тіла до фебрильних цифр;
- ВКВ (системний червоний вовчак);
- інфаркт міокарда у гострій стадії;
- порушений мозковий кровообіг, гостра стадія;
- туберкульоз легень;
- звуження аорти та інших великих кровоносних судин;
- стійке підвищення артеріального тиску (систолічний тиск більший за 180 мм.рт.ст);
- часті епілептичні напади;
- порушення серцевої провідності та скоротливості у тяжких випадках;
- тяжка органна недостатність;
- наявність кровотеч, схильність до кровотеч;
- великі металеві уламки в передбачуваній зоні впливу;
- непереносимість процедури (індивідуальна).
Фізіотерапія у нашій Клініці
Для лікування захворювань опорно-рухового апарату людини наша Клініка застосовує такий метод лікування, як физиотерапия у Києвіз 2003 року.
В основному, даний методзастосовується як додатковий у програмах комплексного безопераційного лікування, у яких він поєднується з іншими лікувальними методами задля досягнення максимально позитивного ефекту від терапії. Наша Клініка – прихильниця безопераційних методів лікування, тому фізіотерапію поєднують з масажем, мануальною терапією, лікувальною фізкультурою (ЛФК) та іншими методами.
Ми застосовуємо процедури фізіотерапії як складову частину в комплексному без операційному лікуванні суглобів та хребта, а також у програмах реабілітації після травм та оперативних втручань.
Фізіотерапія також може бути корисна людям, які страждають на зайву вагу, ожирінням і целюлітом.
Активно застосовується вона і для лікування багатьох інших захворювань, також з хронічним перебігом і тих, на які не мали належного впливу традиційні методилікування.
Наша Клініка використовує лише сучасне обладнання, яке пройшло сертифікацію якості та не завдасть пацієнту жодної шкоди.
Види фізіотерапії у нашій Клініці
Клініка мануальної терапії та масажу "МАНУАЛ-ПРО" застосовує такі види фізіотерапевтичних процедур:
1. Магнітотерапія та магнітно-лазерна терапія
Обидва методи застосовують як для лікування захворювань, так і для їх профілактики. У цьому використовуються магнітні поля, мають спеціальні характеристики.
Якщо йдеться про магнітотерапію, це передбачає використання магнітних полів (постійних і змінних низькочастотних).
Магнітно-лазерна терапія дуже широко застосовується останнім часом. У такому разі одночасно використовують магнітне поле та низькоенергетичне лазерне випромінювання.
2. Міостимуляція (електростимуляція)
При міостимуляції використовується струм із низькою напругою та має спеціальні характеристики. Має міостимуляція ще кілька синонімів - електростимуляція та електроміостимуляція. Міостимуляція передбачає використання електричного струму для того, щоб вплинути на функціональний стан м'язових волокон, нервів, природно, з лікувальною метою.
3. Ампліпульстерепія
Це метод фізіотерапії, який використовує електричний струм у лікуванні та профілактиці хвороб. Застосовується тільки струм із низькою напругою та має спеціальні характеристики. Ампліпульстерепія комбінує дві дії струмів - гальмуючий і стимулюючий, в результаті чого досягається необхідний терапевтичний ефект.
4. Електрофорез
Його ще називають лікарським електрофорезом. Застосовують його для того, щоб під впливом постійного струмуз низьким напруженням, ввести в організм людини лікарські препарати.
Речовину (лікарську) наносять на один або кілька електродів, з яких воно проникає в шкіру. У такому разі ми спостерігаємо відразу дію двох факторів – лікарського препарату та гальванічного струму.
Електрофорез має свої переваги, тому що при введенні лікарських засобівтаким методом ми отримуємо наступне: препарат вводиться місцево і доставляється прямо до вогнища ураження, струм, діючи на клітину, збільшує її здатність до проникнення, в результаті в ураженому осередку препарат накопичується більшою мірою, знімається біль.
Якщо говорити загалом, то біологічно фізіотерапія здійснює свою дію через стимуляцію реакцій організму людини, які відповідають за захист та пристосування його до умов зовнішнього середовища.
Ціни на фізіотерапію у нашій Клініці
Ціна процедур фізіотерапії вказана з урахуванням витратних матеріалів: одноразові простирадла, одноразові рушники, спирт та ін.
Надіслати свою гарну роботу до бази знань просто. Використовуйте форму нижче
Студенти, аспіранти, молоді вчені, які використовують базу знань у своєму навчанні та роботі, будуть вам дуже вдячні.
Розміщено на http://www.allbest.ru/
ГБОУ ВПО Тверська ГМА МОЗ Росії
Кафедрапропедевтикивнутрішніххвороб
Реферат
на тему: Найпростішіфізіотерапевтичні процедури
Виконав: Торопов О.М.
План
Вступ
1. Застосування холоду
2. Компрес
3. Бульбашка з льодом
4. Застосування тепла
5. Зігрівальні компреси
6. Вологий зігріваючий компрес
7. Вологий гарячий компрес
8. Припарки
11. Гірчичники
12. Гірчичні ванни
13. Водолікувальні процедури (бальнеотерапія)
14. Кровопускання
15. Гірудотерапія
Висновок
Вступ
Фізіотерапія (грец. physis - природа, природні властивості) - область клінічної медицини, що вивчає лікувальні властивості природних і штучно створюваних фізичних факторів і розробляє способи їх застосування для лікування та профілактики хвороб, а також для медичної реабілітації.
Вплив фізичних факторів (холоду, тепла, механічного подразнення) на шкірні покриви ділянок тіла – так звана сегментарно-рефлекторна відволікаюча терапія – викликає певну функціональну реакцію відповідних органів і систем: підвищується або знижується тонус гладкої мускулатури, відбуваються спазми в організмі. Крім того, загалом фізіотерапевтичні процедури мають загальнозміцнюючий ефект, покращують сон, підвищують настрій.
До «температурних» методів фізіолікування відносять компреси, грілку, міхур з льодом - всі ті заходи, які дозволяють за допомогою охолодження або зігрівання забезпечити розширення або звуження судин, прискорення або уповільнення кровотоку, зміна функцій органів дихання, ССС, інтенсивності обміну речовин і ін Гірчичники та банки, крім зігрівального ефекту, надають і подразнююче рецептори шкіри вплив завдяки ефірному маслугірчиці та створення банками негативного тиску на локальній ділянці тіла. Лікування п'явками, хоча і розглядається в цьому розділі як один з методів фізіотерапевтичного лікування, по суті своїй є медикаментозною процедурою, оскільки основна дія трудотерапії обумовлена п'явками, що виділяється особливим речовиною гірудином.
1. Застосування холоду
Суть холодової процедури (компрес, міхур з льодом) полягає у місцевому охолодженні ділянки тіла, що спричиняє звуження кровоносних судин шкіри та відповідних прилеглих внутрішніх органів. Організм внаслідок впливу холоду зазнає трьох основних стадій реагування.
1. Рефлекторне звуження судин шкіри: блідість шкірних покривів, зниження температури шкіри, зменшення віддачі тепла; відбувається перерозподіл крові до внутрішніх органів.
2. Рефлекторне розширення судин шкіри: шкіра набуває рожево-червоного забарвлення, стає теплою на дотик.
3. Капіляри та венули розширені, артеріоли - звужені; швидкість кровотоку уповільнена; шкіра набуває багряно-червоний відтінок, холодна на дотик. Звуження судин призводить до регіонарного зменшення кровотоку, уповільнення обміну речовин та зниження споживання кисню.
Цілі холодової процедури:
* Обмеження запалення.
* Зменшення (обмеження) травматичного набряку.
* Зупинка (уповільнення) кровотечі.
* Знеболюючий ефект (внаслідок зниження чутливості нервових волокон).
фізіотерапевтичний процедура кровообіг компрес
2. Компрес
Компрес (лат. compression – здавлювати, стискати) – лікувальна багатошарова пов'язка з марлі або іншої тканини, зазвичай у поєднанні з ватою, вощеним папером або водонепроникною плівкою.
Показання: перші години після забитих місць і травм, носові та гемороїдальні кровотечі, другий період лихоманки.
Протипоказання: спастичний біль у животі, колапс, шок.
Необхідне оснащення: холодна вода з льодом, складена кілька шарів марля.
1. Змочити підготовлену марлю в холодній воді, трохи віджати її.
2. Накласти компрес на відповідну ділянку тіла.
3. Міняти марлю кожні 2-3 хв (у міру її зігрівання).
3. Бульбашка з льодом
Бульбашка з льодом застосовують для більш тривалого місцевого охолодження. Він являє собою плоский гумовий мішок з широким отвором з кришкою, перед використанням льоду, що заповнюється шматочками.
Показання: перший годинник після травми, внутрішня кровотеча, другий період лихоманки, початкова стадія деяких гострих захворюваньчеревної порожнини, забиті місця.
Протипоказання: спастичний біль у животі, колапс, шок.
Необхідне оснащення: лід, міхур для льоду, рушник (стерильна клейонка).
Порядок виконання процедури :
1. Заповнити міхур на 2/3 об'єму шматочками льоду і щільно закрити.
2. Підвісити міхур над відповідною ділянкою тіла (головою, животом тощо) на відстані 5-7 см або, обернувши його рушником, прикласти до хворого місця.
3. За потреби тривалої процедурикожні 30 хв робити перерви в охолодженні по 10 хв.
4. Застосування тепла
Суть теплової процедури (компреса, припарки, грілки) полягає в місцевому нагріванні ділянки тіла, що викликає тривале розширення кровоносних судин шкіри і відповідних прилеглих внутрішніх органів, посилення кровообігу в тканинах.
Цілі процедури:
* стимуляція розсмоктування запального процесу;
* Зменшення болю (зняття спазму мускулатури внутрішніх органів).
5. Зігрівальні компреси
Зігрівальні компреси застосовують при лікуванні місцевих інфільтратів, ураженні м'язово-суглобового апарату. Види компресів:
* Сухий зігріваючий компрес;
* вологий зігріваючий компрес;
* вологий гарячий компрес. Сухий компрес (зігріваючий)
Сухий компрес застосовують для зігрівання та захисту певних ділянок тіла (шия, вухо та ін) від холоду. З цією метою накладають ватно-марлеву пов'язку. Компрес для теплової процедури виглядає так:
* Перший шар (зовнішній) – вата (ватин, фланель).
* Другий шар (середній) - клейонка, поліетиленова плівка або вощений папір; довжина і ширина цього шару повинні бути на 2-3 см меншими за такі у першого шару (вати).
* Третій шар (внутрішній, що накладається на шкіру) - волога серветка (м'яка тканина); за розміром вона повинна бути меншою за другий шар на 2 см.
6. Вологий зігріваючий компрес
Показання: місцеві запальні процеси у шкірі та підшкірній клітковині, постін'єкційні інфільтрати, артрити, травми.
Протипоказання: шкірні захворювання(дерматит, гнійничкові та алергічні висипання), висока лихоманка, злоякісні новоутворення, порушення цілісності шкірних покривів.
Необхідне оснащення:
* вода кімнатної температури;
* слабкий розчин оцту чи спирт (етиловий чи камфорний, спиртовий розчин саліцилової кислоти);
* м'яка серветка (марля), вата (фланель), клейонка (вощений папір), бинт, рушник.
Порядок виконання процедури:
1. Підготувати розчин [тепла вода, слабкий розчин оцту (1 ч.л. 9% розчину на 0,5 л)
води) чи горілка, одеколон або 96% спирт, розбавлені теплою водою у співвідношенні 1:2].
Застосування нерозведеного одеколону або спирту може спричинити опік.
2. Змочити у підготовленому розчині серветку, віджати її.
3. Прикласти вологу серветку до ділянки тіла і щільно її притиснути.
4. Зверху укласти два шари компресу: вощену папір, потім - вату.
5. Зафіксувати компрес бинтом.
6. Зняти компрес через 8-10 год, протерти шкіру водою (спиртом), витерти насухо рушником.
7. Вологий гарячий компрес
Іноді з метою місцевого знеболювального ефекту застосовують вологий гарячий компрес. У цьому випадку серветку змочують у гарячій воді (50-60 ° С), віджимають і прикладають на 5-10 хв до відповідної ділянки тіла, покривши зверху клейонкою та товстою вовняною тканиною.
8. Припарки
Припарки - лікувальна процедура, що полягає у прогріванні ділянки тіла шляхом прикладання нагрітої сипучої або кашкоподібної речовини, поміщеної в спеціальний полотняний мішечок. Припарки застосовують при довго не розсмоктуються інфільтратах, старих гематомах, радикулітах. Розрізняють сухі припарки (з використанням нагрітого сухого піску, вівса, розпареного лляного насіння, насипаних у мішечки) і вологі (висівки та овес, лляне насіння, ісландський мохта ін, розведені окропом до кашкоподібного стану). При сухих припарках розігрітий полотняний мішечок прикладають до тіла, закривають клейонкою, фіксують, накривають зверху ковдрою.
Протипоказання : неясні болі в животі, злоякісні пухлини, перша доба після травми, зовнішні та внутрішні кровотечі, порушена шкірна чутливість, несвідомий стан хворого.
9. Грелка
Грелку відносять до сухих теплових процедур; вона надає місцеву зігріваючу дію. Грелку застосовують як болезаспокійливий та спазмолітичний засіб. При частому та тривалому використанні грілки шкірні покриви хворого для попередження опіку та гіперпігментації попередньо змащують вазеліном.
Показання: запальні інфільтрати, неврити, невралгії.
Протипоказання: гострий біль у животі неясного походження, гострі процеси у черевній порожнині (апендицит, панкреатит, холецистит та ін.), злоякісні новоутворення, першу добу після травми, кровотечі, інфікована рана, пошкодження шкірних покривів, несвідомий стан.
Грелки бувають ємністю від 1 до 3 л. Існує кілька варіантів грілок. * Гумова (водяна).
* Електротермічна [працює від електромережі; син. - термофор (термо- + грец. phoros -несучий).
* Хімічна.
У разі потреби за відсутності грілки її можна замінити на пляшку, заповнену гарячою водою (саморобна грілка).
Необхідне оснащення : гумова грілка, гаряча вода (близько 50 ° С), рушник, вазелін.
Порядок виконання процедури:
1.Змастити шкірні покриви відповідної ділянки тіла вазеліном (для профілактики опіку та гіперпігментації).
2. Наповнити грілку на 2/3 гарячою водою.
3. Обережно витіснити з грілки повітря, стиснувши її руками до горловини.
4. Щільно закрити грілку пробкою (кришкою).
5. Перевірити грілку на герметичність, перевернувши її.
6. Обернути грілку рушником та прикласти до відповідної ділянки тіла.
10. Банки
Банки - скляні судини, що мають форму горщиків із потовщеними закругленими краями та напівкруглим дном, об'ємом 30-70 мл. Банки мають сильну судинорозширювальну та протизапальну дію; їх часто застосовують при бронхітах, пневмоніях, невралгіях, невритах, міозитах.
Механізм дії
Полум'я палаючого гніт створює розрідження повітря в банку. За рахунок створюваного в банку негативного тиску (вакууму) вона присмоктується - як до шкіри, так і до глибше розташованих тканин; при цьому відбувається приплив крові та лімфи, що викликає рефлекторний вплив на судини внутрішніх органів – посилюється крово- та лімфообіг, покращується трофіка (живлення) тканин, що сприяє більш швидкому розсмоктуванню запальних вогнищ.
У механізмі дії банок є також інший компонент. Капіляри шкіри, переповнюючись кров'ю, розриваються, і виникають невеликі крововиливи в шкіру (кровопідтікання), тому шкіра набуває яскраво-червоного або багряного забарвлення. У місцях крововиливів утворюються продукти розпаду та аутолізу (самоперетравлення) крові, які по суті є біологічно активними речовинами, що розносять струмом крові по організму і надають благотворну (стимулюючу) дію на різні тканини та органи.
Таким чином, вплив на організм через формування синця фактично виступає варіантом часто використовуваної раніше аутогемотерапії. Аутогемотерапія (грец. autos-сам, haima - кров, therapeia - лікування) - внутрішньом'язове або підшкірне введення хворому власної крові (взято з вени) з метою стимуляції захисних функцій організму та покращення обмінних процесів; цей метод застосовують для лікування мляво протікають інфекційних та інших захворювань (наприклад, фурункульозу). Підготовка хворого та обладнання
Для постановки банок хворого укладають у ліжку на живіт (у разі встановлення банок на спину); при цьому голова його має бути повернена убік, руки охоплюють подушку. Якщо шкіра вкрита волоссям, їх збривають, шкіру миють теплою водою з милом і витирають рушником.
На шкіру наносять рукою тонкий шар вазеліну (щоб краї банки щільно прилягали до поверхні тіла і повітря не проникало в банку, а також щоб уникнути опіку).
Розрідження повітря в банку створюють внесенням до неї гарячого спиртового тампона. Ця маніпуляція вимагає навички та певної вправності, оскільки недостатньо тривале горіння тампона не зможе створити розрідження повітря, і банку не присмокчеться до шкіри, тоді як надмірне нагрівання банки може призвести до опіку. Важливо розуміти, що потрібно нагріти тільки повітря в банку, але не розжарювати краї, інакше відбудеться опік шкіри. Крім того, зайвий спирт з тампона потрібно віджати об край флакона зі спиртом (щоб уникнути попадання крапель палаючого спирту на шкіру хворого). Після змочування тампона флакон зі спиртом слід щільно закрити та відставити убік.
Банки ставлять на ті ділянки тіла, де виражені м'язовий та підшкірний жировий шари, що згладжують кісткові утворення. грудної клітки(за винятком області серця, молочних залоз, хребта; рис. 7-6).
Не можна ставити банки на ділянку серця, молочні залози, зону хребта, рідні плями.
Покази для встановлення банок: запальні захворювання органів грудної клітини – процеси у легенях (бронхіт, пневмонія), неврит, міжреберна невралгія, міозит.
Протипоказання до постановки банок: висока температура тіла, злоякісні новоутворення, кровохаркання, активна форма туберкульозу, легенева кровотеча або небезпека його появи, захворювання шкіри, різке виснаження хворого зі втратою еластичності шкіри, судоми, стан сильного збудження, несвідомий стан хворого, різко підвищена чутливість та хворобливість шкірних покривів.
Методика встановлення банок
Необхідне оснащення: лоток (емальований або дерев'яний), в який потрібно вкласти банки (10-16 штук), ємність з вазеліном, флакон з 96% етиловим спиртом, гніт (металевий зонд з нарізкою на кінці і туго накрученої на нього ватою) або затискач Кохера (з накрученою ватою), сірники, вату.
Порядок виконання процедури:
1. Банки перед вживанням ретельно вимити гарячою водою, витерти насухо.
2. Краї банок перевірити на наявність сколів та інших пошкоджень та змастити тонким шаром вазеліну.
3. Укласти хворого на зручну позу.
4. Перед постановкою банок шкіру рукою змастити вазеліном.
5. Ватний тампон на металевому зонді (фітіль) або в затиску Кохера змочити в спирті і віджати. Використовувати ефір для постановки банок категорично забороняється!
6. Флакон зі спиртом закрити та відставити убік.
7. Підпалити гніт.
8. У праву руку взяти зонд із палаючим тампоном, у ліву - 1-2 банки.
9. Всередину банки, тримаючи її недалеко від тіла, на дуже короткий час внести палаючий тампон; при цьому не слід зачіпати краї банки та перегріти її (час, достатній для досягнення розрідження всередині банки, - 1 с).
10. Банку (банки) швидко, енергійним рухом докласти до шкіри.
11. Пацієнта вкрити ковдрою.
12. Залишити банки на 10-15 хв.
13. Зняти банки: для зняття банки злегка натиснути на шкіру біля краю банки пальцями лівої руки, у своїй відхиляти її дно у протилежний бік правої рукою.
14. Після закінчення процедури шкіру витерти рушником для видалення вазеліну, пацієнта вкрити ковдрою. Після процедури хворий має спокійно лежати щонайменше протягом 1 год.
15. Використані банки промити гарячою водою і витерти насухо.
11. Гірчичники
Діюча речовина гірчичників - ефірна гірчична (алілова) олія, яка входить до складу гірчиці і виділяється з неї при температурі 40-45 °С. Олія викликає подразнення рецепторів шкіри та її гіперемію, призводить до розширення кровоносних судин, розташованих глибше за внутрішні органи, за рахунок чого досягається болезаспокійливий ефект, прискорюється розсмоктування деяких запальних процесів. Гірчичники застосовують при лікуванні простудних захворювань, запальних захворювань верхніх. дихальних шляхів(риніт, фарингіт), запальних процесів у легенях (бронхіт, пневмонія), неврологічних захворювань (міозитів, невралгій), при стенокардії гіпертонічному кризі.
Загальні відомості
Стандартні гірчичники - листи щільного паперу 8 х 12,5 см, покриті шаром знежиреного гірчичного порошку(термін зберігання становить 8-10 міс.), або мішечки із спресованого фільтрувального паперу, між шарами якого знаходиться гірчичний порошок. Придатний для використання гірчичник має гострий запах гірчичної олії та не обсипається. Перед його використанням необхідно перевірити ці якості.
Перед вживанням гірчичник змочують у теплій воді (40-45 ° С). За більш високої температури гірчична олія руйнується. Гірчичники накладають на 10-15 хв; при цьому хворий повинен відчувати тепло та невелике печіння, а шкіра має стати гіперемованою (почервонілою). При тривалішій дії гірчичників можливий опік шкіри. Місця постановки гірчичників (рис. 7-7):
* Потилиця (гострий риніт, гіпертонічний криз).
* Верхня частина грудини (гострий трахеїт).
* Міжлопаткова область та під лопатками (бронхіт, пневмонія).
* Ікроніжні м'язи (ефективно при гострому запаленні верхніх дихальних шляхів).
Гірчичники можна ставити лише на непошкоджену шкіру. Слід уникати постановки гірчичників на молочні залози, область сосків, хребет, родимі плями.
Показання до постановки гірчичників : запальні захворювання верхніх дихальних шляхів (риніт, фарингіт), запальні процеси у легенях (бронхіт, пневмонія), міозит, невралгія, гіпертонічний криз (на потилицю).
Протипоказання до проведення процедури : захворювання шкіри (піодермії, нейродерміт, екзема), висока лихоманка (вище 38 ° С), легеневе кровотеча або ймовірність його розвитку, злоякісні новоутворення.
Методика постановки гірчичників
Необхідне оснащення: тепла вода (40-45 ° С), лоток (або тарілка), гірчичники, рушник, фланелева пелюшка, ковдра. Порядок виконання процедури:
1. Підготувати теплу воду.
2. Укласти хворого у зручну йому позу, ретельно оглянути шкіру.
3. Занурити гірчичник на 5-10 сек. у теплу воду температурою не вище 45 °С.
4. Прикласти гірчичник стороною, покритою гірчицею, до шкіри (при підвищеній чутливості шкіри гірчичник прикладають через марлю).
5. Область постановки гірчичників укрити рушником, потім ковдрою.
6. Через 5-10 хв з моменту появи відчуття печіння зняти гірчичники вологою серветкою зі шкіри.
7. Видалити залишки гірчичного порошку – обережно протерти шкіру серветкою, змоченою у теплій воді.
8. Насухо витерти шкіру, вкрити хворого на ковдру.
12. Гірчичні ванни
Можливе застосування гірчичних ванн із застосуванням гірчичного порошку (з розрахунку 50 г на 10 л води). Вони можуть бути спільними (при простудних захворюваннях) та місцевими - ножними (при лікуванні гіпертонічної хвороби). Тривалість ванни становить 20-30 хв. Після ванни хворих обмивають чистою теплою водою, витирають, а потім укутують простирадлом або ковдрою.
Протипоказання до використання гірчичних ванн: висока лихоманка, висока чутливість шкіри до гірчиці, захворювання шкіри, легеневе кровотеча, злоякісні новоутворення, активна форма туберкульозу, несвідомий стан хворого.
13. Водолікувальні процедури (бальнеотерапія)
До водолікувальних процедур (бальнеотерапії; лат. balneum - ванна, купання) відносять душ, ванни, обливання, обтирання, вологі обгортання.
* Холодна (до 20 ° С) і прохолодна (20-30 ° С) вода викликає спазм судин шкіри, уповільнення ЧСС, підвищення артеріального тиску, підвищення тонусу кістякових м'язів, гладкої мускулатури внутрішніх органів. Водолікування з такою температурою води застосовують із загальнозміцнюючою і гартує цілями, для стимуляції функції ЦНС, підвищення обміну речовин.
* Індиферентна (34-36 ° С) вода має помітний седативний, розслаблюючий ефект.
* Тепла (37-39 ° С) і гаряча (понад 40 ° С) вода забезпечує виразну збуджуючу дію, розширення судин шкіри, почастішання ЧСС, зниження артеріального тиску, зниження м'язового тонусу, розслаблення гладкої мускулатури внутрішніх органів, посилення потовиділення.
Ванни розрізняють за призначенням (гігієнічні та лікувальні), області застосування (загальні та місцеві), складу - «перлинні» (бульбашки повітря під тиском), пінисті (піноутворюючі речовини), вібраційні та вихрові (посилення механічного фактора води), ароматичні ( хвойні, шавлієві і т.д.), мінеральні (сірководневі) та ін. За тривалістю ванні процедури можуть бути короткочасними (до 5 хв), середньою тривалістю (10-20 хв) та тривалими (до кількох годин).
Протипоказання: тяжкий перебіг атеросклерозу, серцева недостатність, гіпертонічний криз, порушення мозкового та коронарного кровообігу, активний туберкульоз.
При проведенні лікувальних ванн та інших водних процедурнеобхідно ретельно стежити за станом хворих, який через підвищення артеріального тиску, збільшення частоти серцевих скорочень (ЧСС) та дихання іноді може раптово погіршитися.
14. Кровопускання
Кровопускання – видалення з кровоносної системи певної кількості крові для зниження об'єму циркулюючої крові (ОЦК), артеріального та венозного тиску. Кровопускання застосовують при гострій лівошлуночковій недостатності (набряку легень, якщо при цьому відсутні ознаки шоку або колапсу), гіпертонічному кризі, легеневій гіпертензії, поліцитемії (вираженому збільшенні кількості еритроцитів), отруєнні деякими отрутами, які тривало затримуються. В даний час за наявності високоефективних лікарських засобів до кровопускання вдаються нечасто. Проте у певних ситуаціях лише кровопускання може покращити стан хворого або навіть урятувати йому життя.
Протипоказання: зниження АТ, гіповолемія (зменшення загального ОЦК), анемія (малокровість), виражені порушення системи згортання крові, жовтяниця.
Кровопускання здійснюють за допомогою венепункції чи венесекції; одномоментно видаляють 200-400 мл крові. Процедуру проводять повільно і обережно, щоб уникнути ускладнень (непритомність, падіння артеріального тиску тощо).
Необхідне оснащення: голки для венепункції, гумовий джгут, градуйована ємність для крові, стерильні серветки, спирт, йод, спеціальний валик із клейонкою, рукавички.
Порядок виконання процедури:
1. Під ліктьовий згин підкласти валик, покритий клейонкою та стерильною серветкою.
2. Місце кровопускання обробити спиртом (йод використовувати не можна). Руки медичного працівника, Що проводить процедуру, обробити (послідовно: миття, спирт, рукавички).
3. Перед введенням голки руку пацієнта стягнути гумовим джгутом вище за ліктьовий згин на 1-3 хв (пульс при цьому повинен промацуватися, перетиснутими повинні бути тільки вени).
4. Зробити венепункцію
5. Венозний джгут не знімати! Видаливши з кровотоку 200-400 мл крові (залежно від показань), витягти голку, зняти джгут.
6. Після закінчення процедури на місце кровопускання накласти стерильну серветку та
асептичну пов'язку.
7. Зняти рукавички, вимити руки.
15. Гірудотерапія
Гірудотерапія (лат. hirudo – п'явка), або бделлотерапія (грец. bdella – п'явка), – застосування медичних п'явок з лікувальною метою. Гірудотерапію проводять для місцевого крововилучення, а також для зниження згортання крові (протиповертаючу дію). Разом з секретом слинних залоз п'явки в організм людини потрапляють гірудин (потужний антикоагулянт - протизгортна речовина) і гістаміноподібні речовини, що розширюють просвіт дрібних судин і підвищують кровоточивість. В екстрактах цілісних п'явок виявлено також фермент гіалуронідазу, що полегшує проникнення в організм різних речовин, що збільшує проникність тканин і стінок капілярів. Таким чином, лікування п'явками, хоча і розглядається як один з методів фізіотерапевтичного лікування, по суті виступає медикаментозною процедурою.
У лікуванні хворих (вже без п'явок) застосовують і власне гірудин – як виділений із п'явок, так і синтетично створені препарати («Гірулог», «П'явіт»).
Показання: гіпертонічний криз, гіпертонічна хвороба, ІХС (стенокардія, інфаркт міокарда), венозний застій у печінці, тромбози вен та тромбофлебіти, геморой.
Протипоказання: анемія, знижена згортання крові, лікування антикоагулянтами, знижений АТ, гнійно-септичні та алергічні захворювання, підвищена чутливість шкіри, вагітність.
Можливі ускладнення:
* свербіж шкіри (для його ліквідації слід змащувати шкіру навколо ранки сумішшю наша-тирного спирту з вазеліновим маслом в рівних пропорціях);
* при постановці п'явки на поверхневу вену - кровотеча (для зупинки кровотечі слід накласти давить пов'язку);
* піодермія, фурункульоз, що виникають при недотриманні правил асептики та антисептики;
* Крововиливи в підшкірну клітковину.
Опис п'явок . Для процедури використовують п'явок медичних - Hirudo medicinalis (клас кільчастих черв'яків; Місце їх проживання - прісні водойми. Рід медичної п'явки включає більше 10 видів, але застосовують тільки один - звичайну медичну п'явку. У неї витягнуте, дещо ущільнене тільце і дві присоски - ротова і Задня, на відміну від інших видів, у медичної п'явки на спині є дві помаранчеві смужки. глибину до 15 мм.
При аплікації (лат. applicatio – додаток, докладання) на шкіру людини одна доросла особина може відсмоктати 10-15 мл крові, що займає від 20 до 90 хв. Тривалість кровотечі з ранки становить 6-24 год, при цьому загальна кількість крові, що витікає - 10-40 мл. Одномоментно накладають 8-10 п'явок.
Спосіб зберігання п'явок. П'явок слід зберігати у чистій колодязній, джерельній або водопровідній воді бажано при температурі від 10 до 18 °С у широкогорлих скляних банках, надійно закритих марлею (для забезпечення доступу повітря та запобігання виповзанню п'явок), у затемненому місці. Воду слід міняти 1 раз на добу: банки відмивають від слизу та заповнюють водою наполовину. Водопровідну воду для зберігання п'явок слід відстоювати не менше доби в емальованому відрі для видалення (вивітрювання) хлору та осадження солей заліза та інших домішок. Необхідно вибраковувати та видаляти хворих п'явок за такими ознаками: вузлувате, в'яле, мляве тіло з грудками слизу, позбавлене характерного блиску, виразки на тілі п'явки, втрата агресивності, активності. Ознаки здорової п'явки, придатної щодо процедури, такі.
1. Гладке блискуче тіло без грудок слизу.
2. Виражена реакція на дотик – пружне скорочення, укорочення тіла.
3. Агресивність - негайне присмоктування до опущеної у банку з п'явками руці.
4. Активність - прагнення залишити банку.
П'явку можна використовувати лише одноразово!
Основні методи лікування
* Аплікація п'явок до самостійного відпадання (тобто з крововитягом).
* Зняття п'явок після присмоктування (тобто без крововилучення).
Місця постановки п'явок:
* Область соскоподібного відростка на 1 см ззаду від внутрішнього краю вушної раковини (при тромбозі мозкових судин, гіпертонічної хвороби).
* В області третього-п'ятого міжреберії на 1 см назовні від лівого краю грудини (стенокардія, інфаркт міокарда).
* Область правого підребер'я (венозний застій у печінці).
* По ходу ураженої вени на 1 см в сторони від країв через кожні 5 см в шаховому порядку (тромбофлебіт).
* Навколо куприка (геморой).
Методика постановки п'явок. Необхідне оснащення:
* Чиста судина (пробірка, банку);
* стерильні лоток, пінцет;
* спирт, 5% спиртовий розчин йоду, водню перекис, розчин глюкози; формалін або нашатирний спирт;
* гаряча вода;
* Стерильні серветки, тампони, палички з ватою, перев'язувальний матеріал.
Не можна ставити п'явок на те місце, де видно підшкірні вени або близько підходять артерії, оскільки п'явки можуть прокусити їх, що викликає небажану сильну кровотечу.
Порядок виконання процедури трудотерапії з крововилученням
1. Підготувати хворого (становище хворого - лежачи або сидячи залежно від місця аплікації п'явок).
2. Обробити шкіру: збрити волосся, ретельно протерти спиртом (водню перекисом), ретельно кілька разів протерти тампоном, змоченим гарячою водою; призначену для аплікації ділянку краще змочити розчином глюкози (для гарного присмоктування п'явок).
3. З банки відібрати в невелику чисту посудину п'явок у кількості, що перевищує необхідну на 2-3 штуки; п'явок відбирають акваріумним сачком або опустивши руку в банку - п'явка заповзає на теплу долоню, не присмоктуючи до неї, тому що шкіра на долоні грубіша.
Не можна брати п'явку пінцетом, тому що при цьому можна пошкодити нервову систему п'явки і викликати її параліч.
4. Виймати з посудини по одній п'явці та поміщати у пробірку; піднести пробірку під нахилом до ділянки тіла і в міру просування п'явки направляти її тампоном, змоченим гарячою водою (температура води не повинна перевищувати 90 ° С).
5. Коли п'явка присмокчеться (прокусить шкіру і почне хвилеподібні рухи), прибрати пробірку та підкласти під іншу (задню) присоску серветку.
6. П'явок необхідно розташовувати вільно, без накладання один на одного; при попередньому припиненні насмоктування (засипанні п'явки) провести по її тілу ватою, змоченою теплою водою; у міру насмоктування крові п'явки відпадають самі. Відривати п'явок не можна, оскільки виникне небажана кровотеча.
7. Накласти суху асептичну пов'язку зі значною кількістю гігроскопічної вати; при необхідності (при значному просочуванні пов'язки кров'ю) пов'язку підбинтовують; зміну пов'язки проводять через добу.
8. Знищити використані п'явки в розчині формаліну (або нашатирного спирту).
Порядок виконання процедури трудотерапії без крововилучення
1. Виконати поетапно пп. 1-5 процедури гірудотерапії з крововилученням (див. вище).
2. Щоб зняти п'явку, слід змастити шкіру хворого в місці присмоктування п'явки тампоном, змоченим одним з наступних розчинів: спиртом, спиртовим розчином йоду, 10% розчином хлориду кальцію або 10% (гіпертонічним) розчином натрію хлориду.
3. Накласти суху асептичну пов'язку (зміна пов'язки – через добу).
4. Знищити використані п'явки в розчині формаліну (або нашатирного спирту). Ранки від укусів гояться зазвичай через 2-3 дні. Якщо після зняття пов'язки ранка продовжує кровоточити, слід накласти пов'язку, що давить. Можна зупинити кровотечу розчином калію перманганату. За відсутності кровотечі необхідно обробити рани і коло ран 5% спиртовим розчином йоду, спиртом або водню перекисом, накласти суху пов'язку.
Висновок
Перевагою фізіотерапії є її тривала післядія. Суть його у тому, що зрушення в організмі, терапевтичний ефект як зберігаються протягом досить значного проміжку часу, і навіть нерідко наростають після закінчення курсу лікування. Тому віддалені результати після фізіотерапії найчастіше кращі за безпосередні. Період післядії може коливатися від декількох тижнів (для лікарського електрофорезу, діадіамотерапії та ін) до 4-6 місяців (грязелікування, бальнеотерапія та ін).
До переваг фізичної терапії можна віднести її хорошу сумісність з іншими лікувальними засобами. До того ж фізіотерапевтичні методи широко та з високою ефективністю можна комбінувати (поєднувати) один з одним. Можливість застосування фізичних факторів у формі загальних або місцевих процедур, у безперервному або в імпульсному режимі, у вигляді зовнішніх і внутрішніх впливів дозволяє зменшувати адаптацію організму до лікування, що сприяє його індивідуалізації.
Однією з важливих переваг фізичних методів лікування є їх доступність, порівняльна дешевизна. У цьому фізіотерапію вважатимуться масовим видом лікування. Все це гарантує подальший розвиток фізіотерапії і розширення використання її методів у різних галузях медицини.
Фізіотерапевтичні методики ефективно доповнюють медикаментозну складову комплексного лікувального процесу, дозволяють уникнути небажаних побічних ефектівта досягти стійких позитивних результатів лікування. Але ключовою ланкою успішного діагностичного та лікувального процесу є лікар. Тому процедури слід проводити тільки після попередньої консультації з фахівцем - для максимальної ефективності терапії та безпеки пацієнта.
переліквикористовуваної літератури
1. В.М. Ослопов, О.В.Богоявленська. Загальний догляд за хворими у терапевтичній клініці. Навчальний посібник для вишів. Вид-е друге, виправлене та доповнене. Москва, "ГЕОТАР-медіа", 2006 р.
2. Все по догляду за хворими в лікарні та вдома/Під загальною редакцією акад. РАМН Ю.П.Нікітіна та Б.П.Маштакова. - М: ГЕОТАР МЕДИЦИНА, 1999.
3. В.В.Мурашко. Є.Г. Шуганов. А,В.Панченко. Загальний догляд хворих. Навчальний посібник для студентів медичних інституцій. М: Медицина, 1998
4. А.Л.Гребньов, А.А.Шептулін. Основи загального догляду хворих. Навчальний посібник для студентів медичних інституцій. М: Медицина, 1999.
Розміщено на Allbest.ru
...Подібні документи
Характеристика на організм різними природними фізичними чинниками. Дослідження показань для застосування гірчичників. Лікувальний ефектпри постановці медичних банок. Болезаспокійлива дія грілки та міхура з льодом. Зігрівальні компреси.
презентація , доданий 18.02.2013
Поняття та призначення мезотерапії. Показання, протипоказання до застосування косметичної процедури. Технологія виконання мезотерапевтичного лікування. Підготовка пацієнта до сеансу. Методики запровадження препаратів. Матеріали, інструменти, апаратура.
контрольна робота , доданий 01.07.2013
Наукове обґрунтування застосування апітерапії та гірудотерапії в медицині. Протипоказання цих методів лікування. Основні продукти бджільництва. Препарати, що містять бджолину отруту та прополіс. Застосування медичної п'явки. Лікувальний ефект від їхнього впливу.
презентація , доданий 07.02.2016
Принципи гірудотерапії та її показання при гінекологічних захворюваннях. Методи лікування безплідності, використання рапи. Напрями реабілітації після позаматкової вагітності. Застосування фізіотерапевтичних методів. Ведення післяопераційного періоду.
презентація , доданий 28.01.2015
Клініко-патологічна характеристика хронічної недостатності кровообігу, опис її стадій, об'єктивних та суб'єктивних симптомів. Застосування ЛФК у реабілітаційній програмі при серцево-судинних захворюваннях: показання та протипоказання.
контрольна робота , доданий 21.06.2010
Пристрій та функції фетоскопа, показання та протипоказання для проведення процедури. Суть методу амніоскопії, що дає можливість діагностувати передлежання петель пуповини та низьке прикріплення плаценти. Методика проведення процедури кольпоскопії.
презентація , доданий 13.04.2014
Фізіологічне та лікувальна діяінфрачервоного випромінювання. Показання та протипоказання до інфрачервоного випромінювання. Основні методики проведення процедур інфрачервоного випромінювання. Зовнішнє застосування газових ванн. Протипоказання до радонових ванн.
контрольна робота , доданий 15.12.2009
Водолікарські процедури мають на організм складний і різноманітний вплив. Основу впливу становить поєднання різних за силою температурного та механічного подразників, які сприймаються шкірою. Душі, лазні, басейни та галотерапія.
реферат, доданий 18.05.2008
Види новокаїнових блокад. Застосування нейролептиків, гормонів, рефлексотерапії (акупунктура, припікання, електро- та лазеропунктура), медикаментозний сон, фізіотерапевтичні процедури та інші неспецифічні засоби при хірургічних патологіях.
презентація , доданий 04.11.2014
Парафінотерапія – лікувальне застосування медичного парафіну, фізична характеристика, методика та техніка проведення, характер впливу на системи організму. Сутність озокеритотерапії та пакетної терапії, показання та протипоказання до їх застосування.
Фізіотерапевтична допомогає різновидом спеціалізованої медичної допомоги, що надається населенню лікарями-фізіотерапевтамиабо під їх керівництвом середнім медичним персоналом із використанням природних та штучних лікувальних фізичних факторів.
Фізіотерапевтична допомога є видом медичної допомоги, що надається лікарями, що мають відповідну спеціалізацію та кваліфікацію, у спеціалізованих відділеннях, кабінетах, лікувально-профілактичних закладах (у центрах, клініках) з використанням спеціальної апаратури та обладнання. Спеціалізована медична допомога(В тому числі і фізіотерапевтична) виявляється лікарями-фахівцямив лікувально-профілактичних установах, які отримали ліцензію на зазначений вид діяльності (Стаття 40 Основ законодавства РФ про охорону здоров'я громадян № 5487-1 від 22 липня 1993).
Фізіотерапія є одним із найстаріших лікувальних і профілактичних напрямків медицини, який включає безліч розділів.
Мета фізіотерапії- Це досягнення найкращого ефекту в лікуванні будь-якого захворювання, при найменшому навантаженні на організм пацієнта, використовуючи в основному фізичні методи лікування.
Як дисципліну фізіотерапію структурно поділяють на загальну та приватну. Загальна фізіотерапія розглядає методологічні засади коректного застосування лікувальних фізичних факторів, механізми їх фізіологічної та лікувальної дії та принципи їх використання у клініці. Приватна (клінічна) фізіотерапія визначає особливості використання лікувальних фізичних чинників за різних нозологічних форм і вивчається у межах конкретної клінічної спеціальності.
Об'єктом вивчення фізіотерапії є людина, що піддається впливу фізичних факторів, з лікувальною, профілактичною та реабілітаційною цілями. Об'єкти можуть бути досліджені як безпосередньо, так і опосередковано шляхом екстраполяції даних експерименту, проведеного на тваринах, або за допомогою математичного моделювання лікувального впливу.
Предметом вивчення фізіотерапії є лікувальні фізичні чинники. Відповідно до видів енергії та типів її носіїв лікувальні фізичні фактори прийнято ділити на дві групи.
ФІЗИЧНІ ФАКТОРИ
Природні
кліматолікувальні
бальнеолікувальні
грязелікувальні
ЛІКУВАЛЬНІ
Штучні
електролікувальні
магнітолікувальні
світлолікувальні
механолікувальні
термолікувальні
гідролікувальні
радіолікувальні
Дія різних фізичних чинників на організм розглядають та інші науки (електромагнітобіологія, фотобіологія, біокліматологія, гігієна та ін.). Фізіотерапія вивчає властивості тих з них, які застосовують для лікування та відновлення хворих.
Серед найбільших розділів фізіотерапії можна назвати:
- лікування за допомогоюлазеротерапії низькочастотної лазерної терапії,
- діадинамотерапії,
- ампліпульстерепії в офтальмології,
- транскраніальної та трансвертебральноїмікрополяризації ,
- міостимуляції,
- теплового випромінювання та інших різних механічних впливів,
- кріотерапії
Лікування лікарськими препаратамиу певних ситуаціях безперечно виправдано, але при цьому виникає ймовірність небажаних та непередбачених побічних ефектів.
Хірургічне втручання, як правило, є крайнім заходом у процесі лікування. Тому найбезпечнішим і найпоширенішим напрямом лікування та реабілітації залишається фізіотерапія, яка використовує методи, випробувані тисячоліттями, а також створені та створені в наш час.
Фізіотерапія є одним із найбезпечніших методів лікування на сьогоднішній день. Фізіотерапія застосовується як самостійно, так і в сукупності з іншими методами лікування (наприклад, хірургією).
Фізіотерапевтичні методи лікування, як й інші, призначаються з урахуванням
- патології (захворювання),
- стадії перебігу захворювання, його тяжкості,
- історії життя та хвороби пацієнта,
- його віку, статі,
- фізичного та психічного стану,
- географії його проживання
Також можуть враховуватися й інші фактори, такі як соціальне становище, особисте ставлення пацієнта до запропонованих методів лікування та ін.
У венерології, урології, гінекології фізіотерапія підбирається індивідуально кожному пацієнту в залежності від віку людини та тяжкості її захворювання.
Фізіотерапія особливо ефективна у складі комплексного лікування. З недавнього часу в медицині стало спостерігатися поєднання кількох інфекцій, що значно обтяжує перебіг патологічного процесу в певних видах захворювань, наприклад, при спайковому процесі, больовому синдромі, хронічному запаленні придатків і матки, підготовки до ЕКЗ та вагітності взагалі, гіпоплазії матки та генітальному інфантилізмі. , порушенні менструального циклу, мастопатії, стану після операції, тазовому гангліоневриті При лікуванні цих захворювань фізіотерапія особливо ефективна, тому що прискорює процес лікування та не має жодних побічних ефектів.
Механізми дії фізичних реабілітаційних факторівЗагальні механізми дії фізичних факторів слід розглядати з позицій взаємопов'язаних рефлекторних та гуморальних впливів на організм. Їх первинна дія здійснюється через шкіру, її рецепторний апарат, судинну систему та пов'язана зі зміною фізико-хімічних процесів у шкірі, а, отже, реалізація дії фізичних факторів на цілісний організм та лікувальний ефект має ряд особливостей.
У механізмі дії фізичного фактора на організм виділяють три групи ефектів: фізико-хімічні, фізіологічні та лікувальні.
Фізико-хімічний ефектФізиотерапевтичний фактор на організм пов'язаний з молекулярними змінами в тканинах при його використанні. Він ґрунтується на поглинанні енергії та перетворенні її всередині клітини на енергію біологічних процесів. У зв'язку з цим у тканинах відбуваються фізичні, хімічні та структурні перетворення, які становлять первинну основу реактивної відповіді складних функціональних систем організму.
Фізіологічний ефектзаснований на рефлекторному та нейрогуморальному механізмах. Електричні, температурні, механічні, хімічні, променеві та інші подразнення, властиві фізичним факторам, діючи на шкіру, викликають реакції її рецепторного апарату та судин у вигляді зміни порога збудливості рецепторів та тонусу судин мікроциркуляторного русла (шкірно-вазомоторні рефлекси). Аферентна імпульсація від чутливих нервових волокон через вставні нейрони активує рухові нейрони передніх рогів спинного мозку з подальшим формуванням ефекторних імпульсних потоків, які поширюються на різні органи, що мають відповідну сегментарну іннервацію. Первинні рефлекторні реакції нервових закінчень шкіри тісно переплітаються з гуморальними змінами, що з'являються внаслідок фізико-хімічних процесів нервового збудження. Вони також є джерелом нервової аферентної імпульсації, причому у період дії чинника (первинний ефект), а й після припинення такого протягом кількох хвилин, годин і навіть доби (слідовий ефект). Основні гуморальні (хімічні зміни) у самій шкірі зводяться до утворення біологічно активних речовин (гістамін, ацетилхолін, серотонін, кініни, вільні радикали), які, надходячи до крові, викликають зміни просвіту капілярів та плинності крові в них, покращення транскапілярного обміну, що посилює дифузію газів та інших речовин, метаболізм тканин. При конвергенції на центральні нейрони аферентних імпульсних потоків від вісцеральних провідників відбувається активація нейросекреції гіпоталамусом релізинг-факторів, вироблення гормонів гіпофізом з подальшою стимуляцією синтезу гормонів та простагландинів. Гомеостаз, або правильніше сказати, гомеокінез в організмі визначається "трикутником гомеостазу" - нервовою, імунною та ендокринною системами.
Лікувальний ефектформується на основі інтегральної реакції реакції організму на фізіотерапевтичну дію. Він може бути неспецифічним чи специфічним, що визначається характеристиками фактора, що діє.
Неспецифічний ефектпов'язаний із підвищенням активності гіпофізарно-адренокортикотропної системи. Катехоламіни і глюкокортикоїди, що надходять в кров, підвищують афінність адренорецепторів, модулюють запалення та імунітет.
Специфічний ефект(наприклад, болезаспокійливий) з урахуванням вихідного стану організму, спостерігається при захворюваннях периферичних нервів під впливом діадинамічних або синусоїдально-модульованих струмів. Для електростимуляції денервованих м'язів більш придатними є імпульсні струми низької частоти. Протизапальна дія найбільш виражена при УВЧ- та магнітотерапії. Значною мірою вплив фізичних факторів реалізується через відомі шкірно-вісцеральні, іонні тощо. рефлекси. У рефлекторній відповіді виділяють фази: подразнення, активація та розвиток компенсаторно-пристосувальних механізмів, таких як посилення регенерації з підвищенням неспецифічної резистентності організму. При цьому важливу роль відіграють біологічно активні речовини (БАВ): нейропептиди (речовина Р та b-ендорфіни), ейкозаноїди (простагландини, зокрема, Е2 та F2a, лейкотрієни В4), медіатори (гістамін, серотонін, норадреналін, ацетилхолін, продукти перекисного окислення ліпідів (ПОЛ), цитокіни, оксид азоту, що виходять в інтерстиції через ендотелій судин. Причому, речовина Р визначає ноцицептивну, а b-ендорфіни – антиноцицептивну чутливість, з активацією лейкоцитів у першому випадку та фібробластів – у другому. Простагландин F2a - збільшує проникність плазмолеми клітин, активує аксональний транспорт трофогенів, посилює споживання кисню, модулює інтенсивність запалення, а простагландин Е2, навпаки, має анаболічний ефект, активує проліферацію та дозрівання грануляційної тканини.
Методики фізіотерапії у медичній та фізичній реабілітації
В даний час розроблені та широко використовуються в клінічній практиці такі методики:
1. Загальні (за Вермелем, комір по Щербаку, чотирикамерні ванни, загальне УФО та ін.).
2. Місцеві (поперечні, поздовжні, тангенційні (косі), осередкові, перифокові).
3. Вплив на рефлекторно-сегментарні зони з ділянкою метамерної іннервації. Значення рефлексогенних зон і що виникають у своїй реакції висвітлені у працях фізіотерапевтів А.Е.Щербака, А.Р.Киричинского та інших.
4. Вплив на зони Захар'їна-Геда.
5. Впливи на біологічно активні шкірні точки, які широко використовуються у рефлексотерапії.
При методиці місцевого впливу в основному спостерігаються реакції з боку органу, хоча в цілому живому організмі навіть при мало інтенсивних впливах на невелику поверхню шкіри місцеві зміни впливають на систему (системи) організму в цілому. Однак ці зміни виражені слабо і не завжди проявляються клінічними симптомами. Залучення до рефлекторних реакцій більшості органів та систем спостерігається переважно після великих за площею впливів (наприклад, загальних ванн) або при інтенсивному впливі фізичного фактора на рефлексогенні зони органу.
Фізіотерапевтичні методики поділяються на поверхневі (шкірні) та порожнинні (назальні, ректальні, вагінальні, ротові, вушні, внутрішньосудинні), для яких передбачаються спеціальні електроди.
Залежно від щільності контакту з поверхнею тіла методики поділяються на контактні та ефлювіальні (передбачається повітряний зазор між тілом та електродом).
За технікою виконання методики бувають стабільні (електрод фіксований) та лабільні (електрод рухливий).
Показання та протипоказання для фізіотерапії
Показання для фізіотерапіїБез правильного розуміння синдромно-патогенетичного та клініко-функціонального підходів використання реабілітаційних фізичних факторів не можуть бути оцінені показання та протипоказання до їх застосування, які зазвичай будуються на основі синдромів.
Фізіотерапевтичні методи можуть бути спрямовані на профілактику та лікування захворювань у складі реабілітаційних заходів.
1. З профілактичною метою в даний час найбільш широко використовуються курортні, кліматичні та механічні фактори: таласо-, спелео-, та аеротерапія, деякі види гідротерапії (душі, ванни), геліотерапія та (УФО, ЛФК та масаж. Згодом, по- мабуть, знайдуть застосування магніто- та НВЧ-терапія.
2. Під час лікування основних клінічних синдромів: загальних запальних змін; інтоксикаційний; больовому; бронхообструктивний; наявності рідини у плевральній порожнині; деякі порушення ритму серця; дихальної, судинної, серцевої, печінкової, ниркової недостатності І-ІІ ст.; гіпертензивний; гіпотензивний; тромбофлебітичному; флеботромбозу; диспептичному; порушення випорожнень; жовтяниці; зовнішньосекреторна недостатність підшлункової залози; печінкової та ниркової коліки; дизуричний синдром; нефротичний; сечовому; судорожному; м'язово-тонічному; Рейно; порушення функції суглобів; деформації хребта, дефігурації суглобів (включаючи синдром збільшення продукції синовіальної рідини); шкірному; порушення цілісності тканин; алергічному; анемічну; гіперглікемічному; гіпертиреоїдний; гіпотиреоїдний; ожирінні; клімактеричному; цефалгічну; енцефалопатії; енцефаломієлопатії; гіпоталамічну; полінейропатії; невропатії; дисциркуляторної енцефалопатії; вестибулярний; менінгеальному; лікворної гіпертензії; дискінетичному (спастичному та атонічному); набряклому; цереброішемічний; атрофічному; астенічному; невротичному (астеноневротичному, неврозоподібному); вегето-судинної дистонії; корінцевому; корінцево-судинний; рефлекторні.
3. При захворюваннях та станах:
3.1. Травматичні ушкодження.
3.2. Запальні захворювання.
3.3. Обмінно-дистрофічні захворювання.
3.4. Функціональні порушення ЦНС та вегетативної системи.
3.5. Порушення секреції у органах.
3.6. Моторні розлади системи шлунково-кишкового тракту.
Протипоказання для фізіотерапії
За синдромно-патогенетичними та клініко-функціональними ознаками будуються і протипоказання (загальні (абсолютні) та відносні) до застосування фізичних реабілітаційних факторів.
Загальні (абсолютні) протипоказання:
1. Гіпертермічний синдром (гарячковий стан хворого при температурі тіла вище 38 ° С), що пов'язано з виникненням ендогенного тепла при дії фізичних факторів. Проте холод, як фізичний чинник, у разі показаний.
2. Геморагічний, гемолітичний, мієлопластичний синдроми, враховуючи антиспастичну, активуючу та фібринолітичну дію фізичних факторів.
3. Епілептичний синдром (через активуючий вплив фізичних факторів).
4. Синдроми серцевої, судинної, дихальної, ниркової, печінкової недостатності при декомпенсації. Фізіотерапевтичне лікування спрямоване насамперед на мобілізацію резервів організму, які в цьому випадку виснажені.
5. Синдром кахексії.
Нозологічний принцип протипоказань збережений у таких галузях медицини:
1. Онкологія та гематологія (злоякісні новоутворення та системні захворювання крові). Усі фізіотерапевтичні фактори є енергетичними та посилюють метаболізм в організмі, що протипоказано при пухлинному процесі.
2. Наркологія. Наркотичний стан та алкогольне сп'яніння є протипоказанням через неможливість дозування фізіотерапевтичних процедур за відчуттями хворого, а також невмотивованої їх поведінки, що може призвести до трагічних наслідків.
3. Акушерство (вагітність другої половини: фізіологічна – після 26 тижнів; патологічна – понад 24 тижні). Фізичні фактори мають навантажувальну дію на організм, що може призводити до виникнення загрози переривання вагітності.
4. Реаніматологія (гострі невідкладні тяжкі стани при інфекційних хворобах, гострий період деяких захворювань внутрішніх органів, наприклад, інфаркт міокарда, мозковий інсульт та ін.).
Нині кількість загальних протипоказань скорочується. Накопичено чимало фактів ефективності лікування туберкульозу за допомогою внутрішньоорганного електрофорезу тубазиду, електрофорезу диметилсульфоксиду, магнітолазерної терапії та інших методів, що дозволяє зняти це захворювання як абсолютне протипоказання до фізіотерапії. Дозування фізичних факторів
Категорія “заходи” є провідною у фізіотерапії та визначає тактику лікаря залежно від реактивності організму та фази захворювання. У гострий період захворювання застосовують переважно низькоінтенсивні фізичні чинники сегментарно-рефлекторні зони. Навпаки, у підгостру та хронічну фазу захворювання інтенсивність фактора збільшують та впливають безпосередньо на патологічне вогнище. Наприклад, першого тижня пневмонії призначають ЕП УВЧ низької інтенсивності (до 20 Вт), з другого тижня - високої (40-70 Вт). Загальне УФО при добрій реактивності організму призначають за основною схемою, ослабленим хворим - за уповільненою, а фізично міцним - за прискореною. Вплив фізичного фактора малої сили супроводжується нерізкими змінами функцій органів, що належать до того ж метамеру тіла, що і поверхня шкіри, що подразнюється, тоді як вплив більшої сили - значними змінами.
Основу дозування фізичних факторів становлять:
1. Відчуття хворого: тепло, вібрація, пощипування, поколювання.
2. Тривалість процедури: час відпустки процедури може бути від кількох хвилин (світлотерапія) до кількох годин (магнітотерапія).
3. Кількість процедур: від 5-6 при УВЧ до 20 при гальванізації, які можуть проводитися щодня, через день або протягом 2-х днів з перервою на третій.
4. Величиною фізичного фактора: потужність, питома щільність струму та ін. Причому, параметри фізичного фактора підбирають індивідуально: наприклад, УФО – залежно від біодози, електростимуляція – на підставі результатів електродіагностики, а методику питного режиму мінеральних вод – за станом шлункової секреції.
Кардинальною ознакою неадекватної фізіотерапії є загострення патологічного процесу із формуванням реакції дезадаптації.
При хронічних захворюваннях на тлі зниженої реактивності організму хворого одужання може настати через загострення процесу на початкових етапах лікування, що, навпаки, відбиває розвиток синдрому адаптації і має розцінюватися як ускладнення.
Неадекватна реакція на лікування може бути загальною чи місцевою.
При загальній реакції, що протікає на кшталт вегето-судинного синдрому, виникає погіршення самопочуття, підвищення дратівливості, стомлюваності, зниження працездатності, порушення сну, надмірна пітливість; відзначається зміна температурної кривої, лабільність пульсу та артеріального тиску, загострення супутніх хронічних захворювань.
При осередковій (місцевій) реакції, що спостерігається при дії на патологічне вогнище, комірцеву зону, шийні симпатичні вузли, очі або при ендоназальній методиці, характерне порушення церебральної гемодинаміки, головний біль, запаморочення, набухання слизової оболонки носа, стійка місцева гіперемія.
При неадекватній реакції інтенсивність фізичних факторів, що застосовуються, зменшують, змінюють методику їх застосування або роблять перерву у фізіотерапії на 1-2 дні. Повторний курс призначають залежно від періоду післядії фізичних факторів, що у більшості випадків становить від 0,5 до 6 місяців.
Список використаної литературы:
1. Панков Є.Я. Фізичні фактори та відновлювальні процеси. – Харків, 1989. – 48 с.
2. Техніка та методика фізіотерапевтичних процедур / За ред. В.М. Боголюбова. - М.: Медицина, 1983. - 352 с.
3. Фізіотерапія: Пров. з польської / Под ред. М. Вейсса та А. Зембатого.-- М.: Медицина, 1985.--496 с.
Тестові завдання:
1. Фізіотерапевтична допомога в Росії може надаватися: а)лікарями загального профілю б) середнім медичним персоналом в) середнім медичним персоналом під керівництвом лікарями-фізіотерапевтами г) лікарями-фізіотерапевтами д) будь-ким, для цього необхідно пройти лише курси.Правильна відповідь: в,г.
2. Об'єктами вивчення у фізіотерапії є: а) людина, що піддається дії фізичних факторів; б) вся жива природа; в) людина і тварини; г) тільки хворі люди.
Правильна відповідь: а
3. Предмет вивчення у фізіотерапії: а) лікувальні фізичні фактори; б) ефекти лікування.в) особливості використання лікувальних факторів.
Правильна відповідь: а4. Природні лікувальні фізичні фактори можуть бути:
А)кліматолікувальні Б)грязелікувальні В)бальнеолікувальні В)магнітолікувальніГ) лазеролікувальні
Правильна відповідь: АБВ
5. Виберіть штучні лікувальні фактори: а) магнітолікувальні б) грязелікувальні в) бальнелікувальні г) лазеролікувальні.
Правильна відповідь: а,г
Фізіотерапія (грец.physis - природа, природні властивості) - область клінічної медицини, що вивчає лікувальні властивості природних та штучно створюваних фізичних факторів і розробляє способи їх застосування для лікування та профілактики хвороб, а також для медичної реабілітації.
Вплив фізичних факторів (холоду, тепла, механічного подразнення) на шкірні покриви ділянок тіла – так звана сегментарно-рефлекторна відволікаюча терапія – викликає певну функціональну реакцію відповідних органів і систем: підвищується або знижується тонус гладкої мускулатури, відбуваються спазми в організмі. Крім того, загалом фізіотерапевтичні процедури мають загальнозміцнюючий ефект, покращують сон, підвищують настрій.
До «температурних» методів фізіолікування відносять компреси, грілку, міхур з льодом - всі ті заходи, які дозволяють за допомогою охолодження або зігрівання забезпечити розширення або звуження судин, прискорення або уповільнення кровотоку, зміна функцій органів дихання, ССС, інтенсивності обміну речовин і ін Гірчичники та банки, крім зігрівального ефекту, надають і дратівливий рецептор шкіри вплив завдяки ефірному маслу гірчиці і створенню банками негативного тиску на локальній ділянці тіла. Лікування п'явками, хоча і розглядається в цьому розділі як один з методів фізіотерапевтичного лікування, по суті своїй є медикаментозною процедурою, оскільки основна дія трудотерапії обумовлена п'явками, що виділяється особливим речовиною гірудином.
Застосування холоду
Суть холодової процедури (компрес, міхур з льодом) полягає у місцевому охолодженні ділянки тіла, що спричиняє звуження кровоносних судин шкіри та відповідних прилеглих внутрішніх органів. Організм внаслідок впливу холоду зазнає трьох основних стадій реагування.
1. Рефлекторне звуження судин шкіри: блідість шкірних покривів; зниження температури шкіри; зменшення віддачі тепла; відбувається перерозподіл крові до внутрішніх органів.
2. Рефлекторне розширення судин шкіри: шкіра набуваєрожево-червоне забарвлення, стає теплим на дотик.
3. Капіляри та венули розширені, артеріоли - звужені; швидкість кровотоку уповільнена; шкіра набуваєбагряно-червоний відтінок, холодна на дотик. Звуження судин призводить до регіонарного зменшення кровотоку, уповільнення обміну речовин та зниження споживання кисню.
Цілі холодової процедури:
Обмеження запалення.
Зменшення (обмеження) травматичного набряку.
Зупинка (уповільнення) кровотечі.
Знеболюючий ефект (внаслідок зниження чутливості нервових волокон).
Компрес
Компрес (лат. compression – здавлювати, стискати) – лікувальна
багатошарова пов'язка з марлі або іншої тканини, зазвичай у поєднанні з ватою, вощеним папером або водонепроникною плівкою.
Показання: перші години після забитих місць і травм, носові та гемороїдальні кровотечі, другий період лихоманки.
Необхідне оснащення: холодна вода з льодом, складена кілька шарів марля. Порядок виконання процедури (рис. 7-1):
1. Змочити підготовлену марлю в холодній воді, трохи віджати її.
2. Накласти компрес на відповідну ділянку тіла.
3. Міняти марлю кожні 2-3 хв (у міру її зігрівання).
Бульбашка з льодом
Бульбашка з льодом застосовують для більш тривалого місцевого охолодження. Він являє собою плоский гумовий мішок з широким отвором з кришкою, що перед використанням заповнюється шматочками льоду.
Показання: перший годинник після травми, внутрішня кровотеча, другий період лихоманки, початкова стадія деяких гострих захворювань черевної порожнини, забиті місця.
Протипоказання: спастичний біль у животі, колапс, шок.
Необхідне оснащення: лід, міхур для льоду, рушник (стерильна клейонка). Порядок виконання процедури (рис. 7-2):
1. Заповнити міхур на 2/3 об'єму шматочками льоду і щільно закрити.
2. Підвісити міхур над відповідною ділянкою тіла (головою, животом тощо) на відстані 5-7 см або, обернувши його рушником, прикласти до хворого місця.
3. За потреби тривалої процедури кожні 30 хв робити перерви в охолодженні по 10 хв.
Застосування тепла
Суть теплової процедури (компреса, припарки, грілки) полягає у місцевому нагріванні ділянки тіла, що спричиняє тривале розширення кровоносних судин шкіри та відповідних прилеглих внутрішніх органів, посилення кровообігу в тканинах.
Цілі процедури:
стимуляція розсмоктування запального процесу;
зменшення болю (зняття спазму м'язів внутрішніх органів).
Зігрівальні компреси
Зігрівальні компреси застосовують при лікуванні місцевих інфільтратів, ураженні м'язово-суглобового апарату. Види компресів:
сухий компрес, що зігріває;
вологий компрес, що зігріває;
вологий гарячий компрес.
Сухий компрес (зігріваючий)
Сухий компрес застосовують для зігрівання та захисту певних ділянок тіла (шия, вухо та ін) від холоду. З цією метою накладають ватно-марлеву пов'язку. Компрес для теплової процедури виглядає так:
Перший шар (зовнішній) – вата (ватин, фланель).
Другий шар (середній) - клейонка, поліетиленова плівка або вощений папір; довжина та ширина цього шару повинні бути на 2-3 см менше таких у першого шару (вати).
Третій шар (внутрішній, що накладається на шкіру) – волога серветка (м'яка тканина); за розміром вона повинна бути меншою за другий шар на 2 см.
Вологий зігріваючий компрес
Показання: місцеві запальні процеси у шкірі та підшкірній клітковині, постін'єкційні інфільтрати, артрити, травми.
Протипоказання: шкірні захворювання (дерматит, гнійничкові та алергічні висипання), висока лихоманка, злоякісні новоутворення, порушення цілісності шкірних покривів.
Необхідне оснащення:
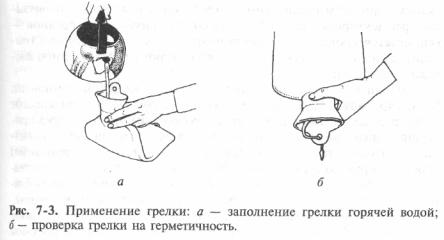
вода кімнатної температури;
слабкий розчин оцту чи спирт (етиловий чи камфорний, спиртовий розчин саліцилової кислоти);
м'яка серветка (марля), вата (фланель), клейонка (вощений папір), бинт, рушник. Порядок виконання процедури:
1. Підготувати розчин [тепла вода, слабкий розчин оцту (1 ч.л. 9% розчину на 0,5 л)
води) чи горілка, одеколон або 96% спирт, розбавлені теплою водою у співвідношенні 1:2]. Застосування нерозведеного одеколону або спирту може спричинити опік.
2. Змочити у підготовленому розчині серветку, віджати її.
3. Прикласти вологу серветку до ділянки тіла і щільно її притиснути.
4. Зверху укласти два шари компресу: вощену папір, потім - вату.
5. Зафіксувати компрес бинтом.
6. Зняти компрес через 8-10 год, протерти шкіру водою (спиртом), насухо витерти поло-
Вологий гарячий компрес
Іноді для місцевого знеболювального ефекту застосовують вологий гарячий компрес. У цьому випадку серветку змочують у гарячій воді (50-60 ° С), віджимають і прикладають на 5-10 хв до відповідної ділянки тіла, покривши зверху клейонкою та товстою вовняною тканиною.
Припарки
Припарки - лікувальна процедура, що полягає у прогріванні ділянки тіла шляхом прикладання нагрітої сипучої або кашкоподібної речовини, поміщеної в спеціальний полотняний мішечок. Припарки застосовують при інфільтратах, що довго не розсмоктуються, старих гематомах, радикулітах. Розрізняють сухі припарки (з використанням нагрітого сухого піску, вівса, розпареного лляного насіння, насипаних у мішечки) та вологі (висівки та овес, лляне насіння, ісландський мох та ін, розведені окропом до кашкоподібного стану). При сухих припарках розігрітий полотняний мішечок прикладають до тіла, закривають клейонкою, фіксують, зверху накривають ковдрою.
Протипоказання: неясний біль у животі, злоякісні пухлини, перша доба після травми, зовнішні та внутрішні кровотечі, порушена шкірна чутливість, несвідомий стан хворого.
Грелку відносять до сухих теплових процедур; вона надає місцеву зігрівальну дію. Грелку застосовують як болезаспокійливий та спазмолітичний засіб. При частому та тривалому використанні грілки шкірні покриви хворого для попередження опіку та гіперпігментації попередньо змащують вазеліном.
Запальні інфільтрати, неврити, невралгії.
Протипоказання: гострий біль у животі неясного походження, гострі процеси в черевній порожнині (апендицит, панкреатит, холецистит та ін.), злоякісні новоутворення, перша доба після травми, кровотечі, інфікована рана, пошкодження шкірних покривів, несвідомий стан.
Грелки бувають ємністю від 1 до 3 л. Існує кілька варіантів грілок.
Гумова (водяна).
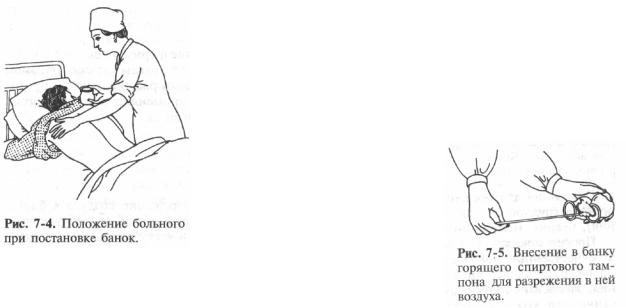
Електротермічна [працює від електромережі; син. - термофор(термо- + грец.phoros -
несучий)].
Хімічна.
У у разі потреби за відсутності грілки її можна замінити пляшкою, заповненою гарячою водою (самодельна грілка).
Необхідне оснащення: гумова грілка, гаряча вода (близько 50 ° С), рушник, ваза-
Порядок виконання процедури (рис. 7-3):
1. Змастити шкірні покриви відповідної ділянки тіла вазеліном (для профілактики опіку та гіперпігментації).
2. Наповнити грілку на 2/3 гарячою водою.
3. Обережно витіснити з грілки повітря, стиснувши її руками до горловини. 4. Щільно закрити грілку пробкою (кришкою).
5. Перевірити грілку на герметичність, перевернувши її.
6. Обернути грілку рушником та прикласти до відповідної ділянки тіла.
Банки - скляні судини, що мають форму горщиків із потовщеними закругленими краями та напівкруглим дном, об'ємом 30-70 мл. Банки мають сильну судинорозширювальну та протизапальну дію; їх часто застосовують при бронхітах, пневмоніях, невралгіях, невритах, міозитах.
Механізм дії
Полум'я палаючого гніт створює розрідження повітря в банку. За рахунок створюваного в банку негативного тиску (вакууму) вона присмоктується - як до шкіри, так і до глибше розташованих тканин; при цьому відбувається приплив крові та лімфи, що викликає рефлекторний вплив на судини внутрішніх органів – посилюється крово- та лімфообіг, покращується трофіка (живлення) тканин, що сприяє більш швидкому розсмоктуванню запальних вогнищ.
У Механізм впливу банок є також і інший компонент. Капіляри шкіри, переповнюючись кров'ю, розриваються, і виникають невеликі крововиливи в шкіру (кровопідтікання), тому шкіра набуваєяскраво-червоне або багряне забарвлення. У місцях крововиливів утворюються продукти розпаду та аутолізу (самоперетравлення) крові, які по суті є біологічно активними речовинами, що розносять струмом крові по організму і надають благотворну (стимулюючу) дію на різні тканини та органи.
Таким чином, вплив на організм через формування синця фактично виступає варіантом часто використовуваної раніше аутогемотерапії. Аутогемотерапія (грец. autos - сам, haima - кров,therapeia - лікування) - внутрішньом'язове або підшкірне введення хворому власної крові (взято з вени) з метою стимуляції захисних функцій організму та поліпшення обмінних процесів; цей метод застосовують для лікування мляво протікають інфекційних та ін-
гих захворювань (наприклад, фурункульозу).
Підготовка хворого та обладнання
Для постановки банок хворого укладають у ліжку на живіт (у разі встановлення банок на спину); при цьому голова його має бути повернена убік, руки охоплюють подушку (рис. 7-4). Якщо шкіра вкрита волоссям, їх збривають, шкіру миють теплою водою з милом і витирають рушником.
На шкіру наносять рукою тонкий шар вазеліну (щоб краї банки щільно прилягали до поверхні тіла і повітря не проникало в банку, а також щоб уникнути опіку).
Розрідження повітря в банці створюють внесенням до неї гарячого спиртового тампона (рис. 7-5). Ця маніпуляція вимагає навички та певної вправності, оскільки недостатньо тривала
горіння тампона не зможе створити розрідження повітря, і банку не присмокчеться до шкіри, тоді як надмірне нагрівання банки може призвести до опіку. Важливо розуміти, що потрібно нагріти тільки повітря в банку, але не розжарювати краї, інакше відбудеться опік шкіри. Крім
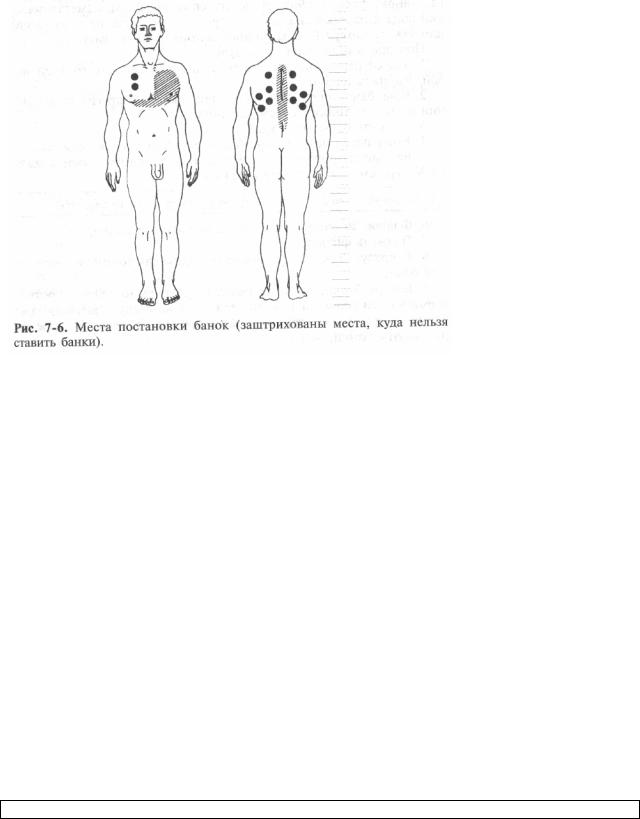
того, зайвий спирт з тампона потрібно віджати об край флакона зі спиртом (щоб уникнути попадання крапель палаючого спирту на шкіру хворого). Після змочування тампона флакон зі спиртом слід щільно закрити та відставити убік.
Банки ставлять ті ділянки тіла, де виражені м'язовий і підшкірний жирової верстви, що згладжують кісткові освіти - область грудної клітини (крім області серця, молочних залоз, хребта; рис. 7-6).
Не можна ставити банки на область серця, молочні залози, зону хребта, рідні
Показання для постановки банок: запальні захворювання органів грудної клітки – процеси у легенях (бронхіт, пневмонія), неврит, міжреберна невралгія, міозит.
Протипоказання до постановки банок: висока температура тіла, злоякісні новоутворення, кровохаркання, активна форма туберкульозу, легенева кровотеча або небезпека його появи, захворювання шкіри, різке виснаження хворого зі втратою еластичності шкіри, судоми, стан сильного збудження, несвідомий стан хворого, різко підвищена болючість шкірних покривів.
Методика встановлення банок
Необхідне оснащення: лоток (емальований або дерев'яний), в який потрібно укласти банки (10-16 штук), ємність з вазеліном, флакон з 96% етиловим спиртом, ґнот (металевий зонд з нарізкою на кінці і туго накрученою на нього ватою) або затискач Кохера (з накрученою ватою), сірники, вату.
Порядок виконання процедури:
1. Банки перед вживанням ретельно вимити гарячою водою, витерти насухо.
2. Краї банок перевірити на наявність сколів та інших пошкоджень та змастити тонким шаром
вазеліну.
3. Укласти хворого у зручну позу.
4. Шкіру перед постановкою банок рукою змастити вазеліном.
5. Ватний тампон на металевому зонді (гніт) або в затиску Кохера змочити в спирті і віджати.
Використовувати ефір для встановлення банок категорично забороняється!
6. Флакон зі спиртом закрити та відставити убік.
7. Підпалити гніт.
8. У праву руку взяти зонд із палаючим тампоном, у ліву - 1-2 банки.
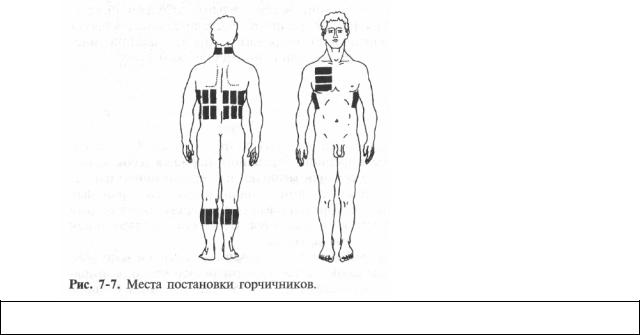
9. Усередину банки, тримаючи її недалеко від тіла, на дуже короткий час внести тампон, що горить; при цьому не слід зачіпати краї банки та перегріти її (час, достатній для досягнення розрідження всередині банки, - 1 с).
10. Банку (банки) швидко, енергійним рухом докласти до шкіри.
11. Пацієнта вкрити ковдрою.
12. Залишити банки на 10-15 хв.
13. Зняти банки: для зняття банки злегка натиснути на шкіру біля краю банки пальцями лівої руки, при цьому відхиляти її дно в протилежний бік правою рукою.
14. Після закінчення процедури шкіру витерти рушником для видалення вазеліну, пацієнта вкрити ковдрою. Після процедури хворий має спокійно лежати щонайменше протягом 1 год.
15. Використані банки промити гарячою водою і витерти насухо.
Гірчичники
Діюча речовина гірчичників - ефірна гірчична (алілова) олія, яка входить до складу гірчиці та виділяється з неї при температурі 40-45 °С. Олія викликає подразнення рецепторів шкіри та її гіперемію, призводить до розширення кровоносних судин, розташованих глибше за внутрішні органи, за рахунок чого досягається болезаспокійливий ефект, прискорюється розсмоктування деяких запальних процесів. Гірчичники застосовують при лікуванні простудних захворювань, запальних захворювань верхніх дихальних шляхів (риніт, фарингіт), запальних процесів у легенях (бронхіт, пневмонія), неврологічних захворювань (міозитів, невралгій), при стенокардії гіпертонічному кризі.
Загальні відомості
Стандартні гірчичники - листи щільного паперу 8 х 12,5 см, покриті шаром знежиреного гірчичного порошку (термін зберігання становить 8-10 міс.), або мішечки із спресованого фільтрувального паперу, між шарами якого знаходиться гірчичний порошок. Придатний для використання гірчичник має гострий запах гірчичної олії та не обсипається. Перед використанням необхідно перевірити ці якості.
Перед вживанням гірчичник змочують у теплій воді (40-45 ° С). За більш високої температури гірчична олія руйнується. Гірчичники накладають на 10-15 хв; при цьому хворий повинен відчувати тепло та невелике печіння, а шкіра має стати гіперемованою (почервонілою). При тривалішій дії гірчичників можливий опік шкіри. Місця постановки гірчичників (рис. 7-7):
Потилиця (гострий риніт, гіпертонічний криз).
Верхня частина грудини (гострий трахеїт).
Міжлопаткова область та під лопатками (бронхіт, пневмонія).
Ікроніжні м'язи (ефективно при гострому запаленні верхніх дихальних шляхів).
Гірчичники можна ставити лише на непошкоджену шкіру. Слід уникати постановки гірчичників на молочні залози, область сосків, хребет, родимі плями.
Показання до постановки гірчичників: запальні захворювання верхніх дихальних шляхів (риніт, фарингіт), запальні процеси у легенях (бронхіт, пневмонія), міозит, невралгія, гіпертонічний криз (на потилицю).
Протипоказання до проведення процедури: захворювання шкіри (піодермії, нейродерміт, екзема), висока лихоманка (понад 38 °С), легеневе кровотеча або ймовірність його розвитку, злоякісні новоутворення.
Методика постановки гірчичників
Необхідне оснащення: тепла вода (40-45 ° С), лоток (або тарілка), гірчичники, рушник, фланелева пелюшка, ковдра. Порядок виконання процедури:
1. Підготувати теплу воду.
2. Укласти хворого в зручну йому позу, ретельно оглянути шкіру.
3. Завантажити гірчичник на 5-10 з теплу воду температурою не вище 45 °С.
4. Прикласти гірчичник стороною, покритою гірчицею, до шкіри (при підвищеній чутливості шкіри прикладають гірчичник через марлю).
5. Область постановки гірчичників вкрити рушником, потім ковдрою.
6. Через 5-10 хв з моменту появи відчуття печіння зняти гірчичники вологою серветкою зі шкіри.
7. Видалити залишки гірчичного порошку – обережно протерти шкіру серветкою, змоченою у теплій воді.
8. Насухо витерти шкіру, укрити хворого на ковдру.
Гірчичні ванни
Можливе застосування гірчичних ванн із застосуванням гірчичного порошку (з розрахунку 50 г на 10 л води). Вони можуть бути загальними (при простудних захворюваннях) та місцевими – ножними (при лікуванні гіпертонічної хвороби). Тривалість ванни становить 20-30 хв. Після ванни хворих обмивають чистою теплою водою, витирають, а потім укутують простирадлом або ковдрою.
Протипоказання для використання гірчичних ванн: висока лихоманка, висока чутливість шкіри до гірчиці, захворювання шкіри, легеневе кровотеча, злоякісні новоутворення, активна форма туберкульозу, несвідомий стан хворого.
Водолікувальні процедури (бальнеотерапія)
До водолікувальних процедур (бальнеотерапії; лат. balneum - ванна, купання) відносять душ, ванни, обливання, обтирання, вологі обгортання.
Холодна (до 20 ° С) та прохолодна(20-30 ° С) вода викликає спазм судин шкіри, уповільнення ЧСС, підвищення артеріального тиску, підвищення тонусу кістякових м'язів, гладкої мускулатури внутрішніх органів. Водолікування з такою температурою води застосовують із загальнозміцнюючою і гартує цілями, для стимуляції функції ЦНС, підвищення обміну речовин.
Індиферентна (34-36 ° С) вода надає помітний седативний, розслаблюючий ефект.
Тепла (37-39 ° С) і гаряча (понад 40 ° С) вода забезпечує виразну збуджуючу дію, розширення судин шкіри, почастішання ЧСС, зниження артеріального тиску, зниження м'язового тонусу, розслаблення гладкої мускулатури внутрішніх органів, посилення потовиділення.
Ванни розрізняють за призначенням (гігієнічні та лікувальні), сфери застосування (загальні
і місцеві), складу - «перлинні» (бульбашки повітря під тиском), пінисті (піноутворюючі речовини), вібраційні та вихрові (посилення механічного фактора води), ароматичні (хвойні, шавлієві тощо), мінеральні (сірководневі) та ін. За тривалістю ванна процедура може бути короткочасною (до 5 хв), середньою тривалістю(10-20 хв) та тривалими (до декількох годин).
Протипоказання: тяжкий перебіг атеросклерозу, серцева недостатність, гіпертонічний криз, порушення мозкового та коронарного кровообігу, активний туберкульоз.
При проведенні лікувальних ванн та інших водних процедур необхідно ретельно стежити за станом хворих, який через підвищення артеріального тиску, збільшення частоти серцевих скорочень (ЧСС) та дихання іноді може раптово погіршитися.
Кровопускання
Кровопускання – видалення з кровоносної системи певної кількості крові для зниження об'єму циркулюючої крові (ОЦК), артеріального та венозного тиску. Кровопускання застосовують при гострій лівошлуночковій недостатності (набряку легень, якщо при цьому відсутні ознаки шоку або колапсу), гіпертонічному кризі, легеневій гіпертензії, полі-
цитемії (вираженому збільшенні кількості еритроцитів), отруєнні деякими отрутами, які тривало затримуються в крові. В даний час за наявності високоефективних лікарських засобів до кровопускання вдаються нечасто. Проте у певних ситуаціях лише кровопускання може покращити стан хворого або навіть урятувати йому життя.
Протипоказання: зниження артеріального тиску, гіповолемія (зменшення загального ОЦК), анемія (молокров'я), виражені порушення системи згортання крові, жовтяниця.
Кровопускання здійснюють за допомогою венепункції чи венесекції; одномоментно видаляють 200-400 мл крові. Процедуру проводять повільно і обережно, щоб уникнути ускладнень (непритомність, падіння артеріального тиску тощо).
Необхідне обладнання: голки для венепункції, гумовий джгут, градуйована ємність для крові, стерильні серветки, спирт, йод, спеціальний валик із клейонкою, рукавички.
Порядок виконання процедури:
1. Під ліктьовий згин підкласти валик, покритий клейонкою та стерильною серветкою.
2. Місце кровопускання обробити спиртом (йод використовувати не можна). Руки медичного працівника, який проводить процедуру, обробити (послідовно: миття, спирт, рукавички).
3. Перед введенням голки руку пацієнта стягнути гумовим джгутом вище ліктьового згину на 1-3 хв (пульс при цьому повинен промацуватися, перетиснутими повинні бути тільки вени).
4. Виконати венепункцію (див. нижче розділ «Взяття крові на дослідження з вени» в Главі 9), голку ввести струмом крові, зрізом вгору.
5. Венозний джгут не знімати! Видаливши з кровотоку 200-400 мл крові (залежно від показань), витягти голку, зняти джгут.
6. Після закінчення процедури на місце кровопускання накласти стерильну серветку та асептичну пов'язку.
7. Зняти рукавички, вимити руки.
Гірудотерапія
Гірудотерапія (лат. hirudo – п'явка), або бделлотерапія (грец. bdella – п'явка), – застосування медичних п'явок з лікувальною метою. Гірудотерапію проводять для місцевого крововилучення, а також для зниження згортання крові (протиповертаючу дію). Разом із секретом слинних залоз п'явки в організм людини потрапляють гірудин (потужний антикоагулянт - протизгортна речовина) і гістаміноподібні речовини, що розширюють просвіт дрібних судин і підвищують кровоточивість. В екстрактах цілісних п'явок виявлено також фермент гіалуронідазу, що полегшує проникнення в організм різних речовин, що збільшує проникність тканин і стінок капілярів. Таким чином, лікування п'явками, хоч і розглядається як один із методів фізіотерапевтичного лікування, по суті виступає медикаментозною процедурою.
У лікуванні хворих (вже без п'явок) застосовують і власне гірудин – як виділений із п'явок, так і синтетично створені препарати («Гірулог», «П'явіт»).
Показання: гіпертонічний криз, гіпертонічна хвороба, ІХС (стенокардія, інфаркт міокарда), венозний застій у печінці, тромбози вен та тромбофлебіти, геморой.
Протипоказання:анемія, знижена згортання крові, лікування антикоагулянтами, знижений АТ, гнійно-септичні та алергічні захворювання, підвищена чутливість шкіри, вагітність.
Можливі ускладнення:
свербіж шкіри (для його ліквідації слід змащувати шкіру навколо ранки сумішшю нашатирного спирту з вазеліновим маслом в рівних пропорціях);
при постановці п'явки на поверхневу вену - кровотечу (для зупинки кровотечі слід накласти пов'язку, що давить);
піодермія, фурункульоз, що виникають при недотриманні правил асептики та антисеп-
крововиливи у підшкірну клітковину.
Опис п'явок.Для процедури використовують п'явок медичних -Hirudo medicinalis (клас кільчастих черв'яків; рис. 7-8). Місце їх проживання – прісні водойми. Рід медичної п'явки включає понад 10 видів, але застосовують лише один - звичайну медичну п'явку. У неї витягнуте, трохи сплощене тільце і дві присоски – ротова та задня. На відміну від інших видів, у медичної п'явки на спині є дві помаранчеві смужки. Здорова п'явка має темно-оливкове забарвлення, характерний блиск. П'явка смокче кров тільки за допомогою пе-

середньої присоски, в якій є хітинові зубчики, завдяки яким п'явка прорізає шкіру на глибину до 1,5 мм.
При аплікації (лат. applicatio – додаток, докладання) на шкіру людини одна доросла особина може відсмоктати 10-15 мл крові, що займає від 20 до 90 хв. Тривалість кровотечі з ранки становить 6-24 год, при цьому загальна кількість крові, що витікає - 10-40 мл. Одномоментно накладають 8-10 п'явок.
Спосіб зберігання п'явок.П'явок слід зберігати у чистій колодязній, джерельній або водопровідній воді бажано при температурі від 10 до 18 °С у широкогорлих скляних банках, надійно закритих марлею (для забезпечення доступу повітря та запобігання виповзанню п'явок), у затемненому місці. Воду слід міняти 1 раз на добу: банки відмивають від слизу та заповнюють водою наполовину. Водопровідну воду для зберігання п'явок слід відстоювати не менше доби в емальованому відрі для видалення (вивітрювання) хлору та осадження солей заліза та інших домішок. Необхідно вибраковувати та видаляти хворих п'явок за такими ознаками: вузлувате, в'яле, мляве тіло з грудками слизу, позбавлене характерного блиску, виразки на тілі п'явки, втрата агресивності, активності. Ознаки здорової п'явки, придатної щодо процедури, такі.
1. Гладке блискуче тіло без грудок слизу.
2. Виражена реакція на дотик – пружне скорочення, укорочення тіла.
3. Агресивність – негайне присмоктування до опущеної у банку з п'явками руці.
4. Активність – прагнення залишити банку.
П'явку можна використовувати лише одноразово!
Основні методи лікування
Аплікація п'явок до самостійного відпадання (тобто з крововилученням).
Зняття п'явок після присмоктування (тобто без крововилучення).
Місця постановки п'явок (рис. 7-9)
Область соскоподібного відростка на 1 см ззаду від внутрішнього краю вушної раковини (при тромбозі мозкових судин, гіпертонічної хвороби).
В області третього-п'ятого міжреберії на 1 см назовні від лівого краю грудини (стенокардія, інфаркт міокарда).
Область правого підребер'я (венозний застій у печінці).
По ходу ураженої вени на 1 см убік від її країв через кожні 5 см у шаховому порядку (тромбофлебіт).
Навколо куприка (геморой).
Методика постановки п'явок(рис. 7-10) Необхідне оснащення:
чистий посуд (пробірка, банку);
стерильний лоток, пінцет;
спирт, 5% спиртовий розчин йоду, водню перекис, розчин глюкози; формалін або нашатирний спирт;
гаряча вода;
стерильні серветки, тампони, палички із ватою, перев'язувальний матеріал.
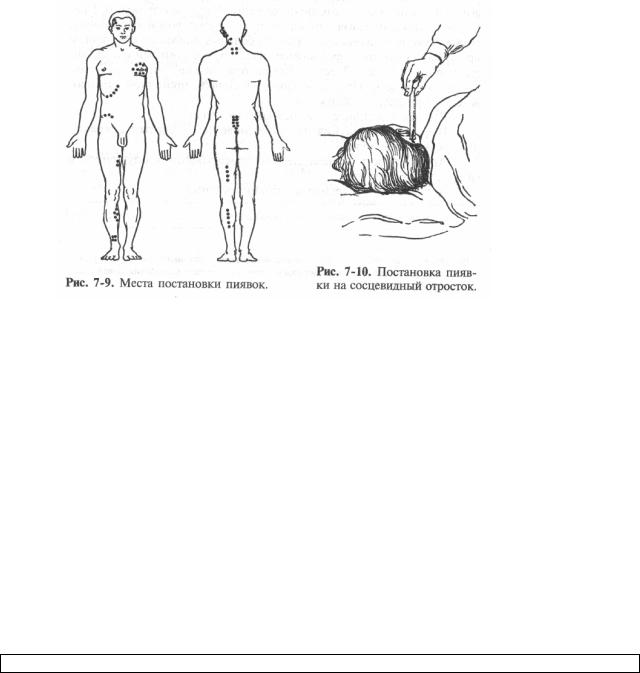
Не можна ставити п'явок на те місце, де видно підшкірні вени або близько підходять артерії, оскільки п'явки можуть прокусити їх, що викликає небажану сильну кровотечу.
Порядок виконання процедури трудотерапії з крововилученням
1. Підготувати хворого (становище хворого - лежачи чи сидячи залежно від місця аплікації п'явок).
2. Обробити шкіру: збрити волосся, ретельно протерти спиртом (водню перекисом), ретельно кілька разів протерти тампоном, змоченим гарячою водою; призначену для аплікації ділянку краще змочити розчином глюкози (для гарного присмоктування п'явок).
3. З банки відібрати в невелику чисту посудину п'явок у кількості, що перевищує необхідне на 2-3 штуки; п'явок відбирають акваріумним сачком або опустивши руку в банку - п'явка заповзає на теплу долоню, не присмоктуючи до неї, тому що шкіра на долоні грубіша.
Не можна брати п'явку пінцетом, тому що при цьому можна пошкодити нервову систему п'явки та викликати її параліч.
4. Виймати з судини по одній п'явці та поміщати у пробірку; піднести пробірку під нахилом до ділянки тіла та в міру просування п'явки направляти її тампоном, змоченим гарячою водою (температура води не повинна перевищувати 90 °С).
5. Коли п'явка присмокчеться (прокусить шкіру та почне хвилеподібні рухи), прибрати пробірку і підкласти під іншу (задню) присоску серветку.
6. П'явок необхідно розташовувати вільно, без накладання один на одного; при передчасному припиненні насмоктування (засипання п'явки) провести по її тілу ватою, змоченою теплою водою; у міру насмоктування крові п'явки відпадають самі.
Відривати п'явок не можна, оскільки виникне небажана кровотеча.
7. Накласти суху асептичну пов'язку із значною кількістю гігроскопічної вати; при необхідності (при значному просочуванні пов'язки кров'ю) пов'язку підбинтовують; зміну пов'язки проводять через добу.
8. Знищити використані п'явки в розчині формаліну (або нашатирного спирту).
Порядок виконання процедури трудотерапії без крововилучення
1. Виконати поетапно пп. 1-5 процедури гірудотерапії з крововилученням (див. вище).
2. Щоб зняти п'явку, слід змастити шкіру хворого в місці присмоктування п'явки.
поном, змоченим одним із таких розчинів: спиртом, спиртовим розчином йоду, 10% розчином хлориду кальцію або 10% (гіпертонічним) розчином натрію хлориду.
3. Накласти суху асептичну пов'язку (зміна пов'язки – через добу).
4. Знищити використані п'явки в розчині формаліну (або нашатирного спирту). Ранки від укусів гояться зазвичай через 2-3 дні. Якщо після зняття пов'язки ранка про-
має кровоточити, слід накласти давить пов'язку. Можна зупинити кровотечу розчином калію перманганату. За відсутності кровотечі необхідно обробити рани та коло ран 5% спиртовим розчином йоду, спиртом або водню перекисом, накласти суху пов'язку.
